Přínos intravenózní terapie eptinezumabem v praxi
Souhrn
Záhumenská M, Záhumenská H. Přínos intravenózní terapie eptinezumabem v praxi. Remedia 2025; 35: 94–96.
Léčba migrén se v posledních letech díky objevu klíčového vlivu molekuly CGRP dočkala významného posunu. Při splnění kritérií lze pacientům nabídnout cílenou biologickou léčbu s možností jak intravenózní, subkutánní, tak i perorální formy podání. V následující kazuistice si představíme případ pacientky trpící chronickou migrénou v kombinaci s bolestí hlavy z nadužívání akutní medikace, která výrazně profitovala z intravenózní terapie eptinezumabem.
Klíčová slova: eptinezumab – migréna – bolest hlavy z nadužívání akutní medikace – MOH – chronická migréna – kazuistika – anti‑CGRP.
Summary
Zahumenska M, Zahumenska H. Practical benefits of intravenous eptinezumab therapy. Remedia 2025; 35: 94–96.
In recent years, there have been significant advances in the treatment of migraines thanks to the discovery of a CGRP molecule. If the patient meets certain criteria, targeted biological therapy can be offered with the option of intravenous, subcutaneous or oral administration. In the following case report, we present a case of a patient with chronic migraine combined with medication overuse headache who benefited significantly from intravenous eptinezumab therapy.
Key words: eptinezumab – migraine – medication overuse headache – MOH – chronic migraine – case report – anti-CGRP.
Kazuistika
Pacientka, 45 let, matka dvou dětí, úspěšná právnička a sportovkyně. S recidivami bolestí hlavy se potýká již od období adolescence, iniciálně s vazbou na menarché. V rámci rodiny se migrény vyskytly také u matky, sestry a babičky. V osobní anamnéze bez dalších komorbidit. Cefalea ji průměrně dvanáct dní v měsíci budila nejčastěji již nad ránem, doprovázena citlivostí na světlo a hluk, nauzeou se zvracením a tím významně omezila pracovní nasazení i osobní život.
Dlouhodobě byla pacientka léčena akutní medikací nesteroidními antiflogistiky (NSA). Později jí byl předepsán sumatriptan, ten s výrazným efektem. Avšak po čase dochází k postupnému zvyšování frekvence jeho užívání až na 16 dní v měsíci. V roce 2018 byla poprvé vyšetřena na neurologii, doplněno magnetorezonanční zobrazení (MRI) mozku (bez patologie) a nasazena preventivní léčba topiramátem s počátečním efektem redukce počtu dní s migrénou v měsíci (monthly migraine days, MMD) z 16 na 9. Avšak došlo k rozvoji nežádoucích účinků (parestezie aker, poruchy koncentrace), proto byla po šesti měsících léčba ukončena a změněna na cinarizin. Při této terapii bylo dosaženo poklesu počtu migrén až o 50 %, nicméně došlo k výraznému nárůstu hmotnosti, pro který si pacientka přála ukončení léčby. V roce 2021 byla pacientka převedena na terapii amitriptylinem, jenž byl zcela bez efektu na migrény, subjektivně vnímala pouze zlepšení spánku.
V průběhu následujících let prožila těžké období emočního stresu z rozvodu, které se negativně promítlo také do četnosti migrén. Ta se zvýšila až na 20 MMD a ruku v ruce s tím narostlo také množství užívané akutní medikace (triptany 17–20 dní v měsíci, běžná analgetika a NSA více než polovina počtu dní v měsíci).
Terapie byla tedy změněna na venlafaxin, nicméně bohužel pouze s mírným efektem na počet migrén (15 MMD), a navíc s rozvojem nežádoucích účinků (ranní spavost, gastrointestinální potíže). U pacientky postupně došlo k chronifikaci migrény s průměrně 18 MMD a přidruženou bolestí hlavy z nadužívání medikace (medication overuse headache, MOH). Migrény začaly pacientku již výrazně omezovat v běžném životě (opakované absence u soudu, ztráta klientely).
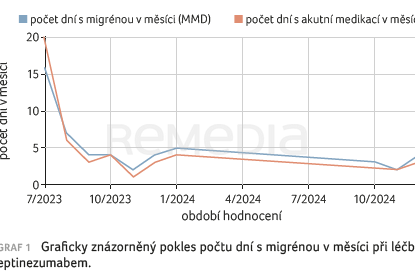 V červenci 2023 svitla nová naděje v podobě biologické léčby, pro niž nemocná splňovala indikační kritéria. V minulosti se u ní opakovaně vyskytla alergická reakce při lokální aplikaci (očkování, včelí bodnutí), proto byla preferována intravenózní forma podání (100 mg eptinezumabu). Následná kontrola po třech měsících doložila již pokles frekvence migrén na průměrně 5 MMD, pacientka referuje ‚,nový život“. S dalšími aplikacemi byl zaznamenán pokračující pokles počtu migrenózních dní až na 3 MMD, které jsou i mírnější intenzity. Společně s redukcí frekvence a intenzity záchvatů (graf 1) je patrný také významný pokles spotřeby akutní medikace na 2–4 dny v měsíci.
V červenci 2023 svitla nová naděje v podobě biologické léčby, pro niž nemocná splňovala indikační kritéria. V minulosti se u ní opakovaně vyskytla alergická reakce při lokální aplikaci (očkování, včelí bodnutí), proto byla preferována intravenózní forma podání (100 mg eptinezumabu). Následná kontrola po třech měsících doložila již pokles frekvence migrén na průměrně 5 MMD, pacientka referuje ‚,nový život“. S dalšími aplikacemi byl zaznamenán pokračující pokles počtu migrenózních dní až na 3 MMD, které jsou i mírnější intenzity. Společně s redukcí frekvence a intenzity záchvatů (graf 1) je patrný také významný pokles spotřeby akutní medikace na 2–4 dny v měsíci.
Subjektivně pacientka vnímá celkové zlepšení kvality života, pozitivní ladění a pracovní rozkvět. Dříve se vyhýbala plánování aktivit s rodinou kvůli obavám z migrény, nyní se těší na nadcházející třítýdenní okruh parky USA, což pro ni dříve bylo naprosto nepředstavitelné.
Komentář
Migréna je chronické neurologické onemocnění provázené atakami převážně unilaterální pulzující bolesti hlavy střední až těžké intenzity často doprovázené vegetativními příznaky, foto‑ a fonofobií, typicky v trvání 4–72 hodin [1,2]. U přibližně třetiny pacientů ji předcházejí symptomy aury – přechodné fokální neurologické symptomy trvající 5–60 minut, typicky následované rozvojem bolesti hlavy. V 90 % se jedná o zrakové, méně často sluchové, motorické či somatosenzorické projevy [3].
Bolest hlavy z nadužívání léčiv (MOH) je invalidizující a nákladná sekundární forma bolesti hlavy při nadužívání akutní analgetické medikace. Hraje zásadní roli v transformaci epizodického typu migrény v její chronickou formu. Je definována přítomností 15 a více MMD s preexistující bolestí hlavy a pravidelným užíváním akutní medikace po dobu 10 a více dnů v měsíci u triptanů, opiátů, ergotaminu a kombinovaných analgetik, či 15 a více dnů v měsíci u NSA, jednosložkových analgetik po dobu alespoň tří po sobě jdoucích měsíců [4,5]. Vzniká tím bludný kruh vedoucí k dalšímu nárůstu množství užívané akutní medikace. Léčba MOH spočívá v zahájení preventivní terapie, v některých případech i s nutností detoxikační kúry [6,7].
V posledních letech došlo k významnému posunu v pochopení patofyziologie migrenózní ataky odhalením stěžejní molekuly CGRP (calcitonin gene‑related peptide), prozánětlivého a vazodilatačního neuropeptidu podílejícího se na periferní a centrální senzibilizaci [8]. Díky tomu se také rozšířilo spektrum terapeutických možností o specifickou biologickou anti‑CGRP léčbu v profylaxi migrén. Ta je aktuálně k dispozici ve třech formách podání – perorální, subkutánní a intravenózní [9].
Mnoho pacientů v praxi preferuje intravenózní formu podání 100 mg eptinezumabu jednou za 12 týdnů pro její bezstarostnost a komfort. Z pohledu zdravotnického personálu je velkou výhodou možnost vynechání instruktáže k samoaplikaci, a tím i vyšší compliance pacientů. Zásadní je také oproti subkutánní podobě jednoduché skladování v rámci centra a odpadá nutnost přepravy či skladování injekce pacientem (zejména v letních měsících). Nespornou výhodu představuje 100% biologická dostupnost, nízká imunogenicita a obecně dobrá snášenlivost s absencí lokálních nežádoucích účinků [10].
S pacienty vždy vedeme pohovor se zvážením „pro a proti“ jednotlivých forem aplikací. Setkáváme se se subjektivními faktory ovlivňujícími finální rozhodnutí, např. intolerance subkutánního podání (omdlévání, lokální reakce – typicky u alergiků), osobní preference (kulturistika, modeling – požadavek nepoškozeného podkoží) apod.
Ze souboru 105 pacientů léčených eptinezumabem v rámci našeho centra došlo v období od května 2023 do ledna 2025 k redukci MMD o 70–100 % u 78 pacientů, o 51–69 % u 16 z nich. U šesti pacientů musela být léčba přerušena pro nedostatečnou redukci MMD, u tří dále sice s výborným efektem, ale s rozvojem nežádoucích účinků v podobě padání vlasů během prvních tří měsíců po zahájení terapie (což je v souladu s údaji ze zahraničních zdrojů) a u dvou pacientů s 80–90% efektem, nicméně vždy po vykapání infuze s akutním otokem nosní sliznice (oba v anamnéze asthma bronchiale) [11,12].
Závěr
Léčba eptinezumabem představuje významný milník v terapii migrén, jelikož nabízí cennou variantu, často preferovanou širokou skupinou pacientů i zdravotnického personálu. Preventivní terapie eptinezumabem u pacientů s chronickou migrénou prokázala významný efekt také u podskupiny s komorbidní MOH [13].
MUDr. Monika Záhumenská
NeuroMed Zlín s.r.o.
Kotěrova 5546, 760 01 Zlín
e‑mail: zahumenska@seznam.cz
Literatura
[1] Kikkeri NS, Nagalli S. Migraine With Aura. 2024 Feb 29. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025.
[2] Lattanzi S, Brigo F, Trinka E, et al. Erenumab for Preventive Treatment of Migraine: A Systematic Review and Meta‑Analysis of Efficacy and Safety. Drugs 2019; 79: 417–431.
[3] Sanchez Del Rio M, Cutrer FM. Pathophysiology of migraine aura. Handb Clin Neurol 2023; 198: 71–83.
[4] International Classification of Headache Disorders. 8.2 Medication‑overuse headache (MOH). [online]. 2023. Dostupné na: https://ichd‑3.org/8‑headache‑attributed‑to‑a‑substance‑or‑its‑withdrawal/8‑2‑medication‑overuse‑headache‑moh/. [cit. 2025‑02‑02]
[5] Vandenbussche N, Laterza D, Lisicki M, et al. Medication‑overuse headache: a widely recognized entity amidst ongoing debate. J Headache Pain 2018; 19: 50.
[6] Fischer MA, Jan A. Medication‑Overuse Headache. [Updated 2023 Aug 22]. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2025. Dostupné na: https://www.ncbi.nlm.nih.gov/books/NBK538150/
[7] Carlsen LN, Munksgaard SB, Jensen RH, Bendtsen L. Complete detoxification is the most effective treatment of medication‑overuse headache: A randomized controlled open‑label trial. Cephalalgia 2018; 38: 225–236.
[8] Moore EL, Salvatore CA. Targeting a family B GPCR/RAMP receptor complex: CGRP receptor antagonists and migraine. Br J Pharmacol 2012; 166: 66–78.
[9] Pellesi L, Garcia‑Azorin D, Rubio‑Beltrán E, et al. Combining treatments for migraine prophylaxis: the state‑of‑the‑art. J Headache Pain 2024; 25: 214.
[10] Irimia P, Santos‑Lasaosa S, Pozo‑Rosich P, et al. Eptinezumab for the preventive treatment of episodic and chronic migraine: a narrative review. Front Neurol 2024; 15: 1355877.
[11] Ruiz M, Cocores A, Tosti A, et al. Alopecia as an emerging adverse event to CGRP monoclonal antibodies: Cases Series, evaluation of FAERS, and literature review. Cephalalgia 2023; 43: 3331024221143538.
[12] Hou M, Xing H, Cai Y, et al. The effect and safety of monoclonal antibodies to calcitonin gene‑related peptide and its receptor on migraine: a systematic review and meta‑analysis. J Headache Pain 2017; 18: 42.
[13] Blumenfeld A, Kudrow D, McAllister P, et al. Long‑term effectiveness of eptinezumab in the treatment of patients with chronic migraine and medication‑overuse headache. Headache 2024; 64: 738–749.