Praktické aspekty využití rimegepantu v léčbě migrény v kontextu úhradových podmínek
V Ostravě se 27.–29. listopadu 2024 konal již 37. český a slovenský neurologický sjezd, na jehož odborném programu se tradičně podílela Česká neurologická společnost ČLS JEP a Slovenská neurologická spoločnosť SLS. Armamentarium léčiv pro terapii migrény aktuálně rozšiřuje nová léková skupina gepantů. Sympozium společnosti Pfizer proto zaměřilo svoji pozornost na praktické aspekty využití rimegepantu v léčbě migrény v kontextu úhradových podmínek.
Optimalizace akutní léčby migrény
První přednášky se ujal primář MUDr. Lukáš Klečka z Městské nemocnice Ostrava. V úvodu připomněl, že migréna představuje druhou nejčastější příčinu globálního zdravotního postižení v obecné populaci a u žen ve věku 15–49 let zaujímá první místo [1]. Onemocnění významně ovlivňuje kvalitu života pacientů, zhruba 59 % pacientů uvádí, že kvůli migréně se v minulosti nemohli věnovat svým koníčkům [2]. Řešení obtíží léky nezřídka vede k polyfarmacii a nadužívání léků. Ferrari a kol. ve své práci [3] odhalili, že jeden pacient užívá proti bolesti průměrně 3,8 léku. Polypragmazie u pacientů trpících migrénou může být dána limity současné léčby. Migréna se v Evropě řadí mezi nejnákladnější neurologická onemocnění. Je doloženo, že nedostatečná účinnost akutní léčby je asociována se zvýšeným rizikem nově vzniklé chronické migrény (CM) v průběhu jednoho roku [4]. Zlepšení výsledků akutní léčby by tak mohlo a mělo zabránit přechodu epizodické migrény (EM) do CM.
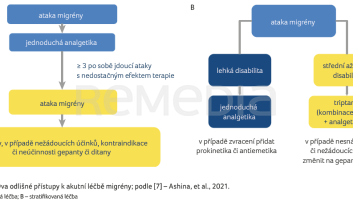 V přístupu k léčbě akutní ataky migrény rozlišujeme dvě strategie: léčbu „krok za krokem“, která spočívá v eskalaci medikace poté, co léčba první linie selže, a v tzv. stratifikované péči, kdy už počáteční léčba je založena na měření závažnosti migrény a míry invalidity [5]. Ke stratifikaci pacienta slouží škály hodnocení migrény (Migraine Disability Assessment – MIDAS – stupně I–IV, přičemž IV je nejvíce invalidizující) nebo HIT‑6 (Headache Impact Test) [6]. Při lehké míře disability jsou v léčbě využívána jednoduchá analgetika (900–1 000 mg kyseliny acetylsalicylové, 400–600 mg ibuprofenu, 500–1 000 mg paracetamolu, 50–100 mg diklofenaku), u střední a závažné disability je k terapii ataky indikován rovnou triptan. Při jeho neúčinnosti se pak využívá switch na jiný triptan (pacient nereagující na jeden triptan může odpovídat na jiný) či kombinace triptanu a analgetika. Primář Klečka zdůraznil důležitost využívání správných dávek léčiv a znalost maximální denní dávky (sumatriptan 200 mg p.o., 40 mg intranazálně a 12 mg injekčně, zolmitriptan 10 mg p.o., naratriptan 5 mg p.o., eletriptan max. 80 mg p.o.). Při kontraindikaci, nesnášenlivosti triptanů nebo výskytu nežádoucích účinků jsou záchrannou léčbou gepanty či ditany (u nás nedostupné). Prezentované léčebné strategie schematicky přibližuje obr. 1A, B [7,8].
V přístupu k léčbě akutní ataky migrény rozlišujeme dvě strategie: léčbu „krok za krokem“, která spočívá v eskalaci medikace poté, co léčba první linie selže, a v tzv. stratifikované péči, kdy už počáteční léčba je založena na měření závažnosti migrény a míry invalidity [5]. Ke stratifikaci pacienta slouží škály hodnocení migrény (Migraine Disability Assessment – MIDAS – stupně I–IV, přičemž IV je nejvíce invalidizující) nebo HIT‑6 (Headache Impact Test) [6]. Při lehké míře disability jsou v léčbě využívána jednoduchá analgetika (900–1 000 mg kyseliny acetylsalicylové, 400–600 mg ibuprofenu, 500–1 000 mg paracetamolu, 50–100 mg diklofenaku), u střední a závažné disability je k terapii ataky indikován rovnou triptan. Při jeho neúčinnosti se pak využívá switch na jiný triptan (pacient nereagující na jeden triptan může odpovídat na jiný) či kombinace triptanu a analgetika. Primář Klečka zdůraznil důležitost využívání správných dávek léčiv a znalost maximální denní dávky (sumatriptan 200 mg p.o., 40 mg intranazálně a 12 mg injekčně, zolmitriptan 10 mg p.o., naratriptan 5 mg p.o., eletriptan max. 80 mg p.o.). Při kontraindikaci, nesnášenlivosti triptanů nebo výskytu nežádoucích účinků jsou záchrannou léčbou gepanty či ditany (u nás nedostupné). Prezentované léčebné strategie schematicky přibližuje obr. 1A, B [7,8].
Přednášející potvrdil, jak je též uvedeno výše, že pacienti s velkým počtem dnů v měsíci s migrénou (monthly migraine days, MMD) chronifikují, a proto je třeba v léčbě akutní ataky zvolit údernou terapii.
Léčba migrény u pacientů s kardiovaskulárním onemocněním
Na otázku, co dělat, když stávající léčba nemá dostatečnou účinnost, a to zejména v případě pacienta s kardiovaskulárním onemocněním, se v navazujícím sdělení zaměřila MUDr. Jolana Mračková, Ph.D., z Fakultní nemocnice Plzeň.
Narůstá evidence vztahu mezi migrénou a ischemickou chorobou srdeční, infarktem myokardu (IM), arteriální hypertenzí, hyperlipidemií, hlubokou žilní trombózou a fibrilací síní [9,10]. Ve studii AMPP, která se zaměřila na populaci pacientů s EM (n = 6 723), prodělalo alespoň jednu kardiovaskulární příhodu, onemocnění nebo podstoupilo zákrok zhruba 13 % jedinců [11]. Je známo, že relativní riziko cévní mozkové příhody (CMP) je u migreniků (s aurou) dvakrát vyšší [12]. CMP je spojena především s migrénou s aurou, v naprosté většině vyžaduje ještě přítomnost dalších rizikových faktorů – jedná se zejména o mladý věk, ženské pohlaví, nikotinismus a užívání hormonální antikoncepce [13]. Riziko vzniku tranzitorní ischemické ataky (TIA) je u migreniků (s aurou) také zřejmě zvýšeno, nicméně dosud není dostatek dat [14].
Co se týče antimigrenik a kardiovaskulárního rizika, jednoznačná je kontraindikace triptanů u pacientů ve vyšším kardiovaskulárním riziku (pacientů trpících aterosklerózou, anginou pectoris nebo těch, kteří prodělali TIA, CMP či IM) [15]. Triptany jsou selektivní agonisté serotoninových receptorů 5‑HT1B/1D. Vazbou na tyto receptory v trigeminovaskulárním systému a jejich aktivací způsobují vazokonstrikci, čímž snižují bolest spojenou s rozšířením cév při migréně. Jednotliví zástupci se liší farmakokinetikou i dostupnými lékovými formami (tablety, nazální sprej, injekční podání).
Gepanty představují novou lékovou skupinu, která je unikátně indikována pro akutní i profylaktickou léčbu migrény. Léčba se podává perorálně. Jedná se o malé molekuly, které se vážou na receptor pro CGRP (calcitonin gene‑related peptide) a inhibují vazbu CGRP na tento receptor.
Přednášející dále zdůraznila výhody rimegepantu, zástupce lékové skupiny gepantů, který je dostupný ve formě rozpustné v ústech – perorálního lyofilizátu. Tato léková forma může představovat výhodu zejména u pacientů, kteří při atace migrény trpí nevolností či zvracejí. Rimegepant představuje léčbu migrény bez vazokonstrikčních účinků a bez kontraindikace léčby v případě kardiovaskulárního onemocnění. Efekt léčby je dlouhodobý (poločas eliminace je přibližně 11 hodin) a rimegepant není spojen s bolestí hlavy z nadužívání léků (medication overuse headache, MOH) [16].
Přednášející představila možnost využití léčby rimegepantem na kazuistice pacienta. Jan, 46 let, obchodní zástupce, těžkými záchvaty migrény trpí 2–3krát do měsíce již 10 let. Má arteriální hypertenzi, hyperlipidemii a je po IM. Podle potřeby užívá běžná analgetika ke zmírnění příznaků migrény, obvykle ale bez uspokojivé úlevy od bolesti. Kvůli vysokému kardiovaskulárnímu riziku je pro něj léčba triptany kontraindikována. Vysoká intenzita záchvatů komplikuje jeho pracovní povinnosti. Právě zde představuje rimegepant účinnou možnost léčby bez kontraindikace u pacienta s kardiovaskulárním onemocněním.
Přednášející v závěru shrnula, že kardiovaskulární onemocnění je důležitým aspektem, který je v managementu akutní léčby migrény třeba zohlednit. Rimegepant (VyduraÒ) je nyní hrazen v akutní léčbě migrény u pacientů v kardiovaskulárním riziku (s kontraindikací k léčbě triptany), s bezpečnostním profilem srovnatelným s placebem [17,18].
Efektivní strategie pro léčbu migrény perspektivou ambulantního neurologa
Prezentací přibližující, jak akutní léčbu migrény řeší lékaři mimo centra bolesti hlavy, navázal MUDr. Richard Brzezny, Ph.D., z Neurologické JIP Oblastní nemocnice Kladno, a.s., Canadian Medical. Ze zkušenosti ambulantního neurologa ozřejmil, že ačkoliv migréna tvoří ve spektru bolestí hlavy pouze určitou část, je to právě migréna, kvůli níž pacienti nezřídka vyhledávají ambulantní ošetření. Tito pacienti také často řeší psychiatrické/psychologické obtíže. U chronické migrény jsou psychické (např. deprese, úzkost), ale i somatické (např. chronické bolesti, artritida, obezita, vysoký krevní tlak) komorbidity ještě více zvýrazněny [19]. Stejně tak pandemie covidu‑19, resp. prodělání infekce SARS‑CoV‑2, měla na obtíže pacientů většinou negativní dopad [20].
A jaký je přístup k bolestem hlavy v běžné ambulanci? Zhruba 10–40 % všech pacientů v ambulantní neurologické péči přichází s bolestí hlavy jako s hlavním příznakem. V rámci vyšetřovacího postupu je třeba zabývat se charakterem bolesti (četnost, lokalizace, intenzita, reakce na léky, náhle vznikající/spouštěč/chronická), je třeba vyloučit jiné příčiny – sekundární bolest hlavy (tzv. red and orange flags – nádory, traumata, nitrolební hypertenze, glaukom, akutní infekce aj., vliv hormonální antikoncepce či jiné hormonální změny). V rámci diferenciální diagnostiky je žádoucí rozlišit mezi migrénou a tenzní cefaleou, hledat i vzácné primární bolesti hlavy, vyloučit možnost MOH. V léčbě by vedle farmakoterapie neměly být opomenuty rovněž nefarmakologické přístupy, režimová opatření i prevence, pokud je možná. Vyvarovat se polypragmazie a s tím související kumulace nežádoucích účinků a z pohledu ambulantního neurologa neopomenout ani brzkou indikaci pacienta do centrové péče.
Doktor Brzezny zdůraznil, že pro správnou volbu léčiva je důležité účinnou látku znát. Rimegepant představuje terapii cílící specificky na dráhu CGRP, ovlivňuje konstrikci cév i percepci bolesti hlavy. Jedná se o léčivo s rychlým nástupem účinku (tmax 1,5 h) a s prolongovaným efektem (eliminační poločas 11 h). Pro nízký výskyt nežádoucích účinků s absencí kardiovaskulárních rizik lze tuto terapii s výhodou využít u pacientů nereagujících na léčbu triptany, u pacientů s kontraindikací této léčby a u polymorbidních pacientů.
Účinnost rimegepantu
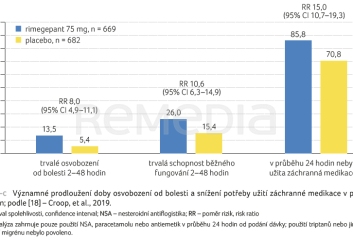
Slova se opět ujala doktorka Mračková a prezentovala data z klinických hodnocení, která potvrzují dobrou účinnost rimegepantu. Rimegepant ve formě tablet rozpustných v ústech prokázal významně lepší osvobození od bolesti ve srovnání s placebem hodnocené 1,5 hodiny po podání (rozdíl v riziku 7,8; 95% interval spolehlivosti [CI] 4,4−11,1) a 2 hodiny po podání (rozdíl v riziku 10,4; 95% CI 6,5−14,2) [18]. Přednášející vyzdvihla rovněž významné prodloužení doby osvobození od bolesti a snížení potřeby užití záchranné medikace v průběhu 24 hodin (graf 1A–C).
Post hoc analýza studií fáze III s rimegepantem doložila, že rimegepant byl účinný při akutní léčbě migrény u dospělých s anamnézou nedostatečné odpovědi na jeden, dva nebo více triptanů a rovněž u současných uživatelů triptanů [21].
 Velmi zajímavé jsou výsledky 52týdenní studie autorů L’Italien a kol. [22], které demonstrují efekt rimegepantu na frekvenci migrén v delším časovém období. Podávání rimegepantu v dávce 75 mg pro akutní léčbu migrény bylo u účastníků s ≥ 6 MMD spojeno se snížením frekvence migrén. Bez ohledu na výchozí frekvenci migrény došlo ke snížení MMD v průběhu času, ale vyšší výchozí hodnoty MMD byly spojeny s delší dobou k dosažení ≥ 30% nebo ≥ 50% snížení MMD. V 52. týdnu bylo pozorováno ≥ 30% snížení výchozí hodnoty MMD u 78,6 % pacientů, ≥ 50% snížení MMD u 63,3 % pacientů.
Velmi zajímavé jsou výsledky 52týdenní studie autorů L’Italien a kol. [22], které demonstrují efekt rimegepantu na frekvenci migrén v delším časovém období. Podávání rimegepantu v dávce 75 mg pro akutní léčbu migrény bylo u účastníků s ≥ 6 MMD spojeno se snížením frekvence migrén. Bez ohledu na výchozí frekvenci migrény došlo ke snížení MMD v průběhu času, ale vyšší výchozí hodnoty MMD byly spojeny s delší dobou k dosažení ≥ 30% nebo ≥ 50% snížení MMD. V 52. týdnu bylo pozorováno ≥ 30% snížení výchozí hodnoty MMD u 78,6 % pacientů, ≥ 50% snížení MMD u 63,3 % pacientů.
Jak již bylo zmíněno, rimegepant je velmi dobře snášen. Nežádoucí příhody související s léčbou (treatment‑emergent adverse events, TEAEs) se vyskytly u 7 % pacientů ze skupiny s rimegepantem a u 5 % z placebové skupiny [18]. Mezi nejčastější nežádoucí účinky v obou skupinách patřily nevolnosti, infekce močových cest a závratě.
Co sledovat během léčby
Doktor Brzezny se v dalším vstupu věnoval otázce, co by měl sledovat neurolog při léčbě rimegepantem, aby byla zachována jeho účinnost.
Rimegepant je metabolizován prostřednictvím cytochromu P450, konkrétně izoformou CYP3A4. Při podávání silných inhibitorů CYP3A4 (např. klaritromycin, ketokonazol, ritonavir, grepová šťáva aj.) dochází ke zvýšení expozice rimegepantu (až 4krát AUC), a naopak v případě podávání silných induktorů CYP3A4 (např. fenytoin, primidon, karbamazepin, fenobarbital, rifampicin, třezalka tečkovaná) k jejímu snížení (–80 % AUC) [23]. Tyto aspekty je třeba neopomíjet už z důvodu rizika sekundární neúčinnosti léčby, která může mít vliv na její následnou úhradu.
Rimegepant (VyduraÒ) se nedoporučuje podávat se silnými inhibitory CYP3A4 nebo silnými či středně silnými induktory CYP3A4. V případě podávání se středně silnými inhibitory CYP3A4 nebo silnými inhibitory P‑glykoproteinu (např. flukonazol, erytromycin, diltiazem, chinidin, verapamil, cyklosporin) by další dávka rimegepantu neměla být podána v průběhu 48 hodin [24].
Závěr
Závěrečného slova se ujal primář Klečka.
Mnoho pacientů nevykazuje dostatečnou odpověď na akutní léčbu, u řady pacientů se objevují nežádoucí účinky, pro které nemocní léčbu odkládají, a nemalou skupinu pacientů tvoří nemocní s kontraindikací léčby. Rimegepant je lék, který lze v dávce 75 mg užít k akutní léčbě migrény podle potřeby jednou denně nebo v profylaktické terapii každý druhý den. S výhodou lze tento režim využít například u migrény v souvislosti s menstruací. Maximální dávka během 24 hodin je 75 mg.
Přípravek lze užívat s jídlem nebo bez jídla, nemusí se zapíjet. Výdej léčivého přípravku je vázán na lékařský předpis. Jeho předepsání není v režimu samoplátce omezeno specializací. Úhrada z prostředků veřejného zdravotního pojištění podléhá úhradovým podmínkám.
Od 1. 10. 2024 je přípravek hrazen u dospělých pacientů na základě preskripce neurologa a dětského neurologa:
- v akutní léčbě středně těžké a těžké migrény bez aury nebo s aurou (skóre MIDAS ≥ 11),
- s frekvencí 2–8 MMD,
- při rezistenci na léčbu triptany (nedostatečná účinnost alespoň 2 různých triptanů a kombinace triptanu s nesteroidním antiflogistikem, vždy ve třech po sobě jdoucích atakách migrény),
- nebo kde byla léčba triptany kontraindikovaná nebo ji pacienti netolerovali.
Léčba rimegepantem je ukončena v případě nedostatečné účinnosti při třech po sobě jdoucích záchvatech migrény. Definicí účinné léčby ataky migrény je zmírnění bolesti z těžké nebo střední na lehkou nebo žádnou během dvou hodin po podání léku a trvání zlepšení nejméně 24 hodin s vymizením nebo trváním lehkých nebolestivých obtěžujících příznaků a bez významných nežádoucích účinků [25].
Literatura
[1] Steiner TJ, Stovner LJ, Jensen R, et al. Migraine remains second among the world's causes of disability, and first among young women: findings from GBD2019. J Headache Pain 2020; 21: 137.
[2] Martelletti P, Schwedt TJ, Lanteri‑Minet M, et al. My Migraine Voice survey: a global study of disease burden among individuals with migraine for whom preventive treatments have failed. J Headache Pain 2018; 19: 115.
[3] Ferrari A, Baraldi C, Licata M, Rustichelli C. Polypharmacy Among Headache Patients: A Cross‑Sectional Study. CNS Drugs 2018; 32: 567–578.
[4] Lipton RB, Fanning KM, Serrano D, et al. Ineffective acute treatment of episodic migraine is associated with new‑onset chronic migraine. Neurology 2015; 84: 688–695.
[5] Nijjar SS, Gordon AS, Clark MD. Entry Demographics and Pharmacological Treatment of Migraine Patients Referred to a Tertiary Care Pain Clinic. Cephalalgia 2010; 31: 87–91.
[6] Sauro KM, Rose MS, Becker WJ, et al. HIT‑6 and MIDAS as measures of headache disability in a headache referral population. Headache 2010; 50: 383–395.
[7] Ashina M, Buse DC, Ashina H, et al. Migraine: integrated approaches to clinical management and emerging treatments. Lancet 2021; 397: 1505–1518.
[8] Eigenbrodt AK, Ashina H, Khan S, et al. Diagnosis and management of migraine in ten steps. Nat Rev Neurol 2021; 17: 501–514.
[9] Bigal ME, Kurth T, Hu H, et al. Migraine and cardiovascular disease. Possible mechanisms of interaction. Neurology 2009; 72: 1864–1871.
[10] Becker C, Brobert GP, Almqvist PM, et al. Migraine and the risk of stroke, TIA, or death in the UK. Headache 2007; 47: 1374–1384.
[11] Buse DC, Reed ML, Fanning KM, et al. Cardiovascular Events, Conditions, and Procedures Among People With Episodic Migraine in the US Population: Results from the American Migraine Prevalence and Prevention (AMPP) Study. Headache 2017; 57: 31–44.
[12] Scher AI, Launer LJ. Migraine: Migraine with aura increases the risk of stroke. Nat Rev Neurol 2010; 6: 128–129.
[13] Kurth T, Rist PM, Ridker PM, et al. Association of Migraine With Aura and Other Risk Factors With Incident Cardiovascular Disease in Women. JAMA 2020; 323: 2281–2289.
[14] Timm FP, Houle TT, Grabitz SD, et al. Migraine and risk of perioperative ischemic stroke and hospital readmission: hospital based registry study. BMJ 2017; 356: i6635.
[15] Dodick DW, Shevale AS, Lipton RB, et al. Migraine Patients With Cardiovascular Disease and Contraindications: An Analysis of Real‑World Claims Data. J Prim Care Community Health 2020; 11: 2150132720963680.
[16] Croop R, Berman G, Kudrow D, et al. A multicenter, open‑label long‑term safety study of rimegepant for the acute treatment of migraine. Cephalalgia 2024; 44: 3331024241232944.
[17] Státní ústav pro kontrolu léčiv. Souhrn k 4. hodnotící zprávě (Vydura), sp. zn. SUKLS43723/2023, z 29. 8. 2024. [on‑line, cit. 5. 11. 2024] Dostupné na: https://sukl.gov.cz/wp‑content/uploads/2024/08/SOUHRN_K_4_HODNOTICI_ZPRAVE_VYDURA_SUKLS43723_2023.pdf
[18] Croop R, Goadsby PJ, Stock DA, et al. Efficacy, safety, and tolerability of rimegepant orally disintegrating tablet for the acute treatment of migraine: a randomised, phase 3, double‑blind, placebo‑controlled trial. Lancet 2019; 394: 737–745.
[19] Buse DC, Manack A, Serrano D, et al. Sociodemographic and comorbidity profiles of chronic migraine and episodic migraine sufferers. J Neurol Neurosurg Psychiatry 2010; 81: 428–432.
[20] Torrente A, Alonge P, Baschi R, et al. The Impact of COVID‑19 on Migraine: The Patients’ Perspective. Life (Basel) 2024; 14: 1420.
[21] Lipton RB, Blumenfeld A, Jensen CM, et al. Efficacy of rimegepant for the acute treatment of migraine based on triptan treatment experience: Pooled results from three phase 3 randomized clinical trials. Cephalalgia 2023; 43: 3331024221141686.
[22] L’Italien G, Popoff E, Coric V, et al. Rimegepant 75 mg for acute treatment of migraine is associated with significant reduction in monthly migraine days: Results from a long‑term, open‑label study. Cephalalgia Reports 2022; 5: 1–11.
[23] Prokeš M, Suchopár Š, Suchopár J. Lékové interakce antimigrenik (2. část). Remedia 2021; 31: 391–397.
[24] SPC Vydura. Dostupné na: https://www.sukl.gov.cz
[25] Vydura – Souhrny k HZ 2024. Dostupné na: https://sukl.gov.cz/souhrny‑k‑vytipovanym‑rizenim‑o‑stanoveni‑zmene‑vyse‑a‑podminek‑uhrady/souhrny‑k‑hz‑2024/