Jak se bimekizumab osvědčuje v reálné praxi
Pod názvem „Dvojitý zásah: tváří v tvář reálné praxi“ prezentovali na letošních Zimních revmatologických dnech v rámci sympozia společnosti UCB své zkušenosti s terapií bimekizumabem odborníci z pěti center specializované léčby v České republice.
Revmatologický ústav, Praha
V první kazuistice představil prof. MUDr. Ladislav Šenolt, Ph.D., pacienta s obtížně léčitelnou axiální spondyloartritidou (axSpA) a na úvod sdělil, že v Revmatologickém ústavu bylo bimekizumabem zatím léčeno celkem 12 pacientů s axSpA a 13 pacientů s psoriatickou artritidou (PsA) a u žádného z nich terapie neselhala.
Sledovaným pacientem byl muž (narozen 1984), u kterého se od roku 2002 začaly objevovat bolesti v kříži a levém třísle. Pacient příliš necvičil a rehabilitaci neabsolvoval, občas užíval diklofenak. K revmatologickému vyšetření byl odeslán koncem roku 2006 ortopedem. V rámci anamnézy uváděl Bechtěrevovu chorobu u otce, sám má sedavé zaměstnání, pracuje jako počítačový operátor. Muž trpěl intermitentními bolestmi kyčle a zad s ranní ztuhlostí asi 15 minut, neměl žádné mimokloubní manifestace. Dle výsledků laboratorních a zobrazovacích vyšetření měl mírně zvýšené parametry zánětu (C‑reaktivní protein [CRP] 15 mg/l), hemoglobin (Hb) 135 g/l, lidský leukocytární antigen B27 (HLA‑B27) pozitivní, rentgen sakroiliakálního skloubení (RTG SI) doložil oboustranné zúžení, eroze a reaktivní sklerotizaci, RTG páteře skoliózu a spina bifida S1, RTG kyčlí stav po oboustranné dysplazii.
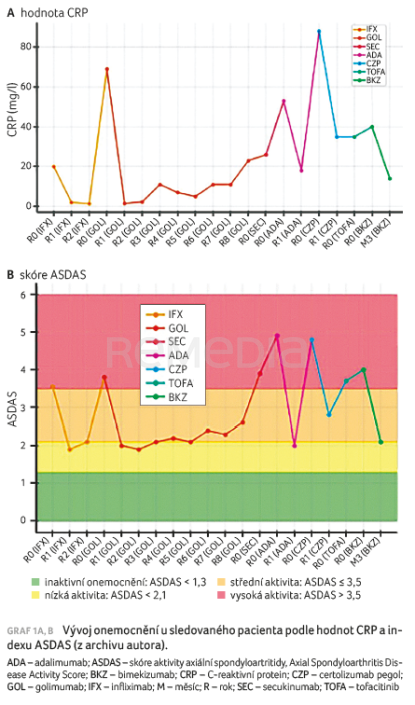 Pacient se dostavil do ambulance pracoviště koncem roku 2007 pro exacerbaci nemoci, se silnou bolestí levé kyčle, kvůli níž se v noci budil a musel používat francouzskou hůl, a s bolestmi zad s ranní ztuhlostí minimálně 30 minut. Hodnota CRP činila 20 mg/l a muž uváděl selhání více tříd nesteroidních antirevmatik (NSA). Na jaře 2008 byla u pacienta zahájena biologická léčba, postupně však došlo k selhání čtyř inhibitorů tumor nekrotizujícího faktoru (TNFi), jednoho inhibitoru interleukinu 17A (IL‑17Ai) a jednoho inhibitoru Janus kináz (JAKi). Vývoj onemocnění: ASDAS podle hodnot CRP a podle indexu aktivity nemoci ASDAS (Axial Spondyloarthritis Disease Activity Score) ukazuje graf 1A, B.
Pacient se dostavil do ambulance pracoviště koncem roku 2007 pro exacerbaci nemoci, se silnou bolestí levé kyčle, kvůli níž se v noci budil a musel používat francouzskou hůl, a s bolestmi zad s ranní ztuhlostí minimálně 30 minut. Hodnota CRP činila 20 mg/l a muž uváděl selhání více tříd nesteroidních antirevmatik (NSA). Na jaře 2008 byla u pacienta zahájena biologická léčba, postupně však došlo k selhání čtyř inhibitorů tumor nekrotizujícího faktoru (TNFi), jednoho inhibitoru interleukinu 17A (IL‑17Ai) a jednoho inhibitoru Janus kináz (JAKi). Vývoj onemocnění: ASDAS podle hodnot CRP a podle indexu aktivity nemoci ASDAS (Axial Spondyloarthritis Disease Activity Score) ukazuje graf 1A, B.
U pacienta stále docházelo ke klinickým relapsům onemocnění i přes léčbu dvěma cytokinovými přípravky a inhibitorem JAK. Z tohoto důvodu u něj byla před půlrokem zahájena léčba bimekizumabem, který přispěl k významnému zlepšení klinického stavu u obtížně léčitelné axSpA. Zůstává otázkou, zda lepší klinický efekt přináší mechanismus účinku bimekizumabu, tedy dvojitá inhibice IL‑17A/F, uzavřel kazuistické sdělení profesor Šenolt.
Fakultní nemocnice Motol, Praha
MUDr. Jana Hurňáková, Ph.D., z Oddělení revmatologie dětí a dospělých FN Motol uvedla, že v současnosti se na jejich pracovišti léčí bimekizumabem šest pacientů – pět s diagnózou PsA a jeden s diagnózou ankylozující spondylitidy (AS), jehož kazuistika byla prezentována.
Jednalo se o 21letého muže, u něhož se první obtíže v podobě noční klidové bolesti dolních zad doprovázené ranní ztuhlostí objevily v roce 2020. Kvůli epidemiologické situaci související s pandemií onemocnění covid‑19 však pacient tehdy nebyl dále vyšetřován. Následně došlo k progresi jeho stavu a kvůli bolestem zad byl akutně hospitalizován. Během hospitalizace byla zjištěna pozitivita HLA‑B27 a byla provedena magnetická rezonance (MRI) SI kloubů a páteře, která odhalila mírnou levostrannou skoliózu s oploštěním bederní lordózy, avšak bez jasného diagnostického závěru.
V roce 2023 byl pacient vyšetřen revmatologem v místě bydliště a byla mu diagnostikována AS II. stadia (dle RTG sakroiliitida III. stupně bilaterálně, pozitivita HLA‑B27). Byla zahájena léčba několika NSA, která vedla jen k částečné úlevě. Od března 2024 se u pacienta začala objevovat drobná šupinatá ložiska s palmoplantární lokalizací, což vedlo revmatologa k úvaze, zda se nejedná o psoriázu. Pacient byl proto doporučen k dermatologickému vyšetření a zároveň odeslán do centra biologické léčby.
Na pracovišti FN Motol bylo začátkem června 2024 potvrzeno aktivní onemocnění (BASDAI [Bath Ankylosing Spondylitis Disease Activity Index] 6,21, CRP 16 mg/l, ranní ztuhlost 2 hodiny) a v červenci byla zahájena léčba adalimumabem ve standardním dávkování (40 mg s.c. každých 14 dnů). Po měsíci terapie nebyly zaznamenány žádné nežádoucí účinky, došlo ke snížení hodnoty BASDAI na 3,3, úpravě humorální aktivity a zmírnění ranní ztuhlosti. Dermatologem byla potvrzena diagnóza palmoplantární psoriázy a indikována lokální terapie kortikosteroidy. Pacient byl s klinickou odpovědí spokojen.
V polovině září, tedy dva měsíce po zahájení léčby TNFi, se u pacienta objevil závažný celotělový výsev psoriázy (PASI [Psoriasis Area and Severity Index] 34,2), který byl hodnocen jako paradoxní reakce na léčbu TNFi. Terapie byla přerušena a pacient byl převeden na bimekizumab ve standardním dávkování, tj. 160 mg každé čtyři týdny. Odpověď na léčbu byla rychlá – již šest dní po první aplikaci bimekizumabu pacient hlásil výrazné zlepšení stavu a po dvou týdnech došlo k významné regresi psoriázy. Po dvou měsících se stav nadále zlepšoval, pacient přechodně pozoroval známky mírné alopecie v oblasti kštice. Po třech měsících terapie byla psoriatická ložiska redukována na minimum a omezena pouze na oblast chodidel. Pacient i nadále navštěvoval dermatologa a podstupoval lokální terapii, přičemž skóre PASI kleslo na 3,2. Co se týče axiálního postižení, pacient byl v klinické i laboratorní remisi.
Bimekizumab v tomto případě prokázal vynikající účinnost na základní revmatologické onemocnění, velmi rychlý nástup účinku na kožní postižení a dobrou toleranci bez výskytu nežádoucích příhod. MUDr. Hurňáková doplnila, že podobný efekt je na jejich pracovišti pozorován u všech pacientů léčených bimekizumabem.
Revmatologická ambulance, České Budějovice
Také MUDr. Marta Píchová z pracoviště Medipont Plus v Českých Budějovicích nejprve seznámila účastníky s celkovým počtem a charakteristikou pacientů léčených bimekizumabem v této ambulanci. Aktuálně se jednalo o pět osob – tři ženy a dva muže – s diagnózami PsA a AS. U většiny těchto nemocných selhala celá řada předchozích biologických přípravků. Aktivita onemocnění při zahájení léčby bimekizumabem byla téměř u všech pacientů vysoká, v různé míře došlo ke zmírnění onemocnění ve všech případech, někdy hned v prvním měsíci terapie. Pozorovány byly referované nezávažné nežádoucí účinky – orální kandidóza a respirační infekt. Přednášející zdůraznila, že mezi charakteristiky těchto pacientů patřila obezita, ale přesto u nich i při běžném dávkování bylo dosaženo výrazného zlepšení. V případě postižení kůže bylo ve všech případech dosaženo PASI100.
V kazuistice představila MUDr. Píchová pacientku ve věku 54 let, kuřačku, sanitářku v nemocnici, která nikdy vážněji nestonala. V rodinné anamnéze se objevuje ischemická choroba srdeční, cévní mozková příhoda, diabetes mellitus, nikoliv však psoriáza či revmatologické onemocnění. Kožní projevy psoriázy měla pacientka od šesti let, do roku 2021 byla léčena pouze lokální terapií a fototerapií. V roce 2021 byla poprvé vyšetřena na revmatologii, kde poslední tři roky uváděla zhoršení kožních projevů a dva roky bolesti kloubů. Psoriáza se u pacientky projevuje na trupu, končetinách, ve vlasech a v postižení nehtů. Byla u ní zjištěna artritida šesti distálních interfalangeálních (DIP) kloubů na horních končetinách, laboratorní nález byl bez patologické odchylky. Pacientka měla index tělesné hmotnosti (BMI) 32 kg/m2.
U pacientky byla zahájena léčba metotrexátem v dávce 15 mg/týden s výborným efektem na kožní projevy, avšak jen s minimálním účinkem na kloubní postižení. Terapie byla doprovázena výskytem aftózní stomatitidy. Dále byla léčena leflunomidem, kdy byl zaznamenán jen přechodný efekt, fototerapie v rámci dermatologické péče byla neúčinná. V červnu 2022 aktivita onemocnění přetrvávala, pacientka měla 17 bolestivých, 14 oteklých kloubů (DAPSA [Disease Activity in Psoriatic Arthritis] 46,6), těžké kožní postižení s PASI 15,3, BSA (Body Surface Area) 23 a nehtovou psoriázu. Byla u ní zahájena biologická léčba secukinumabem v dávce 300 mg (kvůli rozsáhlému kožnímu postižení).
Při léčbě secukinumabem byl efekt na kožní postižení výborný a projevil se již za dva týdny, ustoupila bolest zad. Artritida byla ve třetím měsíci léčby zmírněna jen částečně (DAPSA 23,2). Po pěti měsících byl efekt terapie stále pouze částečný a pacientka nebyla spokojena. Byl proto proveden switch na adalimumab, avšak bez účinku na kloubní i kožní postižení (DAPSA 33,3, PASI 6, BSA 15), a poté na upadacitinib, kdy byl po měsíci zaznamenán výborný efekt – přetrvávala artritida dvou DIP kloubů a kůže byla zcela bez projevů onemocnění. Tato léčba byla přerušena pro pozitivitu výsledků vyšetření testem Quantiferon, pacientka podstoupila profylaktickou terapii isoniazidem, zhoršily se u ní především kožní projevy a efekt předchozí léčby se již plně neobnovil. Rozvinula se navíc artritida na dolních končetinách.
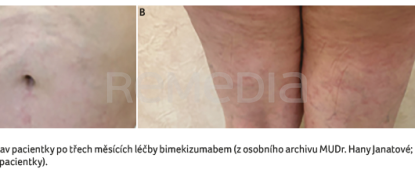
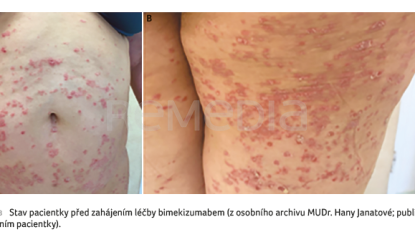 Během let 2021–2023 došlo k RTG progresi na DIP kloubech. V květnu 2024 byla zjištěna vysoká aktivita onemocnění, polyartritida (DAPSA 30,2) a těžké kožní postižení. U pacientky byl indikován ve spolupráci s dermatology switch na inhibitor IL‑17A/F bimekizumab. V červnu 2024 byla zahájena léčba tímto přípravkem a po třech měsících bylo dosaženo 100% zhojení kůže, přetrvávala artritida dvou DIP kloubů na levé ruce (DAPSA 8,2), obrázek 1A, B, 2A, B. U pacientky se objevila orální kandidóza jazyka, která byla zvládnuta běžnou medikací. Efekt léčby bimekizumabem u nemocné přetrvává i po šesti měsících sledování.
Během let 2021–2023 došlo k RTG progresi na DIP kloubech. V květnu 2024 byla zjištěna vysoká aktivita onemocnění, polyartritida (DAPSA 30,2) a těžké kožní postižení. U pacientky byl indikován ve spolupráci s dermatology switch na inhibitor IL‑17A/F bimekizumab. V červnu 2024 byla zahájena léčba tímto přípravkem a po třech měsících bylo dosaženo 100% zhojení kůže, přetrvávala artritida dvou DIP kloubů na levé ruce (DAPSA 8,2), obrázek 1A, B, 2A, B. U pacientky se objevila orální kandidóza jazyka, která byla zvládnuta běžnou medikací. Efekt léčby bimekizumabem u nemocné přetrvává i po šesti měsících sledování.
III. interní klinika FN Olomouc
 Podle sdělení prof. MUDr. Pavla Horáka, CSc., z III. interní kliniky – nefrologické, revmatologické a endokrinologické bylo ve FN Olomouc bimekizumabem aktuálně léčeno pět pacientů s PsA a AS. U všech je léčba efektivní, nebo dokonce velmi efektivní a nebyly zaznamenány žádné nežádoucí účinky.
Podle sdělení prof. MUDr. Pavla Horáka, CSc., z III. interní kliniky – nefrologické, revmatologické a endokrinologické bylo ve FN Olomouc bimekizumabem aktuálně léčeno pět pacientů s PsA a AS. U všech je léčba efektivní, nebo dokonce velmi efektivní a nebyly zaznamenány žádné nežádoucí účinky.
Profesor Horák představil kazuistiku muže (narozen 1963) s PsA, u něhož se první potíže objevily v roce 2015 – bolesti kolenních kloubů a hlezen, rozvoj mohutných výpotků kolenních kloubů, zánětlivá bolest zad, noční bolest, ranní ztuhlost. V osobní anamnéze měl pacient psoriázu v dospívání, která spontánně odezněla, dále hypertenzní nemoc, diabetes mellitus 2. typu. Byla u něj zjištěna pozitivita HLA‑B27, sedimentace erytrocytů (FW) 80 mm/h, hodnota CRP 125 mg/l, DAPSA 35 a index DAS28 (Disease Activity Score‑28) 5,6. Diagnostika byla uzavřena jako PsA s minimálním kožním nálezem, na SI skloubení nebyly detekovány žádné změny, byly zjištěny pouze určité změny na kolenních kloubech ve smyslu zúžení kloubní štěrbiny.
U pacienta byla zahájena léčba metotrexátem, podstupoval opakované punkce a aplikaci glukokortikoidů, radionuklidovou synovektomii, avšak bez výraznějšího efektu. V březnu 2016 byla zahájena léčba infliximabem v dávce 400 mg i.v. každých šest týdnů s výborným účinkem. V červnu 2016 byly zaznamenány následující hodnoty: DAS28 2,2, DAPSA 6, CRP 4 mg/l. Pacient setrval mezi lety 2016–2023 v dlouhodobé remisi choroby.
V lednu 2023 byl nucen podstoupit radikální prostatektomii z důvodu karcinomu prostaty a léčba infliximabem byla na tři měsíce přerušena. V dubnu 2023 u muže výrazně narostla aktivita onemocnění: CRP 80 mg/l, oboustranné výpotky kolen, DAPSA 29,5, DAS28 5,2. Byla opět zahájena léčba infliximabem v dávce 400 mg, ale její efekt byl pouze částečný – CRP 21–35 mg/l, DAS28 3,5–3,8. V prosinci 2023 byl proveden switch na terapii secukinumabem, při níž byl během úvodní dávky zaznamenán vynikající efekt, při přechodu na podávání každé čtyři týdny však došlo k naprostému selhání léčby (DAS28 5,2, DAPSA 29,5, CRP 55 mg/l, FW 80 mm/h).
V dubnu 2024 byla zahájena léčba bimekizumabem v dávce 160 mg každé čtyři týdny. Při kontrole za tři měsíce byl potvrzen ústup onemocnění (CRP 18 mg/l, DAPSA 6,8, DAS28 3,1), který dále pokračoval i do šestého měsíce (CRP 6 mg/l, DAPSA 6,8, DAS28 2,2, FW 20 mm/h) bez výskytu nežádoucích účinků.
Přerušení léčby infliximabem vedlo u tohoto pacienta navzdory dlouhodobé remisi k významnému vzplanutí choroby. U muže byla nutná cílená terapie, ačkoliv měl v anamnéze onkologické onemocnění, ale při návratu k podávání TNFi byl zaznamenán jen suboptimální terapeutický efekt. I přes selhání léčby inhibitorem IL‑17 bylo u pacienta nakonec dosaženo velmi dobrého efektu při terapii inhibitorem IL‑17A/F bimekizumabem.
1. interní klinika FN u svaté Anny v Brně
Na pracovišti MUDr. Leony Procházkové, Ph.D., je bimekizumabem léčen jeden pacient s PsA a šest pacientů s axSpA. Všichni tito nemocní byli předtím léčeni jinými biologiky. Pro bimekizumab jsou k dispozici nejdéle šestiměsíční data a u dvou takto léčených pacientů se vyskytla orofaryngeální kandidóza, která byla hlášena držiteli rozhodnutí o registraci léčivého přípravku jako nežádoucí účinek léčiva.
Kazuistiku přednášející pojala jako cestu pacienta s psoriatickou nemocí. V tomto případě se jednalo o padesátiletou ženu původně léčenou na dermatologii, která pracuje v administrativě, je obézní, kuřačka a trpí artrózou kolenních kloubů. Psoriázu má od 18 let v relativně běžných lokalitách, byla léčena fototerapií a absolvovala lokální léčbu. Diagnóza PsA u ní byla stanovena revmatologem v roce 2017. V této souvislosti byla léčena sulfasalazinem, s nežádoucími kožními reakcemi, a metotrexátem, který vedl k dosažení nízké aktivity kloubního onemocnění. V roce 2018 se po infektu stav kožní psoriázy zhoršil, pacientka měla postižení na 15 % těla. Nemocné byla nabídnuta možnost účasti v klinickém hodnocení s biologickou léčbou kožní psoriázy, kde ovšem nebylo možné pokračovat v terapii metotrexátem. V průběhu prvního roku dostávali pacienti zařazení do této studie mirikizumab, nebo secukinumab, nebo placebo. Zpětně bylo zjištěno, že nemocná byla v první fázi sledování léčena secukinumabem, její stav byl dobrý a došlo ke zmírnění kloubního i kožního postižení. V druhém roce však byla převedena na léčbu blokátorem IL‑23 a při této terapii došlo ke zhoršení kloubních projevů onemocnění, včetně progrese strukturálních změn dle RTG vyšetření. V lednu 2021 u ní byly zaznamenány hodnoty DAS28 5,8, DAPSA 50,9, psoriatické ložisko ve kštici a postižení nehtů (BSA 0,5 %). Pacientka tedy ukončila účast v klinickém hodnocení a byla u ní znovu zahájena terapie metotrexátem.
V dubnu 2021 byla u pacientky zahájena léčba secukinumabem v dávce 150 mg podávané s.c. každé čtyři týdny v kombinaci s metotrexátem, jehož dávka byla redukována z důvodu hepatopatie. I přes tuto terapii došlo v březnu 2024 k další progresi aktivity onemocnění s rozvojem polyartritidy a daktylitidy (DAS28 5,7, DAPSA 35,8) a progredoval kožní nález (BSA 4,5 %). Navýšení dávky secukinumabu na 300 mg s.c. každé čtyři týdny podávaného spolu s metotrexátem a glukokortikoidy i.a. však nevedlo ke zlepšení. Psoriáza na rukou pacientku obtěžovala v zaměstnání a artritida zejména DIP kloubů ji limitovala v práci na počítači.
V rámci terapeutické rozvahy se zvažoval průběh předchozí léčby (selhání csDMARD, limitace dávky metotrexátu, nedostatečná účinnost inhibitoru IL‑23 na kloubní projevy, selhání efektu inhibitoru IL‑17) a další léčebné možnosti, které zahrnovaly TNFi, JAKi, IL‑17Ai, IL‑17A/Fi. V červnu 2024 byly u pacientky zjištěny hodnoty DAPSA 32,6, DAS28 5,3, BSA 5 % a následně byla zahájena terapie bimekizumabem v dávce 160 mg s.c. každé čtyři týdny. Ve 12. týdnu sledování byly hodnoty DAPSA 10,7, DAS28 2,3, BSA 0 %, ve 24. týdnu DAPSA 4,6, DAS28 1,8, BSA 0 %. Nehty byly bez projevů psoriázy a index DAPSA se blížil remisi onemocnění.
Jednou z výhod bimekizumabu je jeho rychlý nástup účinku, a to jak u pacientů bez předchozí biologické terapie, tak u pacientů po selhání předchozí biologické léčby; lék výborně ovlivňuje jak kloubní, tak kožní projevy onemocnění. Duální inhibice IL‑17A/F tedy představuje vhodnou alternativu i u pacientů s vícenásobným selháním předchozí terapie.