Doporučené postupy kardiovaskulární prevence Evropské kardiologické společnosti 2021
V rámci letošního kongresu Evropské kardiologické společnosti (European Society of Cardiology, ESC) byly představeny inovované doporučené postupy v několika klíčových oblastech, z nichž mnohé obsahovaly průlomové změny. Z hlediska široké praxe je nový doporučený postup pro kardiovaskulární prevenci (2021 ESC Guidelines on cardiovascular disease prevention in clinical practice) velmi významný.
Úvod
Jak ve své úvodní prezentaci, která předcházela celému bloku věnovanému tomuto obsáhlému doporučenému postupu, zdůraznil hlavní autor profesor Frank L. J. Visseren (Utrecht, Nizozemsko), nové guidelines jsou určeny všem lékařům. Mohou z nich čerpat lékaři primární péče, kardiologové, nemocniční specialisté i odborníci v následné péči. Navíc je doporučený postup zaměřen na personalizovaný a individualizovaný přístup k pacientovi. Stratifikací rizika se lze vyhnout nadměrné a zbytečné polypragmazii, ale při vysokém kardiovaskulárním riziku je nutné terapii (ve druhém kroku) intenzifikovat. Doporučený postup kardiovaskulární prevence 2021 (DP KVP 21) se zabývá i nákladovou efektivitou a zcela nově zahrnuje rovněž populační přístup. Na tomto místě přinášíme mozaiku informací z obsáhlého dokumentu, který je k dispozici na webových stránkách ESC (escardio.org).
Proč nový postup?
Cílem dvouleté práce na DP KVP 21 bylo podle profesora Franka Visserena poskytnout jednoduchá doporučení, která by byla plně využitelná na všech úrovních lékařské péče a která by současně zohledňovala jedinečnou osobnost pacienta s přihlédnutím k jeho zdravotnímu stavu, věku, životnímu stylu a preferencím. Velká pozornost je věnována starším pacientům. Důraz je kladen na sdílení rozhodnutí o terapeutických postupech mezi lékařem a pacientem, protože jen ten nemocný, který rozumí terapeutickým opatřením a přijme je, může mít z léčby plný prospěch. V DP KVP 21 bylo taktéž inovováno stanovení kardiovaskulárního rizika pro zdánlivě zdravé osoby (algoritmy SCORE2, SCORE2 OP) pro fatální a nefatální kardiovaskulární příhodu.
Co DP KVP 21 obsahuje?
Nový doporučený postup má dva základní bloky.
Kardiovaskulární prevence (KVP) na individuální úrovni zahrnuje témata:
- KVP u pravděpodobně zdravých jedinců,
- KVP u pacientů s potvrzeným aterosklerotickým kardiovaskulárním onemocněním (ASKVO),
- KVP u diabetiků,
- KVP u pacientů s familiární hypercholesterolemií,
- KVP u pacientů s chronickým ledvinným onemocněním.
Kardiovaskulární prevence na populační úrovni se zabývá:
- KVP z hlediska veřejného zdravotnictví (public health policy),
- KVP intervencí,
- změnami životního prostředí ke zlepšení KVP.
Co DP KVP 21 přináší nového
- Individualizovaný a odstupňovaný přístup ke KVP – spočívá ve dvou krocích (obr. 1), kdy jsou nejdříve určeny cíle preventivních opatření podle kategorií pacientů (krok I), respektive následná intenzifikace prevence (krok II).
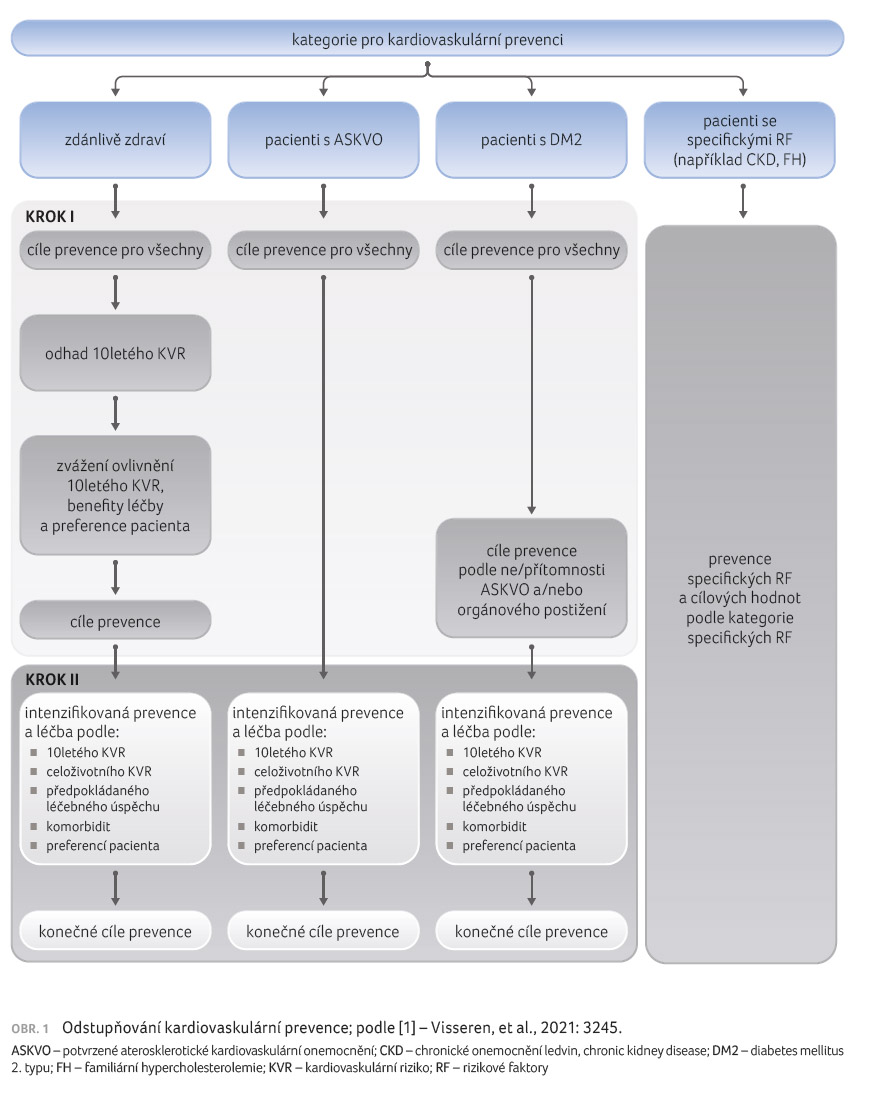
- Novou stratifikaci rizika kardiovaskulárního onemocnění (KVO) – SCORE2 a SCORE2 OP pro čtyři geografické oblasti Evropy (a části Afriky) pro predikci rizika fatálních a nefatálních kardiovaskulárních příhod (viz tab. 1).
- Věkově specifické cílové hodnoty u pravděpodobně zdravých jedinců.
- Odhad celoživotního rizika KVO a možnosti léčby (viz Odhad celoživotního rizika KVO a odhad přínosu léčby).
- Důraz na sdílené rozhodnutí pacienta a lékaře podle specifických podmínek, preferencí, celoživotního rizika KVO a při zvážení přínosů léčby.
- Doporučení ke zlepšení životního prostředí – doporučení pro politiku veřejného zdraví.
- Nákladové hledisko léčby.
Odhad celoživotního rizika KVO
a odhad přínosu léčby
Prevence KVO ovlivněním rizikových faktorů se obvykle provádí s celoživotní perspektivou. Celoživotní riziko KVO lze stanovit podle klinických vyšetření a podle kritérií, jako jsou věk, (změny) úrovně rizikových faktorů, modifikátorů rizika apod., nebo podle odhadu individuálního rizika u pravděpodobně zdravých lidí, u pacientů s prokázanou ASKVO a u pacientů s diabetes mellitus 2. typu a se specifickým skóre rizika.
On line kalkulačky (jako je aplikace ESC CVD Risk Calculation) lze použít k odhadu průměrného celoživotního přínosu odvykání kouření, snížení koncentrace lipidů a snížení krevního tlaku na individuální míru rizika pacienta vyjádřenou jako další roky života bez KVO. Průměrný celoživotní přínos je snadno interpretovatelný a může zlepšit komunikaci o potenciálních přínosech terapie pacientům v rámci sdíleného rozhodovacího procesu. To může následně zvýšit zájem pacientů, zlepšit jejich přístup k léčebným opatřením a zvýšit adherenci ke změnám životního stylu a farmakoterapii a compliance s léčbou.
Odhad celoživotního rizika vychází z věku, kdy je dosaženo 50% pravděpodobnosti, že jedinec buď prodělá KVO, nebo zemře. Celoživotní přínos je číselný rozdíl mezi předpokládaným věkem, v němž nastane 50% pravděpodobnost, že osoba buď prodělá KVO, nebo zemře, s navrženou léčbou či bez ní.
Odhadovaný individuální celoživotní přínos by měl být posuzován z hlediska odhadované doby trvání léčby. Délka celoživotní léčby bude obecně delší u mladých lidí ve srovnání se staršími lidmi. Efekt léčby i délka léčby určují individuální „návratnost investic“ do ovlivnění rizikových faktorů.
Ve sdíleném rozhodovacím procesu mezi poskytovatelem zdravotní péče a pacientem je třeba stanovit minimální požadovaný přínos určité léčby, proces, v němž lze zohlednit preference pacienta, možné poškození léčbou a náklady.
Podle [1] – Visseren, et al., 2021: 3254 (kráceno)
Kardiovaskulární prevence u pravděpodobně zdravých jedinců
Doktor Yvo Smulders (Amsterodam, Nizozemsko) definoval skupinu s nízkým základním kardiovaskulárním rizikem. Jde o osoby, které neprodělaly kardiovaskulární příhodu a nejsou u nich přítomny cévní aterosklerotické změny (plaky), netrpí chronickým onemocněním ledvin, nemají diabetes ani familiární hypercholesterolemii. Pro všechny tyto jedince platí doporučení ke zdravému životnímu stylu, zanechání kouření a udržení výše systolického krevního tlaku < 160 mm Hg, a to bez ohledu na věk. Další stratifikaci znázorňuje obrázek 2. Stratifikace rizika podle SCORE2 a SCORE2 OP pro fatální a nefatální kardiovaskulární příhody je uvedena v tabulce 1.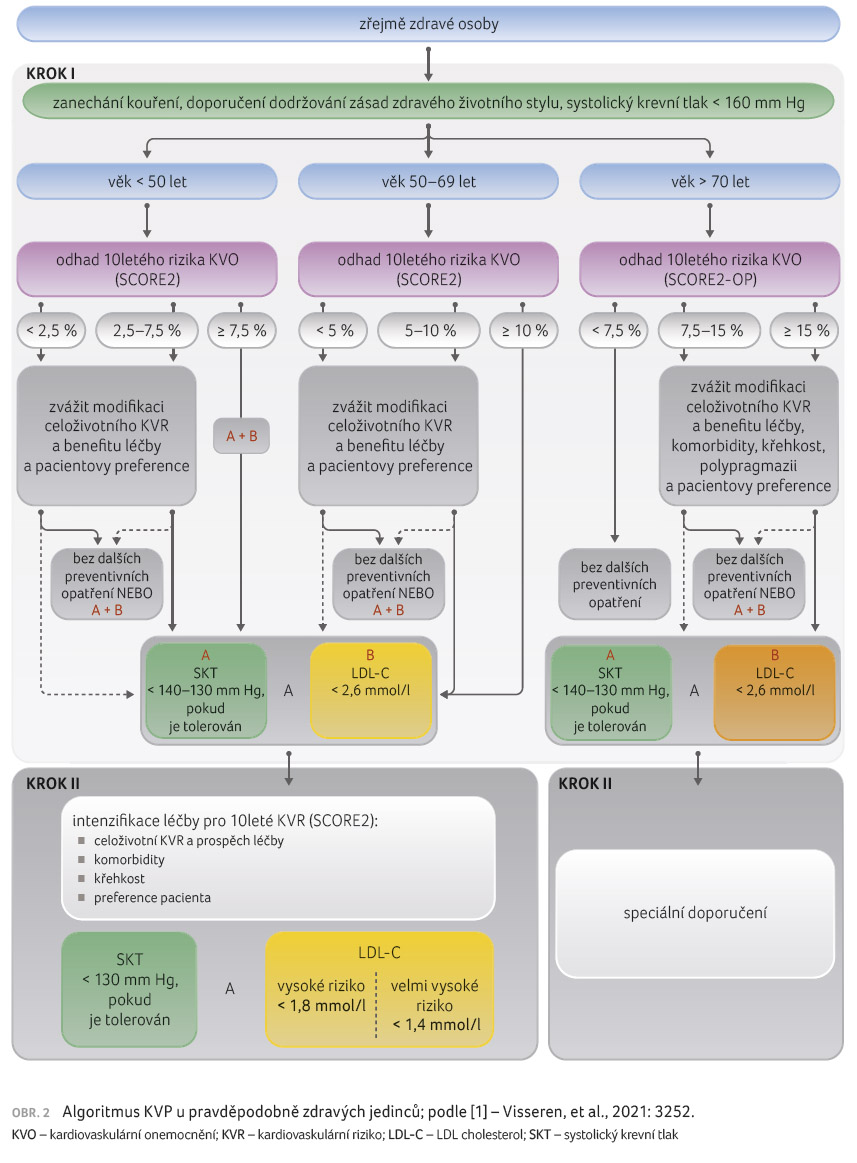
Doporučení jsou zpracována pro pravděpodobně zdravé dospělé všech věkových kategorií, pro pacienty s prokázaným KVO nebo diabetes mellitus 2. typu. Je vypracován nástroj SCORE2 OP pro starší osoby (ve věku 70 let a více), který zohledňuje případné riziko úmrtí z jiných příčin.
Významnou změnou oproti původnímu SCORE je stratifikace podle věku: po 70. roce jsou zdánlivě zdraví lidé bez prokázaných onemocnění nebo rizikových faktorů považováni za osoby s nízkým až středním rizikem KVO, pokud je jejich skóre nižší než 7,5 %, ale s velmi vysokým rizikem, pokud je skóre 15 % nebo vyšší. Důvodem této nové stratifikace bylo vyhnout se nedostačující léčbě u mladých osob, a naopak nadměrně neléčit jedince starší. Vzhledem k tomu, že věk je hlavním faktorem ovlivňujícím kardiovaskulární riziko, ale celoživotní přínos managementu rizikových faktorů je vyšší u mladších osob, jsou cílové a prahové hodnoty rizika pro zvážení léčby u mladších osob nižší.
Management kardiovaskulárního rizika u diabetiků
Professor Naveed Sattar (Glasgow, Velká Británie) uvedl, že ve Velké Británii činí podíl diabetiků v celé populaci 6–7 % (v ČR se odhaduje prevalence minimálně na 10 %). Diabetes je častou komorbiditou u pacientů s ASKVO, dyslipidemií nebo chronickým onemocněním ledvin. Do rizikové skupiny patří nejen diabetici 2. typu, ale také pacienti starší 40 let s diabetem 1. typu. Nejlépe jsou na tom z hlediska rizika KVO dobře kompenzovaní diabetici 1. typu, u nichž onemocnění netrvá déle než 10 let. Naopak velmi vysoké riziko existuje u nemocných s ASKVO s orgánovým postižením nebo bez něj, se sníženou (odhadovanou) glomerulární filtrací, s proteinurií a v přítomnosti mikroangiopatií ve třech lokalizacích (mikroalbuminurie, retinopatie a neuropatie).
U diabetiků platí v kroku I obecná doporučení (zanechání kouření, zdravý životní styl) a výše hodnoty glykovaného hemoglobinu (HbA1c) < 53 mmol/mol.
V přítomnosti ASKVO nebo vážných orgánových postižení: pokud je podle SCORE2 střední riziko KVO, pak se další preventivní opatření nedoporučují (krok I). Při vysokém riziku je nutné dosáhnout systolického krevního tlaku < 140–130 mm Hg (je li tolerován) a koncentrace LDL cholesterolu (LDL C) < 2,6 mmol/l. Intenzifikovaná léčba má za cíl systolický krevní tlak < 130 mm Hg, koncentraci LDL C < 1,8 mmo/l a jsou indikovány inhibitory sodíko glukózového kotransportéru 2 (SGLT2) nebo agonisté receptorů glukagonu podobného peptidu 1 (GLP 1).
Diabetici s ASKVO a/nebo těžkým orgánovým postižením jsou indikováni k dosažení cílových hodnot (krok I):
- systolický krevní tlak < 140–130 mm Hg (je li tolerován),
- více než 50% redukce koncentrace LDL C, a to < 1,8 mmol/l,
- antitrombotická terapie,
- aplikace/užívání gliflozinů nebo gliptinů (obecně inhibitorů SGLT2 nebo agonistů receptorů GLP 1).
Intenzifikovaná prevence pak u těchto pacientů spočívá v dosažení (krok II):
- systolického krevního tlaku < 130 mm Hg (je li tolerován),
- koncentrace LDL C < 1,4 mmol/l,
- aplikace/užívání inhibitorů SGLT2 nebo agonistů receptorů GLP 1, pokud už tato léčba není užívána; glifloziny by měly být doporučeny, je li přítomno srdeční selhání se sníženou ejekční frakcí,
- ke zvážení je podání dalších nových léčebných modalit,
- diabetici bez ASKVO, bez chronického renálního onemocnění a bez srdečního selhání mohou mít preventivní prospěch z aplikace gliflozinů.
Sekundární prevence u pacientů se stávajícím kardiovaskulárním onemocněním
Doktor David Carballo (Ženeva, Švýcarsko) se věnoval nejrizikovější skupině pacientů. Všichni pacienti s ASKVO jsou totiž ve velmi vysokém riziku KVO a je nutné volit ihned intenzifikovaný postup. Do této kategorie spadají všichni nemocní po první kardiovaskulární (infarkt myokardu, akutní koronární syndrom, předchozí revaskularizace, cévní mozková příhoda, tranzitorní ischemická příhoda, aneuryzma aorty a onemocnění periferních tepen) nebo s prokázanými cévními aterosklerotickými změnami (např. zobrazovacími metodami, UZ, CT, angiografií). Naopak do této kategorie nepatří postupné zhoršování parametrů detekovaných zobrazovacími metodami (například ztluštění intimy a medie karotid).
Pro pacienty s ASKVO platí vše, co již bylo uvedeno pro pacienty ve vysokém kardiovaskulárním riziku, a to ve dvou krocích stejně jako u diabetiků.
Populační přístup
Dalším tématem Dr. Davida Carballa byl návrh širokých intervencí na populační úrovni, které by zmírnily dopad sociálních a environmentálních podmínek na zdraví obyvatel. K nim patří proaktivní přístup v zajištění nekuřáckého prostředí, propagace zdravé stravy a omezení konzumace alkoholu, a to všemi možnými a dostupnými prostředky. Do péče o zdraví obyvatelstva náleží i zmírňování znečištění ovzduší, které výrazně ovlivňuje morbiditu i mortalitu.
Poznámka k životnímu stylu
V DP KVP 21 je věnována samostatná kapitola životnímu stylu, a to včetně stratifikace důkazů z hlediska evidence based medicine (EBM).
- Důkazy úrovně IA–IB je podložen přínos fyzické aktivity (150–300 minut optimálně aerobní aktivity, ale chvályhodná je i chůze, zahradničení či domácí práce).
- Základem prevence u KVO je zdravá strava (důkaz síly IA).
- Povolené množství konzumovaného čistého alkoholu činí 100 ml týdně (zhruba 750 ml vína, 4 velká piva; důkaz síly IB).
- Prospěch středomořské diety oplývá taktéž důkazem síly IA, a to včetně redukce konzumace červeného masa na 500 g týdně, zvýšeného obsahu vlákniny ve stravě (IB).
- Náhrada nasycených tuků polynenasycenými (IA).
- Konzumace ryb – dvě porce týdně (IB).
- Restrikce používání kuchyňské soli (IB).
Závěr
V DP KVP 21 jsou podrobně rozebírány všechny komorbidity a jejich vliv na rozvoj KVO, včetně ledvinných onemocnění, srdečního selhání, arytmií, onkologických onemocnění, chronické obstrukční plicní nemoci, infekcí, poruch spánku, migrény, psychiatrických poruch, jaterních postižení, sexuální dysfunkce a dalších. Obsáhlá kapitola je věnována farmakoterapii všech souvisejících poruch (diabetes mellitus, hypercholesterolemie, dyslipidemie, hypertenze − včetně syndromu bílého pláště).
Doporučené postupy kardiovaskulární prevence 2021 představují „čtení na dlouhé zimní večery“. Snažili jsme se přinést to nejpodstatnější, co obsahují. Velmi zajímavá je poslední část – Key messages −, která zabírá více než pět tiskových stran a je nad naše možnosti uveřejnění.
Celý doporučený postup stojí za přečtení pro zachování vysoké úrovně péče o naše pacienty v primární i sekundární kardiovaskulární prevenci.
Možná se setkáváme častěji s informacemi, jak je onemocnění COVID 19 zákeřné (ostatně v EU nedosahuje ani parametrů epidemie chřipky), ale faktem zůstává, že zabijákem číslo jedna jsou stále kardiovaskulární onemocnění. Pokud bude zanedbávána prevence, pak přibude úmrtí (třeba s covidem), ale primárně na kardiovaskulární choroby.
Redakčně zpracovala MUDr. Marta Šimůnková
Seznam použité literatury
- [1] Visseren FLJ, Mach F, Smulders YM, et al. 2021 ESC Guidelines on cardiovascular disease prevention in clinical practice. Eur Heart J 2021; 42: 3227−3337.
