Rizika léčby theofylinem u polymorbidní pacientky s polyfarmakoterapií
Nežádoucí účinky léčiv jsou relativně častou příčinou morbidity a mortality. Mnohdy jsou zaměňovány za nová onemocnění – jejich léčbou pak dochází k preskripčním kaskádám a následně k polypragmazii, která generuje další zdravotní rizika a zvyšuje ekonomickou náročnost terapeutického procesu. V diferenciální diagnostice zdravotních obtíží by proto měly mít nežádoucí účinky léčiv své stálé místo.
Předložená kazuistika upozorňuje na možná rizika spojená s léčbou theofylinem u polymorbidní pacientky s polyfarmakoterapií.
Kazuistika
Pacie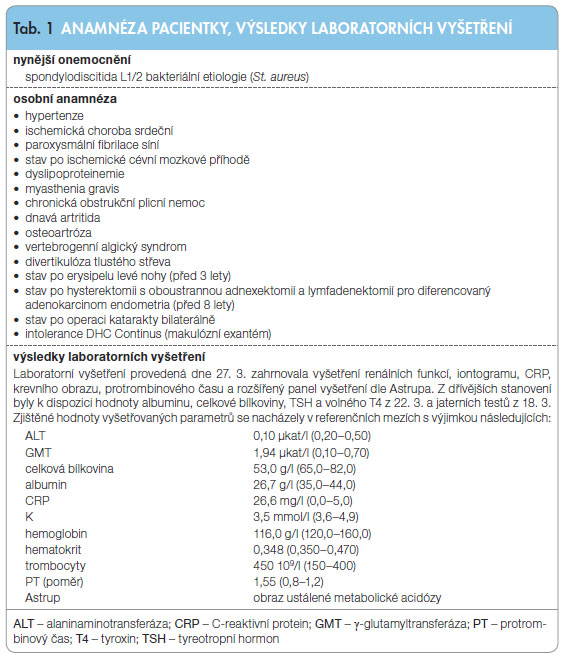 ntka, osmdesátiletá žena, byla dne 11. 2. přijata k hospitalizaci pro spondylodiscitidu L1/2 bakteriální etiologie (St. aureus). V terapii byl indikován konzervativní postup, který zahrnoval podávání antibiotik (klindamycin, později do kombinace přidán ciprofloxacin) a režimová opatření. Kompletní osobní anamnézu a chronickou medikaci pacientky uvádějí tab. 1 a 2.
ntka, osmdesátiletá žena, byla dne 11. 2. přijata k hospitalizaci pro spondylodiscitidu L1/2 bakteriální etiologie (St. aureus). V terapii byl indikován konzervativní postup, který zahrnoval podávání antibiotik (klindamycin, později do kombinace přidán ciprofloxacin) a režimová opatření. Kompletní osobní anamnézu a chronickou medikaci pacientky uvádějí tab. 1 a 2.
K 20. 3. byla pacientka v uspokojivém kardiopulmonálně stabilizovaném stavu. Z neurologického hlediska byly přítomny hypestezie v inervační oblasti L1 vlevo, lumbalgie a mírný myastenický syndrom lokalizovaný na proximální část obou horních končetin.
Od 21. 3. byla pro klidovou dušnost, hyposaturaci O2 a bilaterální poslechový nález přidána do lékového režimu pacientky kombinovaná i.v. infuzní terapie (aminofylin, ambroxol, furosemid, chlorid draselný, methylprednisolon), viz tab. 2.
27. 3. došlo k náhlé ztrátě vědomí s křečemi (podán diazepam i.v. – poté ústup křečí), na EKG byla popsána fibrilace sín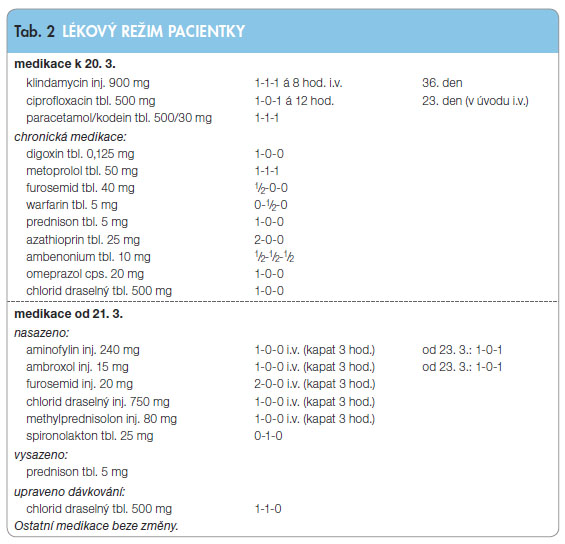 í s rychlou odpovědí komor (podán verapamil i.v. – poté zpomalení srdeční frekvence ze 120/min na 78/min). Za trvajícího hlubokého kómatu s pontomezencefalickou areflexií, miózou a deviací bulbů doleva se postupně objevily levostranné klonické záškuby (podán fenytoin v 30minutové i.v. infuzi poté ústup křečí). Krátce po ukončení infuze fenytoinu došlo k asystolii a zástavě krevního oběhu (zahájena kardiopulmonální resuscitace, podán adrenalin, provedena intubace – po cca 5 minutách obnovena srdeční akce a efektivní cirkulace). Pro rozvoj pravostranných křečí nasazen propofol i.v. (bolus a následně kontinuální infuze – poté již definitivní ústup konvulzí). Po odtlumení pacientka nabyla vědomí, dne 28. 3. byla kardiopulmonálně stabilní extubována.
í s rychlou odpovědí komor (podán verapamil i.v. – poté zpomalení srdeční frekvence ze 120/min na 78/min). Za trvajícího hlubokého kómatu s pontomezencefalickou areflexií, miózou a deviací bulbů doleva se postupně objevily levostranné klonické záškuby (podán fenytoin v 30minutové i.v. infuzi poté ústup křečí). Krátce po ukončení infuze fenytoinu došlo k asystolii a zástavě krevního oběhu (zahájena kardiopulmonální resuscitace, podán adrenalin, provedena intubace – po cca 5 minutách obnovena srdeční akce a efektivní cirkulace). Pro rozvoj pravostranných křečí nasazen propofol i.v. (bolus a následně kontinuální infuze – poté již definitivní ústup konvulzí). Po odtlumení pacientka nabyla vědomí, dne 28. 3. byla kardiopulmonálně stabilní extubována.
Diskuse
V popsaném průběhu hospitalizace lze identifikovat hned několik potenciálně polékových reakcí:
- dekompenzace fibrilace síní s rychlou odpovědí komor (aminofylin);
- fokální, sekundárně generalizovaný status epilepticus (aminofylin, ciprofloxacin);
- asystolie a zástava krevního oběhu (aminofylin, digoxin, fenytoin, metoprolol, verapamil).
S ohledem na časovou posloupnost změn v lékovém režimu a zdravotním stavu pacientky se lze domnívat, že primární lékovou příčinou zdravotních komplikací mohly být nežádoucí účinky a lékové interakce aminofylinu.
Aminofylin je ve vodě d obře rozpustný komplex theofylinu s ethylendiaminem. Farmakologicky aktivní složkou tohoto komplexu je theofylin, který má celou řadu různých farmakodynamických efektů, viz tab. 3. Terapeuticky se využívá zejména jeho účinků na respirační systém, většina ostatních má charakter spíše vedlejších a nežádoucích reakcí.
obře rozpustný komplex theofylinu s ethylendiaminem. Farmakologicky aktivní složkou tohoto komplexu je theofylin, který má celou řadu různých farmakodynamických efektů, viz tab. 3. Terapeuticky se využívá zejména jeho účinků na respirační systém, většina ostatních má charakter spíše vedlejších a nežádoucích reakcí.
Výskyt a závažnost nežádoucích účinků theofylinu závisí na dávce, rychlosti titrace či podání a na cestě podání. Důležitá je rovněž skutečnost, že závažné nežádoucí účinky se mohou rozvinout „bez varování“, tj. aniž by jim předcházely nežádoucí účinky mírné či střední závažnosti. V případě předávkování závisí povaha klinických symptomů také na charakteru intoxikace (akutní vs. chronická).
Klinické dispozice pacienta, které představují vyšší riziko rozvoje nežádoucích účinků theofylinu, jsou následující:
- stavy se sníženou clearance theofylinu: věk do jednoho roku, věk nad 60 let (*), hepatální insuficience, městnavé srdeční selhávání, hypotyreóza, sepse s multiorgánovým selháním, šok, horečka, obezita, zanechání kouření, lékové interakce (*);
- současná přítomnost onemocnění, jejichž stav či průběh mohou případné nežádoucí účinky theofylinu zhoršit: gastroezofageální reflux, peptický vřed, tachyarytmie (*), epilepsie atd.
K rozvoji nežádoucích účinků theofylinu (resp. aminofylinu i.v.) může přispět také nesprávný management terapie. Proto je nezbytné respektovat zásady bezpečného používání aminofylinu i.v., které lze formulovat takto:
- nepoužívat jej rutinně,
- identifikovat rizikové pacienty,
- individualizovat dávkování,
- v případě předléčených pacientů přizpůsobit dávku již existující plazmatické koncentraci,
- v případě obézních pacientů kalkulovat dávku na základě ideální tělesné hmotnosti,
- nepodávat přímo „z ruky“ (tj. lépe v infuzi izotonického roztoku chloridu sodného),
- preferovat podání formou kontinuální infuze před intermitentním podáním,
- v ideálním případě nepodávat protrahovaně,
- neopomíjet terapeutické monitorování lékových hladin (TDM),
- průběžně přehodnocovat poměr přínosu a rizik léčby.
Terapeutický index theofylinu je úzký. Jeho plazmatická koncentrace by v optimálním případě neměla přesáhnout 15 mg/l – při vyšších koncentracích již významně roste riziko toxicity. Informace o plazmatických koncentracích theofylinu v průběhu terapie a především v čase výskytu zdravotních komplikací pacientky bohužel nejsou k dispozici, protože terapeutické monitorování lékových hladin nebylo v referovaném případě prováděno.
Aminofylin i.v. je v praxi využíván zejména v terapii akutních stavů spojených s bronchiální obstrukcí. Bronchodilatační efekt theofylinu je však poměrně slabý a v kombinaci s nevýhodným bezpečnostním profilem léku z něj činí v těchto indikacích modalitu druhé volby.
U pacientů, u kterých lze předpokládat kardiální podíl dekompenzace, bývají kalkulovány také další účinky theofylinu – pozitivně inotropní, vazodilatační a diuretický. Klinické využití je i zde limitováno nežádoucími účinky potřebných dávek theofylinu, v případě ischemické choroby srdeční mj. také jeho pozitivně chronotropním působením.
Nicméně, aminofylin i.v. stále zůstává tradiční složkou kombinované infuzní terapie, která je polymorbidním pacientům s pravděpodobně vícečetnou etiologií akutního zhoršení stavu ordinována se záměrem rychle a účinně intervenovat a zajistit tak větší prostor pro přesnější diagnosticko-terapeutickou rozvahu.Vždy je však třeba zvažovat nejen účinnost, ale také bezpečnost zvolené medikace. Jedním ze základních předpokladů úspěšné terapie je tak mj. i dobrá znalost nežádoucích účinků léčiv, monitorování jejich výskytu a průběžné přehodnocování poměru přínosu a rizik léčby u konkrétního pacienta.
Seznam použité literatury
- [1] Aminophylline. In: Sweetman, S. (ed.). Martindale: The Complete Drug Reference [online]. Greenwood Village (Colorado, USA): Truven Health Analytics. [navštíveno 30. července 2013]. Dostup-né z: http://www.micromedexsolutions.com
- [2] Barnes PJ. Theophylline: New Perspectives for an Old Drug. Am J Respir Crit Care Med 2003; 167: 813–818.
- [3] Global Strategy for Asthma Management and Prevention 2012 (update) [online]. Global Initiative for Asthma, 2012. [navštíveno 30. září 2013]. Dostupné z: http://www.ginasthma.org
- [4] Hillis WS, Been M. Phosphodiesterase inhibitors: haemodynamic effects related to the treatment of cardiac failure. Eur Heart J 1982; 3 (Suppl. D): 97–101.
- [5] Musil J, Kašák V, Konštacký S. Doporučený postup pro diagnostiku a léčbu exacerbace chronické obstrukční plicní nemoci (CHOPN) [online]. Česká pneumologická a ftizeologická společnost ČLS JEP, 2013. [navštíveno 30. září 2013]. Dostupné z: http://www.pneumologie.cz
- [6] Ohnishi A, Kato M, Kojima J, et al. Differential Pharmacokinetics of Theophylline in Elderly Patients. Drugs Aging 2003; 20: 71–84.
- [7] Paluch Z, Adámek T, Alušík Š. Význam terapeutického monitorování léčiv ve stáří. Postgraduální medicína 2008; 10: 737–743.
- [8] Suchopár J, et al. Vademecum Infopharm pro PC: Kompendium lékových interakcí [CD]. Praha: Infopharm, 2013.
- [9] Syntophyllin inj sol 5 x 10 ml/240 mg: Souhrn údajů o přípravku. In: Mikro-verze AISLP – 2013.2 pro MS Windows [CD]. Praha: RNDr. Bohuslav Škop, CSc., 2013.
- [10] Teofylin. In: Jabor, A. et al. Encyklopedie laboratorní medicíny pro klinickou praxi – speciál 2008 [CD]. Praha: Grada, 2008.
- [11] Theophylline. In: DRUGDEX® System [online]. Greenwood Village (Colorado, USA): Truven Health Analytics. [navštíveno 30. července 2013]. Dostupné z: http://www.micromedexsolutions.com