Lixisenatid
Lixisenatid je krátkodobě působící prandiální agonista receptoru pro glucagon-like peptid 1 (glukagonu podobný peptid 1, GLP-1). S vysokou selektivitou se váže k receptoru GLP-1R a jeho afinita k tomuto receptoru je asi čtyřikrát vyšší než afinita humánního GLP-1. Lixisenatid příznivě ovlivňuje glukózový metabolismus, zvyšuje glukózou stimulovanou pankreatickou sekreci inzulinu, chrání beta-buňky pankreatu před apoptózou a potlačuje sekreci glukagonu. Stejně jako GLP-1 zpomaluje vyprazdňování žaludku a snižuje příjem potravy. Lixisenatid výhodně snižuje zejména postprandiální glykemii a jeho inzulinotropní a glukagonostatické účinky se pozitivně promítají do značného snížení rizika vzniku hypoglykemie. Lixisenatid je indikován k léčbě diabetu mellitu 2. typu v kombinaci s perorálními antidiabetiky a/nebo s bazálním inzulinem v případě, kdy léčba dietou a změnou životního stylu neposkytuje dostatečnou kompenzaci onemocnění. Účinnost a bezpečnost lixisenatidu byla hodnocena ve studiích GetGoal, v nichž byl lixisenatid podáván v monoterapii, ve dvojkombinaci i v trojkombinaci a byl v těchto studiích srovnáván s placebem či s dalšími antidiabetiky. Ve studiích se potvrdilo, že lixisenatid zlepšuje kontrolu glykemie a zpomaluje progresi diabetu 2. typu.
Farmakologická skupina
Léčiva k léčbě diabetu mellitu, jiná antidiabetika kromě inzulinů. ATC kód: A10BX10.
Lixisenatid je syntetický prandiální agonista receptoru pro GLP-1, který je indikován k léčbě diabetu mellitu 2. typu u dospělých pro dosažení kontroly glykemie v kombinaci s perorálními antidiabetiky a/nebo bazálním inzulinem v případech, kdy tato léčba spolu s dietou a cvičením neposkytuje dostatečnou kontrolu glykemie.
Chemické a fyzikální vlastnosti
Lixisenatid [1] má molekulu složenou ze sekvence 44 aminokyselin. Základní struktura byla odvozena od exendinu-4, jehož molekula byla modifikována odstraněním prolinu a přidáním šesti lysinových zbytků k C-terminální části řetězce. Vzhledem k této úpravě má lixisenatid výrazně vyšší odolnost vůči degradaci enzymem DPP-4 (dipeptidyl peptidáza 4) ve srovnání s GLP-1.
Sumární vzorec: C215H347N61O65S
Molekulová hmotnost: 4858,49 g/mol
Mechanismus účinku, farmakodynamika
Lixisenatid je selektivní agonista receptorů GLP-1R, ke kterým má čtyřikrát silnější afinitu než humánní GLP-1. Jeho 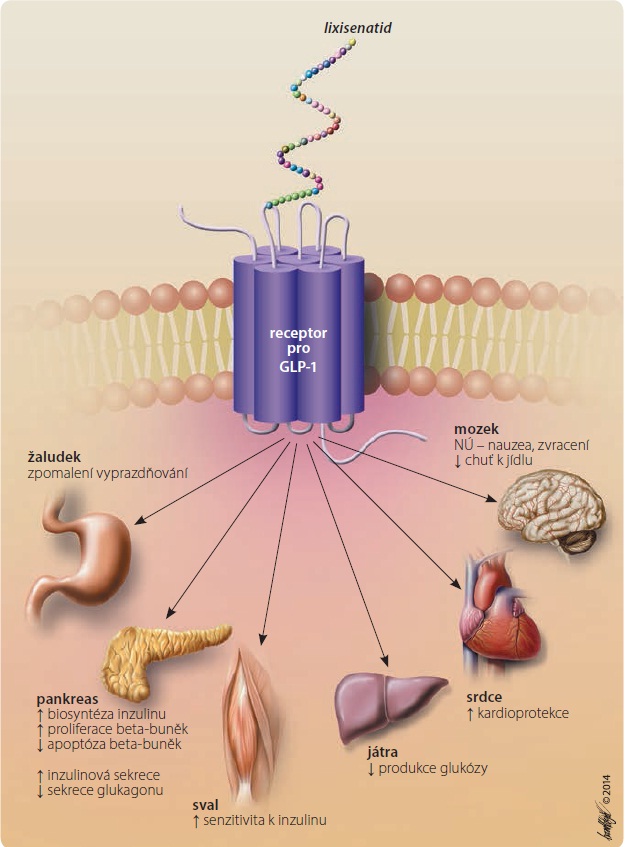 účinky vyplývají z fyziologického působení GLP-1, který ovlivňuje glukózový metabolismus, zpomaluje vyprazdňování žaludku a snižuje chuť k jídlu. GLP-1 zvyšuje v beta-buňkách Langerhansových ostrůvků pankreatu syntézu inzulinu i sekreci inzulinu stimulovanou glukózou, ale také ovlivněním alfa-buněk inhibuje sekreci glukagonu. Pokud je koncentrace glukózy normální nebo snížená, dochází k oslabení až vymizení tohoto hypoglykemizujícího účinku GLP-1 na zmíněné procesy, což prakticky znamená snížení rizika vzniku hypoglykemie. Schematicky znázorňuje účinek lixisenatidu obr. 1.
účinky vyplývají z fyziologického působení GLP-1, který ovlivňuje glukózový metabolismus, zpomaluje vyprazdňování žaludku a snižuje chuť k jídlu. GLP-1 zvyšuje v beta-buňkách Langerhansových ostrůvků pankreatu syntézu inzulinu i sekreci inzulinu stimulovanou glukózou, ale také ovlivněním alfa-buněk inhibuje sekreci glukagonu. Pokud je koncentrace glukózy normální nebo snížená, dochází k oslabení až vymizení tohoto hypoglykemizujícího účinku GLP-1 na zmíněné procesy, což prakticky znamená snížení rizika vzniku hypoglykemie. Schematicky znázorňuje účinek lixisenatidu obr. 1.
Ve studiích u diabetiků 2. typu lixisenatid prokázal sedminásobné zlepšení první fáze inzulinové odpovědi a trojnásobné zlepšení druhé fáze inzulinové odpovědi ve srovnání s placebem. Lixisenatid stimuluje sekreci inzulinu jen při hyperglykemii, čímž je riziko hypoglykemie významně sníženo, a působí supresivně na sekreci glukagonu. Při podávání v monoterapii lixisenatid signifikantně snižoval glykemii dvě hodiny po jídle oproti placebu (4,5–5,5 mmol/l vs. 0,7 mmol/l) [2]. Účinek lixisenatidu na postprandiální glykemii ve srovnání s placebem byl prokázán u diabetiků 2. typu také v kombinaci s metforminem a/nebo s derivátem sulfonylurey v randomizované, dvojitě slepé studii [3]. Působení lixisenatidu na postprandiální glykemii bylo srovnáváno s účinkem liraglutidu u diabetiků 2. typu neuspokojivě léčených metforminem v randomizované, otevřené, multicentrické čtyřtýdenní studii. Primárním cílem studie bylo snížení glykemie postprandiálně: ukázalo se, že lixisenatid 20 µg redukuje hladinu glykovaného hemoglobinu po standardizované snídani signifikantně více (p < 0,0001) než liraglutid podávaný v dávce 1,8 mg jedenkrát denně [4]. Při podávání lixisenatidu docházelo ke zpomalování vyprazdňování žaludku a tím k redukci postprandiálních hodnot
glykemie.
Ovlivnění dalších parametrů
Lixisenatid prokázal ochranu proti ischemii myokardu/reperfuzi indukované poškozením jak u izolovaného srdce potkana [5], tak u zvířecího modelu in vivo [6].V žádné placebem kontrolované klinické studii fáze III nebylo zaznamenáno zvýšení průměrné tepové frekvence u pacientů s diabetem 2. typu. V placebem kontrolovaných klinických studiích fáze III bylo pozorováno snížení systolického krevního tlaku až o 2,1 mm Hg a snížení diastolického krevního tlaku až o 1,5 mm Hg [7].
Farmakokinetické vlastnosti
Průměrný čas dosa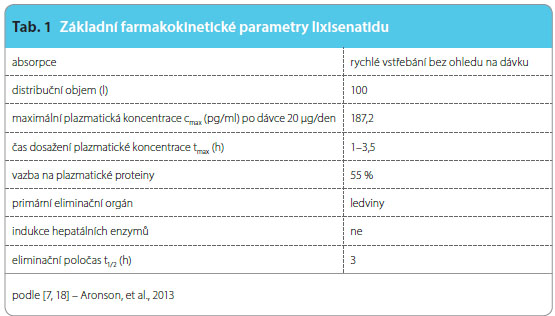 žení maximální plazmatické koncentrace lixisenatidu po subkutánní aplikaci je 1–3,5 hodiny a není ovlivněn místem podání. Lixisenatid je v 55 % vázán na bílkoviny. K jeho eliminaci dochází glomerulární filtrací, poté tubulární reabsorpcí a postupnou metabolickou degradací. Zbylé malé peptidy a aminokyseliny jsou postupně vráceny do metabolismu proteinů. Po opakovaném podání byl biologický poločas lixisenatidu 3 hodiny a průměrná clearance asi 35 l/h. U pacientů se středně závažnou poruchou funkce ledvin (clearance kreatininu 30–50 ml/min) byla AUC (area under curve, plocha pod křivkou) zvýšena o 24 % a při závažné poruše ledvin (clearance kreatininu 15–30 ml/min) byla AUC zvýšena o 46 % [7]. Porucha funkce jater farmakokinetiku lixisenatidu neovlivňuje, stejně tak věk, pohlaví a tělesná hmotnost. Základní farmakokinetické vlastnosti lixisenatidu jsou shrnuty v tab. 1.
žení maximální plazmatické koncentrace lixisenatidu po subkutánní aplikaci je 1–3,5 hodiny a není ovlivněn místem podání. Lixisenatid je v 55 % vázán na bílkoviny. K jeho eliminaci dochází glomerulární filtrací, poté tubulární reabsorpcí a postupnou metabolickou degradací. Zbylé malé peptidy a aminokyseliny jsou postupně vráceny do metabolismu proteinů. Po opakovaném podání byl biologický poločas lixisenatidu 3 hodiny a průměrná clearance asi 35 l/h. U pacientů se středně závažnou poruchou funkce ledvin (clearance kreatininu 30–50 ml/min) byla AUC (area under curve, plocha pod křivkou) zvýšena o 24 % a při závažné poruše ledvin (clearance kreatininu 15–30 ml/min) byla AUC zvýšena o 46 % [7]. Porucha funkce jater farmakokinetiku lixisenatidu neovlivňuje, stejně tak věk, pohlaví a tělesná hmotnost. Základní farmakokinetické vlastnosti lixisenatidu jsou shrnuty v tab. 1.
Klinické zkušenosti
Účinnost a bezpečnost lixisenatidu byla hodnocena programem studií GetGoal fáze III klinického zkoušení, který byl zahájen v roce 2008 a zahrnoval více než pět tisíc pacientů. V této sérii randomizovaných, placebem kontrolovaných studií byl lixisenatid hodnocen u diabetiků 2. typu v monoterapii (GetGoal-F1, GetGoal-Mono), v kombinační terapii s metforminem (GetGoal-M), v kombinační terapii s derivátem sulfonylurey (GetGoal-S), se zástupcem thiazolidindionů (GetGoal-P) a s bazálním inzulinem (GetGoal-L, GetGoal-L-Asia a GetGoal-Duo) a oproti exenatidu (GetGoal-X). Ve všech studiích byla prokázána účinnost především na hladinu postprandiální glykemie [8].Glykemie nalačno
V monoterapii vedlo podání lixisenatidu k redukci glykemie nalačno oproti placebu o 1,1 mmol/l (p < 0,0001) [9]. Přidání lixisenatidu k ranní dávce metforminu snížilo lačnou glykemii o 1,19 mmol/l (p < 0,005) oproti placebu [10], o 0,99 mmol/l při kombinaci s derivátem sulfonylurey (p < 0,0001) oproti placebu [3] a o 0,84 mmol/l po přidání k thiazolidindionům proti placebu (p < 0,0001). Ve studii GetGoal-X, která hodnotila léčbu lixisenatidem oproti léčbě exenatidem, bylo ovlivnění glykemie nalačno srovnatelné (snížení o 1,2 mmol/l vs.1,4 mmol/l) [11].
Postprandiální glykemie
Ve studii GetGoal-Mono snižoval lixisenatid při postupném dávkování (10 µg první týden, 15 µg další týden a 20 µg dále) glykemii dvě hodiny po standardizované snídani o 3,86 mmol/l (p < 0,0001) oproti placebu a také ve srovnání s placebem prokázal 75% redukci ve 2hodinových postprandiálních glykemických výchylkách (30 minut před jídlem a podáním léku) po 12 týdnech léčby 20 µg lixisenatidu [9]. Podobné výsledky přinesly i studie GetGoal-M [10] a GetGoal-S [3].
Glykovaný hemoglobin
Ve studii GetGoal-Mono [9] vedla monoterapie lixisenatidem při krokové titraci k redukci hodnoty glykovaného hemoglobinu (HbA 1c) o 0,73 mmol/l, zatímco podávání placeba snížilo HbA 1c o 0,19 mmol/l (p < 0,0001). Ve 24týdenní studii GetGoal-M [10], kde byl lixisenatid přidáván k metforminu v jedné denní ranní dávce a srovnáván s placebem, rovněž došlo ke snížení HbA 1c při léčbě lixisenatidem (o 0,87 mmol/l vs. 0,38 mmol/l, p < 0,0001). Ve studii GetGoal-F1 [12] s podobným designem dosáhlo 47,4 % pacientů HbA 1c < 7 % při léčbě lixisenatidem oproti 24,1 % pacientů, kteří dosáhli této hodnoty při podávání placeba (p < 0,001), a HbA 1c < 6,5 % mělo 25,6 % pacientů při léčbě lixisenatidem proti 7,6 % pacientů, kteří dosáhli uvedené hodnoty HbA 1c při podávání placeba (p < 0,0001). GetGoal-X [11] byla 24týdenní randomizovaná, otevřená studie, která dokumentovala non-inferioritu 20 µg lixisenatidu k 10 µg exenatidu podávaného 2krát denně pro redukci HbA 1c. Mezi skupinami byl i srovnatelný počet pacientů s HbA 1c < 7 % (48,5 % vs. 49,8 %). Obdobně došlo k významnému snížení hodnoty HbA 1c ve studii GetGoal-S s derivátem sulfonylurey a ve studii GetGoal-P s thiazolidindiony [13]. V těchto studiích dosáhl hodnoty HbA 1c < 7 % také významně vyšší počet pacientů (GetGoal-S: 36,4 % vs. 13,5 %; GetGoal-P: 52 % vs. 26 %; p < 0,001).
Kombinace s bazálním inzulinem
Ve studii GetGoal-L [14] byl lixisenatid 20 µg jedenkrát denně přidáván k terapii u neuspokojivě kompenzovaných diabetiků 2. typu léčených bazálním inzulinem (55 IU denně) s metforminem nebo bez metforminu. Při léčbě lixisenatidem mělo HbA 1c < 7 % celkem 28 % pacientů oproti 12 % pacientů, kteří dosáhli HbA 1c < 7 % při podávání placeba (p < 0,001), a postprandiální glykemie dvě hodiny po standardizované snídani vykázala průměrný rozdíl –3,81 (95% CI: –4,70 k 2,93, p < 0,0001). V asijské větvi GetGoal-L-Asia, kde byl hodnocen účinek lixisenatidu přidaného k bazálnímu inzulinu s derivátem sulfonylurey nebo bez derivátu sulfonylurey, se prokázal významný pokles hodnoty HbA 1c, postprandiální glykemie dvě hodiny po jídle i glykemie nalačno; HbA 1c < 7 % mělo při léčbě lixisenatidem 35,6 % pacientů vs. 5,2 % při podávání placeba a HbA 1c < 6,5 % dosáhlo 17,8 % pacientů ve větvi s lixisenatidem vs. 1,3 % pacientů ve větvi s placebem (p < 0,0001). V této studii byl zjištěn vyšší výskyt hypoglykemií při léčbě kombinací s derivátem sulfonylurey (42,9 % vs. 23,6 %); pokud pacienti sulfonylureu nedostávali, byla incidence podobná (32,6 % vs. 28,3 %) [15]. Studie GetGoal-Duo-1 [16] měla jinou koncepci. Inzulin glargin byl přidáván k metforminu s thiazolidindiony nebo bez thiazolidindionů a dávka byla titrována k cílové hodnotě glykemie nalačno 4,4–5,6 mmol/l, poté byl k léčbě přidán lixisenatid nebo placebo. V lixisenatidové skupině se snížila hodnota HbA 1c o 0,71 % vs. 0,40 % (p < 0,0001). Na konci 24týdenního sledování lixisenatid významně snižoval 2hodinovou postprandiální glykemii, glykemie nalačno se snížila nesignifikantně o 0,34 mmol/l vs. 0,46 mmol/l.
Tělesná hmotnost
Terapie lixisenatidem vedla ve 24týdenních studiích GetGoal-F1 k průměrné redukci hmotnosti o 2,68 kg, respektive 2,63 kg, signifikantní pokles hmotnosti představoval při léčbě lixisenatidem srovnávané s podáváním placeba 1,0 kg, respektive 1,1 kg (p < 0,01). Ve studii GetGoal-S byla zaznamenána průměrná redukce hmotnosti o 1,76 kg, signifikantní pokles oproti placebu činil 0,84 kg vs. 1 kg (p < 0,0001). Při srovnávání s exenatidem ve studii GetGoal-X se snížila hmotnost při léčbě lixisenatidem o 2,96 kg a při léčbě exenatidem o 3,98 kg (rozdíl 1,02 kg, 95% CI: 0,456 k 1,581). Ve skupině s lixisenatidem byla v úvodu vyšší hmotnost (96,1 kg vs. 94 kg) při stejné průměrné hodnotě BMI, pokles byl v obou skupinách statisticky významný.
Zařazení do současné palety léčiv
Lixisenatid se řadí mezi prandiální agonisty receptoru pro GLP-1 [17]. Jedná se o terapii založenou na účinku inkretinů. Inkretinový systém hraje důležitou roli v regulaci glukózové homeostázy. Inzulinotropní a glukagonostatické vlastnosti GLP-1 jsou glukózodependentní, práh pro tyto efekty je kolem 8 mmol/l, tzn. mají velmi nízké hypoglykemické riziko [8]. Ovlivňují lačnou, preprandiální, postprandiální glykemii i hladinu glykovaného hemoglobinu a snižují tělesnou hmotnost.Lixisenatid je vhodný pro kombinovanou terapii pacientů s DM 2. typu, studiemi potvrzená je kombinace s metforminem a/nebo s bazálním inzulinovým analogem. Výhodná je jeho aplikace 1krát denně, nízké riziko hypoglykemie a také vliv na pokles tělesné hmotnosti.
Indikace
Lixisenatid je indikován k léčbě dospělých pacientů s diabetem mellitem 2. typu pro dosažení kontroly glykemie v kombinaci s perorálními antidiabetiky a/nebo s bazálním inzulinem v případech, kdy tato léčba spolu s dietou a cvičením neposkytuje dostatečnou kontrolu glykemie [7].
Kontraindikace
Léčba lixisenatidem je kontraindikována při hypersenzitivitě na léčivou látku.
Zvláštní upozornění a opatření pro použití
Zatím nejsou dostatečné zkušenosti s podáváním lixisenatidu pacientům s diabetem 1. typu, a lixisenatid jim nesmí být podáván. Lixisenatid není určen k léčbě diabetické ketoacidózy. U pacientů se středně závažnou poruchou funkce ledvin (clearance 30–50 ml/min) se má lixisenatid podávat se zvýšenou opatrností. U nemocných se závažnou poruchou funkce ledvin (< 30 ml/min) se aplikace nedoporučuje. Vzhledem k riziku akutní pankreatitidy při užívání agonistů receptoru pro GLP-1 se doporučuje pacienty informovat o příznacích akutní pankreatitidy. Při podezření se doporučuje léčbu ukončit a v případě potvrzení se léčba nesmí znovu zahajovat. Pokud mají pacienti pankreatitidu v anamnéze, je nutná opatrnost. Lixisenatid nelze doporučit u pacientů se závažnými gastrointestinálními onemocněními včetně závažné gastroparézy; u těchto pacientů studie chybějí. Opožděné vyprazdňování žaludku při terapii lixisenatidem může snížit rychlost absorpce perorálně podávaných léčivých přípravků, které vyžadují rychlou gastrointestinální absorpci. Pacienti mají být informováni o nutnosti dostatečné hydratace při gastrointestinálních potížích. Lixisenatid nebyl studován v kombinaci s inhibitory DPP-4. Jsou jen omezené zkušenosti s terapií u pacientů s městnavým srdečním selháním.
Nežádoucí účinky
Nejčastějšími nežádoucími účinky při léčbě lixisenatidem byly nauzea (26,1 % při podávání lixisenatidu vs. 6,2 % při podávání placeba) a zvracení (10,5 % vs. 1,8 %). Tyto vedlejší účinky byly mírné a přechodné a projevovaly se hlavně během prvních tří týdnů po zahájení léčby. Reakce v místě vpichu a alergické reakce se vyskytovaly vzácně. Při terapii lixisenatidem se mohou vyvinout protilátky. U pacientů léčených lixisenatidem byly v porovnání s pacienty léčenými placebem častěji pozorovány tachykardie (0,8 % vs. < 0,1 %) a palpitace (1,5 % vs. 0,8 %). V průběhu studií bylo testováno podávání dávek do 30 µg lixisenatidu 2krát denně po dobu 13 týdnů. Byla pozorována zvýšená incidence gastrointestinálních poruch. V případě předávkování by měla být zahájena symptomatická léčba podle klinických příznaků a dávka lixisenatidu by měla být snížena na předepsanou [7].
Hypoglykemie
Ve studiích byl při terapii lixisenatidem zaznamenán velmi nízký počet hypoglykemických příhod. Výskyt symptomatických hypoglykemií ve studii GetGoal-X byl při podávání lixisenatidu 3krát nižší než při léčbě exenatidem (8 vs. 25 pacientů), nebyl doložen žádný výskyt těžkých hypoglykemických příhod. Symptomatické hypoglykemie se při monoterapii lixisenatidem vyskytovaly u 1,7 % pacientů, zatímco v placebové skupině u 1,6 % pacientů. Při kombinaci lixisenatidu s metforminem a derivátem sulfonylurey se vyskytla hypoglykemie u 22 % pacientů léčených lixisenatidem a u 18,4 % pacientů léčených placebem. Při podávání lixisenatidu v kombinaci s bazálním inzulinem a metforminem nebo bez metforminu se hypoglykemie vyskytla za celou dobu léčby u 42,1 % pacientů léčených lixisenatidem a u 38,9 % pacientů léčených placebem. Při podávání lixisenatidu společně s bazálním inzulinem a derivátem sulfonylurey vykazovala tato skupina výskyt hypoglykemií u 47,2 % pacientů léčených lixisenatidem oproti 21,6 % pacientů užívajících placebo.
Lékové interakce
Farmakodynamické interakce
Zpomalené vyprazdňování žaludku způsobené lixisenatidem může snížit rychlost absorpce jiných perorálně podaných léčiv. Pokud má být léčivo užíváno s jídlem, tak s tím, před kterým není podáván lixisenatid. V případě léčiv závislých na prahových koncentracích, jako jsou například antibiotika, je třeba tato podávat alespoň jednu hodinu před aplikací nebo 4 hodiny po aplikaci lixisenatidu. Stejně to platí pro gastrorezistentní přípravky obsahující látky citlivé na degra-
daci v žaludku [7].
Farmakokinetické interakce
Lixisenatid je peptid a není metabolizován cytochromem P450. V modelových studiích s paracetamolem se zjistilo, že pokud byl paracetamol podán 1–4 hodiny po injekční aplikaci 10 µg lixisenatidu, došlo ke snížení cmax a prodloužení tmax paracetamolu. Pokud byl paracetamol podán hodinu před aplikací lixisenatidu, nebyl pozorován žádný vliv na cmax a tmax paracetamolu. Úprava dávky paracetamolu tedy není nutná, nicméně v případech, kdy je pro dosažení požadované účinnosti nutný rychlý nástup účinku, je potřeba vzít v úvahu prodloužení tmax pozorované při podání paracetamolu 1–4 hodiny po podání lixisenatidu. Při studiích s perorálními kontraceptivy došlo 1–4 hodiny po podání 10 µg lixisenatidu k omezeně klinicky závažnému snížení cmax a úprava dávek není nutná. Rovněž změny cmax a tmax atorvastatinu v dávce 40 mg nebyly při podání lixisenatidu klinicky relevantní. Při terapii warfarinem byla cmax snížena o 19 % a tmax prodloužen o 7 hodin, doporučuje se častější monitorování INR při a po zahájení léčby lixisenatidem, dávku není třeba upravovat. Nedošlo k ovlivnění AUC digoxinu, dávka se nemusí upravovat. Obdobně není třeba upravovat dávkování ramiprilu, tmax se při podávání ramiprilu a ramiprilátu prodloužil přibližně jen o 2,5 hodiny.
Těhotenství a kojení
Data týkající se podávání lixisenatidu těhotným ženám nejsou k dispozici. Studie u zvířat ukázaly reprodukční toxicitu, neprokázaly škodlivý vliv na fertilitu. Během těhotenství by se lixisenatid neměl užívat a neměl by být podáván ženám ve fertilním věku, pokud neužívají antikoncepci. Pacientka by měla být převedena na léčbu inzulinem. Nejsou studie o vylučování do mateřského mléka, lixisenatid se nemá během kojení podávat [7].
Ovlivnění pozornosti
Lixisenatid nemá žádný nebo má jen zanedbatelný vliv na schopnost řídit a obsluhovat stroje. Pokud je podáván společně se sulfonylureou nebo s bazálním inzulinem, pacienti by měli být upozorněni na riziko vzniku hypoglykemií a jejich prevenci při řízení nebo obsluhování stroje [7].
Dávkování
Léčba se zahajuje dávkou 10 µg lixisenatidu podávanou jednou denně po dobu 14 dní. Fixní udržovací dávka je 20 µg lixisenatidu jednou denně počínaje 15. dnem léčby. Podává se jednou denně asi hodinu před prvním jídlem dne nebo před večeří. Pokud dojde k vynechání dávky, měla by být podána před dalším jídlem. Pokud se lixisenatid aplikuje ke stávající léčbě metforminem, může být dávka metforminu zachována. V případě podání lixisenatidu ke stávající léčbě derivátem sulfonylurey nebo k bazálnímu inzulinu může být zváženo snížení dávky derivátu sulfonylurey nebo bazálního inzulinu s cílem snížit riziko hypoglykemie. Lixisenatid by se neměl podávat v kombinaci s bazálním inzulinem i sulfonylureou kvůli zvýšenému riziku hypoglykemie. Užívání lixisenatidu nevyžaduje zvláštní režim sledování glykemie, jen pokud je kombinován se sulfonylureou nebo s bazálním inzulinem, může být selfmonitoring glykemií nutný k úpravě jejich dávek.
S věkem není nutná žádná zvláštní úprava léčby, u pacientů ve věku nad 75 let jsou jen omezené klinické zkušenosti. U dětí a dospívajících mladších 18 let dosud nebyla bezpečnost a účinnost stanovena. Nejsou k dispozici žádné údaje. U pacientů s poruchou funkce jater není nutná žádná zvláštní úprava. U pacientů s mírnou poruchou funkce ledvin (clearance kreatininu 50–80 ml/min) není třeba zvláštní úprava dávkování, u středně závažné poruchy ledvin (clearance kreatininu 30–50 ml/min) jsou omezené klinické zkušenosti a přípravek by měl být podáván s opatrností. Neexistuje terapeutická zkušenost u pacientů se závažnými poruchami funkce ledvin (clearance kreatininu < 30 ml/min) nebo s terminálním onemocněním ledvin, a proto se nedoporučuje těmto pacientům lixisenatid podávat.
Lixisenatid se podává formou podkožní injekce do oblasti stehen, břicha nebo paží. Nesmí se podávat intravenózně nebo intramuskulárně.
Závěr
Lixisenatid je selektivní prandiální agonista receptoru GLP-1R. Příznivě ovlivňuje procesy glukózového metabolismu, zvyšuje sekreci inzulinu, potlačuje sekreci glukagonu a ovlivňuje zejména postprandiální glykemii. Výhodou lixisenatidu je podávání jednou denně, snížení chuti k jídlu, pokles tělesné hmotnosti a velmi malé riziko hypoglykemií. Výsledky klinických studií fáze II a III, farmakologické vlastnosti a bezpečnostní profil lixisenatidu ukazují, že lixisenatid významně rozšiřuje paletu léčiv vhodných pro terapii diabetu mellitu 2. typu. V praxi bude lixisenatid indikován zejména pro kombinovanou terapii.
Seznam použité literatury
- [1] Campas C, Castañer R. AVE-0010. GLP-1 receptor agonist treatment of diabetes. Drugs Fut 2008; 33: 838–840.
- [2] Christensen M, Knop FK, Vilsbøll T, et al. Lixisenatide for type 2 diabetes mellitus. Expert Opin Investig Drugs 2011; 20: 549–557.
- [3] Ratner R, Hanefeld M, Shamanna P, et al. Efficacy and safety of lixisenatide once-daily versus placebo in patients with type 2 diabetes mellitus insufficiently controlled on sulfonylurea ± metformin (GetGoal-S). Diabetologia 2011; 54 (Suppl. 1): S317.
- [4] Kapitza C, Forst T, Coester HV, et al. Pharmacodynamic characteristics of lixisenatide once daily versus liraglutide once daily in patients with type 2 diabetes insufficiently controlled on metformin. Diabetes Obes Metab 2013; 15: 642–649.
- [5] Ruetten H, Huber J, Meister S, et al. Protective effects of the GLP-1 receptor agonist lixisenatide on ischaemia-reperfusion-induced myocardial infarction in an isolated rat heart model. Diabetologia 2011; 54 (Suppl. 1): S329.
- [6] Wohlfart P, Linz W, Linz D, et. al. Cardioprotective effect of chronic treatment with lixisenatide in an in vivo rat model of myocardial ischaemia/reperfusion-induced injury. Diabetologia 2012; 55 (Suppl. 1): S335.
- [7] European Medicines Agency. Lyxumia (lixisenatide): EU summary of product characteristics. http://www.ema.europa.eu/docs/cs_CZ/document_library/EPAR_-_Product_Information/human/002445/WC500140401.pdf Navštíveno 13. března 2014.
- [8] Horowitz M, Rayner CHK, Jones KJ. Mechanisms and clinical efficacy of lixisenatide for the management of type 2 diabetes. Adv Ther 2013; 30: 81–101.
- [9] Fonseca VA, Alvarado-Ruiz R, Raccah D, et al. Efficacy and safety of the once-daily GLP-1 receptor agonist lixisenatide in monotherapy: a randomized, double-blind, placebo-controlled trial in patients with type 2 diabetes (GetGoal-Mono). Diabetes Care 2012; 35: 1225–1231.
- [10] Ahrén B, Dimas L, Miossec P, el al. Efficacy and safety of lixisenatide once daily morning or evening injections vs placebo in type 2 diabetes inadequately controlled on metformin (GetGoal-M). Diabetes Care 2013; 36: 2543–2550.
- [11] Rosenstock J, Raccah D, Korányi L, et al. Efficacy and safety of lixisenatide once daily versus exenatide twice daily in type 2 diabetes inadequately controlled on metformin. Diabetes Care 2013; 36: 2945–2951.
- [12] Bolli GB, Munteanu M, Dotsenko S, et al. Efficacy and safety of lixisenatide once daily vs. placebo in people with type 2 diabetes insufficiently controlled on metformin (GetGoal-F1). Diabet Med 2014; 31: 176–184.
- [13] Pinget M, Goldenberg R, Niemoeller E, et al. Efficacy and safety of lixisenatide once daily vs. placebo in people with type 2 diabetes insufficiently controlled on pioglitazone (GetGoal-P). Diabetes Obes Metab 2013; 15: 1000–1007.
- [14] Riddle MC, Aronson R, Home P, et al. Adding once-daily lixisenatide for type 2 diabetes indequately controlled by established basal insulin. Diabetes Care 2013; 36: 2489–2496.
- [15] Seino Y, Min KW, Niemoeller E, et al. Randomized, double-blind, placebo-controlled trial of the once-daily GLP-1 receptor agonist lixisenatide in Asian patients with type 2 diabetes insufficiently controlled on basal insulin with or without a sulfonylurea (GeTGoal-L-Asia). Diabetes Obes Metab 2012; 14: 910–917.
- [16] Riddle MC, Forst T, Aronson R, et al. Adding once-daily lixisenatide for type 2 diabetes indequately controlled with newly initiated and continuously titrated basal insulin glargine. Diabetes Care 2013; 36: 2497–2503.
- [17] Owens DR, Monnier L, Bolli GB. Differential effects of GLP-1 receptor agonists on components of dysglycaemia in individuals with type 2 diabetes mellitus. Diabetes Metab 2013; 39: 485–496.
- [18] Aronson R. Optimizing glycemic control: lixisenatide and basal insulin in combination therapy for the treatment of type 2 diabetes mellitus. Expert Rev Clin Pharmacol 2013; 6: 603–612.