Posakonazol
Posakonazol je vysoce účinné lipofilní širokospektré antimykotikum triazolové řady 2. generace. Do spektra účinku patří jak kvasinky rodu Candida a Cryptococcus, tak i vláknité houby rodu Aspergillus a Fusarium, zygomycety i další vzácně se vyskytující mikromycety. Prokázaná účinnost proti zygomycetám je novum, které tento triazolový preparát přináší. Pro klinickou praxi je dostupný ve formě perorální suspenze, připravuje se nitrožilní forma aplikace. Denní dávka je 800 mg, dávkovací schéma je 400 mg 2krát denně nebo 200 mg 4krát denně. Je inhibitorem pouze jednoho izoenzymu CYP-450 (jaterní izoenzym CYP3A4), ostatní izoenzymy neovlivňuje. Proto ve srovnání s ostatními triazoly vykazuje významně méně lékových interakcí. Farmakokinetika není ovlivněna věkem, pohlavím ani rasou, není nutná úprava dávkování při snížení jaterních a renálních funkcí. Je dobře tolerován i při dlouhodobém užívání. V Evropě jsou u dospělých schválené indikace při selhání nebo intoleranci předchozí léčby u invazivní aspergilózy, fusariózy, chromoblastomykózy, kokcidioidomykózy. Aktuálně bylo podávání posakonazolu schváleno i v profylaxi u nemocných při indukční léčbě akutní myeloidní leukémie, myelodysplastického syndromu a při dlouhodobé imunosupresivní léčbě nemocných pro reakci štěpu proti hostiteli po transplantaci kostní dřeně.
Farmakologická skupina
Posakonazol je triazolové širokospektré antimykotikum druhé generace se systémovým účinkem, ATC J02AC04.
Chemické a fyzikální vlastnosti
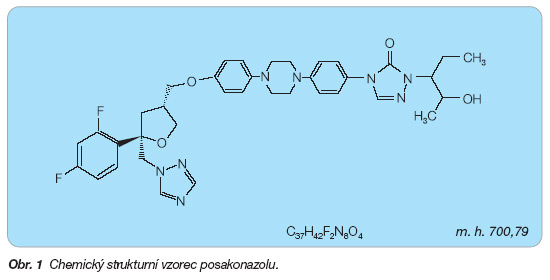
Posakonazol je chemicky 4-[4-[4-[4-[[(3R,5R)-5-(2,4-difluorfenyl)tetrahydro-5-(1H-1,2,4-triazol-1-ylmethyl)-3-furanyl]me-thoxy]fenyl]-1-piperazinyl]fenyl]-2-[(1S,2S)-1-ethyl-2-hydroxypropyl]-2,4-dihydro-3H-1,2,4-triazol-3-on (obr. 1).
Sumární vzorec: C37H42F2N8O4
Molekulová hmotnost: 700,79
Posakonazol je bílý prášek nerozpustný ve vodě.
Mechanismus účinku
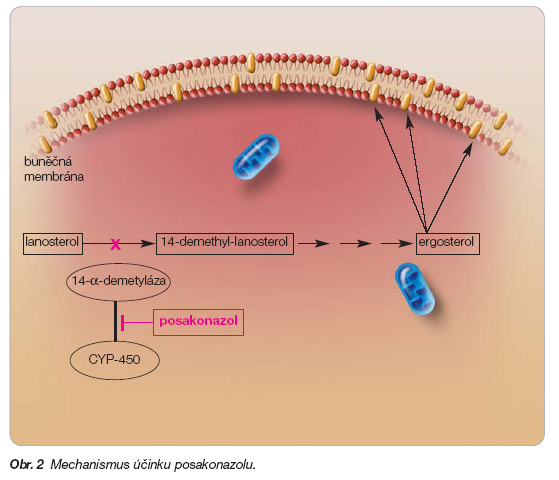
Mechanismus účinku, blokáda biosyntézy ergosterolu membrány mikroskopických hub, je vlastní celé azolové skupině antimykotik. Selektivní inhibicí fungálního cytochromu P-450 (CYP-450) je blokována CYP-450 dependentní 14-a demetyláza. Inhibicí tohoto enzymu dochází k akumulaci toxických meziproduktů – 14-a-methylsterolů a k deficitu ergosterolu, což vede k poruše kontinuity buněčné membrány a následně k zástavě dělení [1] (obr. 2).
Posakonazol dosahoval ve srovnání stupně inhibice syntézy ergosterolu s ostatními triazoly – itrakonazolem, flukonazolem a vorikonazolem – nejvyššího stupně inhibice jak u kmenů Candida albicans (včetně rezistentních k léčbě flukonazolem), tak i u Candida glabrata a ve srovnání s vorikonazolem a itrakonazolem také u Aspergillus fumigatus a Aspergillus flavus (např. oproti itrakonazolu více než desetinásobně). Stupeň inhibice byl závislý na dávce posakonazolu a na citlivosti testovaných mikromycet. Posakonazol inhiboval syntézu ergosterolu i u kmenů rezistentních k léčbě ostatními antimykotiky [2].
Farmakodynamika
Antimikrobiální aktivita
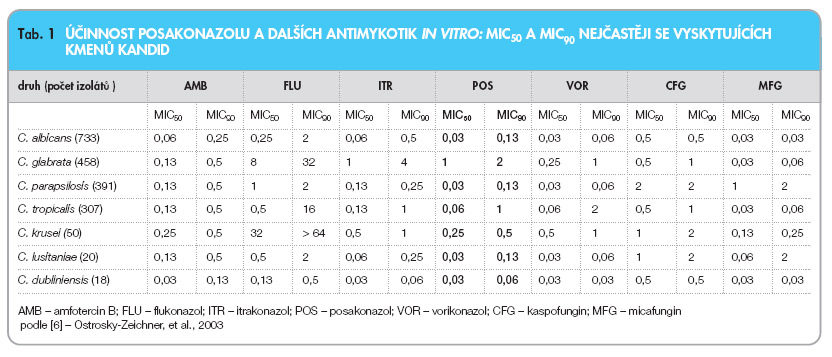
In vitro je posakonazol účinný proti širokému spektru mikroskopických hub, proti oportunním patogenům, endemickým houbám i dermatofytům [3, 4]. A to i v případě rezistence k ostatním antimykotikům (triazoly, amfotericin B a echinokandiny). Z oportunních patogenů jde zejména o kandidy včetně C. glabrata, C. krusei a C. albicans rezistentní k léčbě flukonazolem [5–7] (tab. 1).
Při rezistenci C. albicans k léčbě jinými antimykotiky je u posakonazolu zjišťován vzestup minimální inhibiční koncentrace (MIC), což svědčí pro určitý stupeň zkřížené rezistence [8, 9].
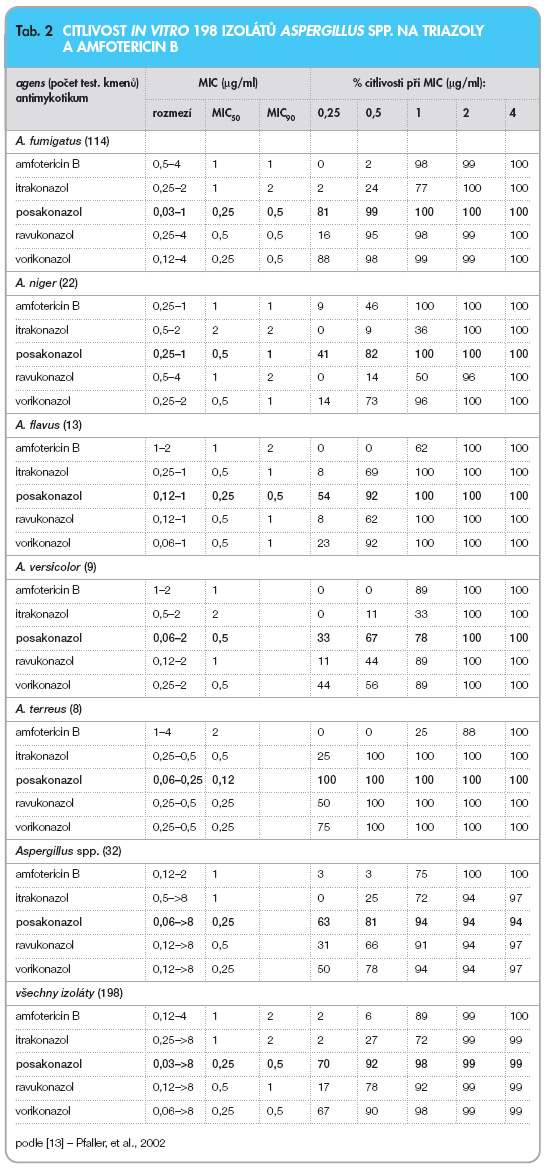
Do spektra účinku patří dále kryptokoky, z vláknitých hub aspergily, kde je posakonazol účinný u germinujících i negerminujících konidií [7, 10–13] (tab. 2).
Při rezistenci zástupců rodu Aspergillus k léčbě amfotericinem B se MIC posakonazolu nemění, v případě rezistence k léčbě triazoly (itrakonazol, vorikonazol) je posakonazol sice účinný, MIC je však 2–3krát vyšší, což i v tomto případě svědčí pro určitý stupeň zkřížené rezistence triazolových antimykotik. Fungicidní aktivita proti A. fumigatus prokázaná in vitro je závislá na koncentraci posakonazolu, při vyšší hodnotě nastupuje dříve [12, 14]. Ze vzácnějších hub jsou citlivé Fusarium spp. [13, 15], Scedosporium spp. [16] a většina hub z oddělení Zygomycetes [13, 17], z dimorfních hub jsou citlivé na posakonazol Blastomyces dermatitidis, Histoplasma capsulatum, Sporothrix schenckii [18], Coccidioides immitis, Paracoccidioides brasiliensis, Sporothrix spp., Penicillium marneffei, dále původci phaeohyphomykózy a chromoblastomykózy jako Pseudoalescheria spp., Exophiala spp., Alternaria spp., Cladosporium spp. nebo Bipolaris spp. [4].
Účinek byl prokázán také experimentálně in vivo na zvířecím modelu. V léčbě experimentální plicní aspergilózy myší prokázal posakonazol stejnou efektivitu jako amfotericin B, se statisticky významným poklesem přeživších kolonií (= snížení infekční nálože) v infikovaných orgánech proti kontrolní skupině bez léčby a s jasnou závislostí přežití zvířat na podané dávce (optimálně 1 mg/kg) [19]. Podobně v léčbě plicní aspergilózy králíků byl posakonazol stejně účinný jako amfotericin B, se statisticky signifikantně vyšším přežitím, s redukcí ložisek plicních infarktů a infekční nálože a s poklesem hladiny galaktomannanu. Králíci léčení itrakonazolem se ve sledovaných parametrech nelišili od neléčené kontrolní skupiny [20]. V léčbě experimentální nitrolební aspergilózy byla účinnost posakonazolu rovněž ekvivalentní účinnosti amfotericinu B a vyšší než u itrakonazolu a kaspofunginu [21]. V experimentu potvrdil posakonazol účinnost i v léčbě kandidózy [10, 22], kryptokokózy [23], histoplazmózy [24], scedosporiózy [25], leishmaniózy (Leishmania amazonensis a Leishmania donovani) s dobrým efektem v léčbě kožní formy a nižším (než amfotericin B) u viscerální formy [26]; srovnatelný efekt jako amfotericin B (přežití, snížení infekční nálože) prokázal posakonazol v léčbě fusariózy (Fusarium solani) [27]. V léčbě kokcidioidomykózy (Coccidioides immitis) měl podobný účinek jako itrakonazol a flukonazol v jedné studii [28], v jiné studii byl in vitro prokázán účinek srovnatelný s itrakonazolem, ale výrazně vyšší se ukázal na myším modelu [29]. Dále prokázal posakonazol účinnost v léčbě zygomykózy, avšak u některých rodů (Rhizopus microsporus, Rhizopus oryzae, Absidia corymbifera) [30], (Mucor ramosissimus, Mucor circinelloides) [31] nižší než amfotericin B. Posakonazol je účinný také u trypanosomózy – Trypanosoma cruzi [32]. Při léčbě pheohyphomykóz (obecný název pro onemocnění vyvolaná vláknitými houbami schopnými tvořit pigment) došlo k redukci infekční nálože Wangiella dermatitidis v tkáních a zejména v mozku [33]. Vyčerpávající přehled experimentálních prací na zvířecím modelu u různých mykóz podává Groll [34].
Důležitou informaci pro klinickou praxi přinášejí experimentální výsledky léčby posakonazolem kombinované s léčbou jinými antimykotiky. Účinnost byla hodnocena pomocí FICI (fractional inhibitory concentration index), který je stanoven jako součet poměrů MIC antimykotik testovaných v kombinaci a samostatně. Synergie je definována FICI ≤ 0,50, antagonismus FICI > 4. In vitro byla testována účinnost léčby a vzájemná interakce posakonazolu s amfotericinem B u Cryptococcus neoformans [35, 36]. Posakonazol v kombinaci s amfotericinem B dosahoval synergie ve 33 %, (flukonazol a itrakonazol v 7 %), aditivní efekt byl pozorován v 53 % (flukonazol v 67 %, itrakonazol v 73 %), indiferentní efekt ve 14 % (flukonazol ve 26 %, itrakonazol ve 20 %). U žádného z léčiv nebyl zjištěn antagonismus. Podobně dosahoval posakonazol synergie v léčbě kryptokokózy s flucytosinem ve 33 %, antagonismus nebyl zjištěn [37]. V terapii Candida glabrata působil posakonazol s kaspofunginem in vitro synergisticky v 18 %, v léčbě izolátů rezistentních k terapii flukonazolem prokázal posakonazol synergii s kaspofunginem 4%. Antagonismus nebyl pozorován [38].
In vivo, v experimentu na myši, byla u infekce vyvolané kvasinkami rodu Candida albicans ověřena účinnost léčby kombinací posakonazolu s amfotericinem B. Podání kombinace bylo ve 20,3 % úspěšnější (= delší přežití ) než podání kterékoli z indikovaných monoterapií, ve 45,3 % byla kombinovaná léčba úspěšnější než jedna z monoterapií a ve 32,8 % byla délka doby přežití stejná. Známky antagonismu nebyly zjištěny [10, 39]. Stejný pracovní tým ověřil na stejném modelu infekce houbami rodu Aspergillus fumigatus a Aspergillus flavus účinnost léčby kombinací posakonazolu s kaspofunginem. Ze studie vyplývá, že při kombinované léčbě přežívala experimentální zvířata déle než při monoterapii každým z preparátů [40].
V jiné studii na myším modelu posakonazol (2 a 10 mg/kg) v kombinaci s amfotericinem B (5 mg/kg) v léčbě infekce Aspergillus flavus nevykazoval žádný pozitivní efekt, délka přežití experimentálních zvířat se při monoterapii posakonazolem nelišila od délky přežití při podávání kombinované léčby. Amfotericin B sám dobu přežití neprodloužil. Antagonistickou interakci autoři nepozorovali [41]. U experimentální kryptokokózy vykazovala kombinovaná léčba posakonazolem s amfotericinem B synergistický efekt zejména na snížení nitrolební infekční nálože, přežití zvířat však ovlivněno nebylo [36].
Rozdílným způsobem interagoval posakonazol s granulocytárním růstovým faktorem (G-CSF), podle toho, jakým způsobem byla experimentálnímu zvířeti (myš) navozena imunosuprese před inokulací aspergilové infekce. Při podání kortikosteroidů byl účinek s G-CSF antagonistický, při podání cytostatik (5-fluorouracil) byl aditivní [42]. Podobně v další studii autoři neprokázali významnější efekt přidání G-CSF k léčbě posakonazolem na přežití experimentálních zvířat při aspergilové infekci [43]. Při infekci myší druhem Scedosporium prolificans posakonazol s přidaným granulocyto-makrofágovým růstovým faktorem (GM-CSF) ex vivo sice jevil tendenci pozitivně ovlivnit délku přežití (vyšší procento poškozených hyf), avšak při podání zvířeti ani jedno z léčiv neovlivnilo procentuální míru přežití zvířat proti kontrolní skupině [25].
Farmakokinetika
Absorpce
Po jednorázovém podání byla průměrná plazmatická hladina proporcionální podané dávce v dávkovacím rozmezí od 50 mg do 800 mg [44]. Medián maximální plazmatické koncentrace byl dosažen za 10 hodin, průměrný poločas vylučování je 20 hodin (tab. 3).
Podání antacid nemá z hlediska absorpce zásadní vliv. Biologická dostupnost posakonazolu podaného nalačno s antacidy je jen mírně zvýšena (15 %), po jídle naopak antacida absorpci sníží o 12 %. Ani jedna z hodnot nedosahuje statistické významnosti [45].
Závislost biologické dostupnosti na lékové formě
Při perorálním podání existuje zásadní rozdíl v biologické dostupnosti a rychlosti absorpce v závislosti na lékové formě. Do studie bylo zařazeno 20 zdravých dobrovolníků [46]. Suspenze posakonazolu (klinicky dostupná) ve srovnání s tabletami (užity pouze v experimentu) má signifikantně vyšší biologickou dostupnost (AUC0,72 h = 137 %) a dosahuje i vyšších plazmatických koncentrací (cmax = 123 %). Suspenze podaná s tučným jídlem dosahuje v uvedených parametrech hodnot průměrně o 400 % vyšších ve srovnání s podáním suspenze nalačno. Biologická dostupnost i plazmatické koncentrace jsou při podání suspenze s netučným jídlem o 264 %, resp. 296 % vyšší než při podání suspenze nalačno. Závěry podporují formu suspenze podané perorálně s tučným jídlem.
Jiná studie hledala optimální dávkovací schéma při jednorázové a opakované aplikaci různých dávek posakonazolu. Do studie bylo zařazeno 103 zdravých dobrovolníků, kteří dostávali posakonazol ve formě tablet v dávkách od 50 mg do 1200 mg při jednorázovém podání a od 50 mg do 400 mg denně po dobu 14 dní. Při jednorázové aplikaci vzrůstala plazmatická koncentrace v rozmezí dávkování 50–800 mg, při vyšší dávce se již nezvyšovala. Stejná lineární závislost plazmatické koncentrace na dávce byla zaznamenána i při 14denním režimu dávkování. V obou režimech studie byl pozorován velký distribuční objem (Vd), v rozmezí 343–1341 l s dlouhým terminálním poločasem v rozmezí 25 až 31 hodin, v závislosti na podané dávce [47].
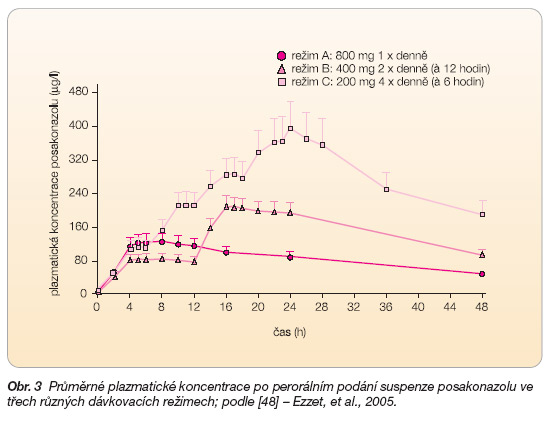
Podobná studie se suspenzí posakonazolu podanou per os nalačno ve 3 různých dávkovacích režimech potvrzuje optimální farmakokinetické parametry při denní dávce 800 mg, rozděleně ve dvou či čtyřech denních dávkách (obr. 3).
Průměrná plazmatická koncentrace (cmax) byla při dávkovacím režimu A (800 mg 1krát denně) 137 Î 90 mg/l, při režimu B (400 mg 2krát denně) 225 Î 115 mg/l a při režimu C (200 mg 4krát denně) 405 Î 280 mg/l. Čas do dosažení maximální plazmatické koncentrace (tmax) byl v režimu A 7,8 Î 4,7 hod. v režimu B 16,6 Î 3,9 hod. a v režimu C 24,2 Î 3,2 hod. Biologická dostupnost režimu B proti A byla o 98 % vyšší, režimu C proti A o 220 % vyšší [48].
Z uvedených studií vychází schéma dávkování – 400 mg 2krát denně, resp. 200 mg 4krát denně [47, 48].
Distribuce
Posakonazol je extenzivně distribuován do tkání. Distribuční objem se pohybuje od 6 do 14,9 l/kg, resp. 343–486 l (hodnoty se liší podle jednotlivých studií) [49, 50]. Váže se ve velké míře (> 98 %) na plazmatické bílkoviny (albumin), minimálně proniká do mozkomíšního moku a do glomerulárního filtrátu. Při systémové aplikaci dosahuje terapeutických koncentrací v oku – ve sklivci i v komorové tekutině, což potvrzují i léčebné výsledky [51, 52].
Vylučování a biotransformace
Posakonazol je největší měrou vylučován v nezměněné formě do stolice. Kumulativní exkrece do stolice dosahuje 76,9 % podané dávky, 66,3 % tvoří nezměněný posakonazol. Jen malé množství podléhá biotransformaci v jaterních mikrozomech, kde je glukuronidován prostřednictvím enzymu UDP-glukuronyltransferázy (zejména izoenzymu 1A4) na neaktivní metabolity [53, 54]. Metabolity byly detekovány v plazmě jako monoglukuronid a diglukuronid. Významně méně je posakonazol vylučován do moči, pouze 14 % podané dávky, většinou jde o metabolity [1, 44].
Vysoká lipofilita a vazba na bílkoviny plazmy jsou důvodem, proč není posakonazol odstraňován hemodialýzou, tzn. u pacientů není nutné v klinické praxi během hemodialýzy upravovat jeho dávkování [55].
Farmakokinetické vlastnosti u specifických populací
Farmakokinetika posakonazolu není ovlivněna věkem, pohlavím ani rasou [56, 57]. Farmakokinetické vlastnosti se zásadně nemění při snížení jaterních funkcí, a to ani při mírné, středně těžké a těžké jaterní nedostatečnosti (podle Childovy-Pughovy klasifikace). Úprava dávkování není rovněž nutná při snížených renálních funkcích [1]. Vzhledem k tomu, že posakonazol je dosud dostupný pouze ve formě perorální suspenze, byla hodnocena farmakokinetika u nemocných s předpokládanou poruchou absorpce při generalizované mukozitidě GIT. Do studie bylo zařazeno 30 nemocných po autologní transplantaci kostní dřeně. Byli rozděleni do skupin – I. skupina dostávala posakonazol v dávce 200 mg jednou denně, II. skupina v dávce 400 mg jednou denně a III. skupina dostávala 800 mg posakonazolu denně v rozdělených dílčích dávkách (4 x 200 mg). Léčba probíhala po celou dobu, kdy u pacientů přetrvávala neutropenie. První den aplikace dosahovala II. a III. skupina o 51 % vyšší plazmatické koncentrace než I. skupina (AUC0–24), maximální plazmatické koncentrace (cmax) ve II. a III. skupině korespondovaly s výší podané dávky, hodnoty však byly podobné. Interindividuální variabilita v jednotlivých skupinách dosahovala až 68 %. Poslední den podání (v ustáleném stavu) odpovídala hodnota cmax výši dávky a frekvenci podání, rozdíly mezi skupinami však nebyly statisticky významné (p = 0,0697).
U většiny (27/28) nemocných se během léčby objevila mukozitida, mírného stupně (grade 1 a 2) u 16 z 23 (70 %) nemocných a těžkého stupně (grade 3 a 4) u 7 z 23 (30 %) nemocných. V závěru studie u nemocných skupiny I a II s mírnou mukozitidou nebyly plochy pod křivkou plazmatických koncentrací (AUC0–24) významně nižší (24 %) než u nemocných bez mukozitidy. Hodnoty cmax však byly při výskytu mukozitidy v těchto skupinách o 47 % a o 49 % nižší než u nemocných těchto skupin bez mukozitidy. Ve skupině III byla průměrná hodnota cmax podobná u nemocných s mukozitidou nebo bez ní. V tomto případě spočívá možné vysvětlení ve vyšší celkové denní dávce (800 mg) podávané frakcionovaně 4krát denně [58].
U nemocných s febrilní neutropenií a invazivní mykotickou infekcí ověřoval dávkovací schéma také Ullmann. Podával pacientům (n = 66), u kterých selhala předchozí antimykotická terapie, suspenzi posakonazolu per os ve třech různých režimech. Jednak (A) v dávce 200 mg 4krát denně celkem 9 dávek a následně pak 400 mg 2krát denně, jednak (B) 400 mg 4krát denně celkem 9 dávek a následně pak 600 mg 2krát denně; poslední skupině (C) podával 800 mg 2krát denně celkem 5 dávek a následně 800 mg jednou denně. Délka léčby byla až 6 měsíců, resp. do úpravy neutropenie. Ve skupině A byla při režimu 400 mg 2krát denně nejvyšší biologická dostupnost, která dosahovala proti režimu 600 mg 2krát denně 135 % (p = 0,0004) a proti režimu 800 mg jednou denně 182 % (p < 0,0001). Absorpce a biologická dostupnost byla u nemocných po alogenní transplantaci kostní dřeně (n = 12) o 52 % nižší než u netransplantovaných [59].
Přestože perorální suspenze posakonazolu má vysokou biologickou dostupnost a dosahuje terapeutických koncentrací i u nemocných s mukozitidou, existuje stále významné procento nemocných,kteří netolerují terapii per os. Proto se připravuje nitrožilní forma posakonazolu (proléčivo) s vyšší rozpustností ve vodě (SCH-59884). Tento fosfátový ester, neúčinný in vitro, je defosforylován in vivo na intermediární ester (SCH-207962), který se pak po hydrolizaci stává účinným posakonazolem. Defosforylace SCH-59884 na SCH-207962 probíhá (in vitro) v lidských hepatocytech, plicích a ledvinách. Další studie in vivo ukázaly, že primárním místem konverze SCH-207962 na posakonazol jsou játra a plazma. První experimentální zkušenosti ukázaly dobrou účinnost jak v léčbě infekcí způsobených kandidami, tak v léčbě infekcí způsobených aspergily [49].
Klinické zkušenosti
Kandidóza
Dosud nejsou k dispozici údaje o účinnosti posakonazolu v léčbě systémové (invazivní) kandidózy.
V léčbě orofaryngeální kandidózy byl srovnáván účinek posakonazolu s flukonazolem. V randomizované multicentrické studii byli hodnoceni nemocní s HIV/AIDS. Všichni nemocní dostávali buď posakonazol (n = 178) nebo flukonazol (n = 172) stejným způsobem – suspenzi podávanou perorálně v dávce 200 mg 1. den, následujících 13 dní pak 100 mg denně. Závěrečné hodnocení bylo uskutečněno 42. den léčby. Zařazeni byli všichni randomizovaní nemocní alespoň s jednou dávkou léčby (intent to treat population – ITT), v závěrečném mykologickém hodnocení byli pacienti s pozitivním kultivačním nálezem (modified intent to treat population – MITT). Klinická odpověď hodnocená 14. den byla dosažena ve skupině posakonazolu u 155 ze 169 léčených (91,7 %), ve skupině flukonazolu u 148 ze 160 léčených (92,5 %). Mykologická eradikace 14. dne byla u obou skupin stejná – 68 %, ale 42. den přetrvávala u významně vyššího počtu nemocných ve skupině posakonazolu – 41/101 (40,6 %) pacientů versus 24/91 (26,4 %; p = 0,038) pacientů. U menšího procenta léčených posakonazolem došlo ke klinickému relapsu, i když rozdíl nebyl statisticky významný (45/143, tj. 31,5 % versus 52/136, tj. 38,2 %; p = 0,24). Posakonazol tak prokázal stejnou účinnost (= non-inferioritu), stejnou toleranci a byl efektivnější v dlouhodobém udržení klinického efektu po ukončení léčby [60].
Aspergilóza
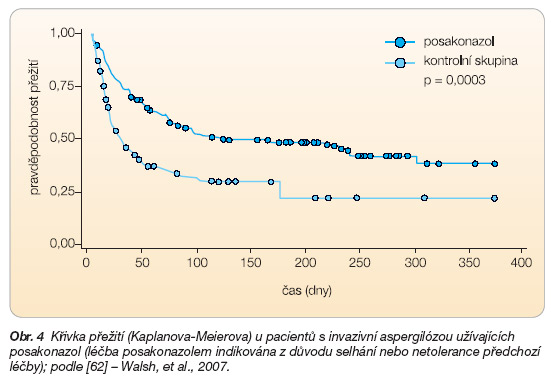
V otevřené multicentrické studii byl podáván posakonazol (perorální suspenze, 800 mg/den v rozdělených dávkách buď 2 x 400 mg ambulantně, nebo 4 x 200 mg za hospitalizace) jako monoterapie nemocným s invazivní aspergilózou, kteří netolerovali předchozí léčbu nebo tato léčba – nejméně po 7 dnech aplikace – selhala (selhání první a další linie léčby). Celkem bylo prospektivně zařazeno 107 probandů s převážně hematologickou malignitou (79/107; 79 %) a po transplantaci kostní dřeně (55/107; 51 %), kteří dostali alespoň jednu dávku posakonazolu (ITT). Externí kontrolní skupinu tvořilo 86 nemocných po selhání již první linie léčby, z nichž většinu (70/86; 81 %) tvořili pacienti s hematologickou malignitou a (38/86; 44 %) po transplantaci kostní dřeně. Kontrolní skupina byla vybrána a zařazena podle definovaných kritérií retrospektivně. Nezávislá „zaslepená" komise zařadila do hodnocení (MITT) pouze nemocné s „prokázanou" a „pravděpodobnou" aspergilózou podle EORTC-MSG kritérií [61], nemocní s diagnózou „možné" aspergilózy byli vyřazeni. Celková odpověď, hodnocená komisí na konci léčby, byla 42 % ve skupině léčené posakonazolem a 26 % v kontrolní skupině (p = 0,006). Vedle celkové odpovědi byl srovnáván účinek v jednotlivých podskupinách vytvořených podle lokalizace infekce (plicní nebo diseminovaná forma), podle základního onemocnění (hematologické malignity, transplantace kostní dřeně,) podle neutropenie a důvodu zařazení do studie (neúspěch předchozí léčby). Křivka přežití (obr. 4) potvrzuje signifikantně lepší efekt léčby posakonazolem – v této skupině přežívá 30. den a na konci léčby 74 % nemocných proti 38 % nemocných přežívajících v kontrolní skupině [62]. Nežádoucí účinky léčby posakonazolem byly zaznamenány u 47 ze 107 (44 %) nemocných, z toho převážně gastrointestinální (nevolnost 12 %, zvracení 5 %, nechutenství 3 %, bolesti břicha 2 %), vzestup hladiny jaterních enzymů (3 %), rash (4 %). Nebyly pozorovány změny rytmu ani prodloužení QTc intervalu na EKG.
Autoři v závěru studie srovnávají výsledky této studie s předchozími podobně charakterizovanými studiemi, ve kterých byla dosažena obdobná celková odpověď ve 2. linii léčby invazivní mykózy. Při podání lipidového komplexu amfotericinu B byla klinická odpověď zaznamenána u 42 % léčených [63], při podání kaspofunginu u 45 % nemocných [64] a při aplikaci vorikonazolu u 38 % pacientů [65]. Přestože tato studie nemá plnou vypovídací hodnotu jako prospektivní dvojitě zaslepené srovnávací studie, lze konstatovat, že posakonazol se ukazuje jako vhodná alternativa záchranné léčby u nemocných s invazivní aspergilózou.
Zygomykóza
Zygomykóza dnes z hlediska četnosti výskytu zaujímá 3. místo mezi oportunními mykózami, vedle kandidózy a aspergilózy. I když incidence je relativně nízká (1,77/100 000 obyvatel/rok), alarmující je vysoká celková mortalita převyšující hranici 40 % (u neutropenických nemocných 56–100 %) [66, 67]. Problémem u této infekce je i to, že nejsou k dispozici dostatečné diagnostické možnosti. Ty se opírají, vedle perakutního klinického obrazu, zásadně o mikroskopický či kultivační průkaz z infikované tkáně. Chybí sérologická diagnostika, PCR, CT obraz je nespecifický – imituje aspergilózu. Bránou vstupu bývá nejčastěji dýchací trakt, vzácněji porušené kožní bariéry a zažívací ústrojí. Infekce nejčastěji postihuje paranazální dutiny (39 %), plíce (24 %), kůži (19 %), mozek (9 %) a gastrointestinální trakt (7 %), diseminovaná forma je méně častá (6 %) [66].
Lékem volby je amfotericin B, optimálně některá z jeho lipidových forem. Itrakonazol má sice příznivé výsledky citlivosti in vitro, ale terapeuticky selhával. Posakonazol má také příznivé výsledky MIC in vitro, objevují se první zkušenosti s klinickým použitím.
Greenberg referuje o prvních 24 nemocných, kteří dostávali posakonazol perorální suspenzi 200 mg 4krát denně nebo 400 mg 2krát denně jako záchrannou léčbu po selhání (n = 19) nebo intoleranci (n = 5) léčby předchozí. Diagnóza byla potvrzena histologicky nebo kultivačně. Nejčastější lokalizace infekce byla rhinocerebrální (11/24) a diseminovaná (4/24), v ostatních případech byly postiženy jiné orgány a systémy (kůže, kosti, plíce, trachea, abdominální dutina). Nejčastější základní chorobou byla transplantace kostní dřeně pro hematologickou malignitu (11/24) a diabetes mellitus s ketoacidózou. Posakonazol byl podáván v průměru 292 dní (8–1004), s mediánem 182 dní. Celkem 19 z 24 (79 %) nemocných dosáhlo klinické odpovědi, úplné remise dosáhlo 11 z 24 pacientů a částečné remise 8 z 24 pacientů. Z nemocných zařazených do studie pro neúčinnost předchozí léčby a pro její intoleranci dosáhlo klinické odpovědi 79 %, resp. 80 %. Devět nemocných zemřelo, příčinou smrti byla u čtyř pacientů vlastní zygomykóza, u tří z těchto zemřelých se vyskytla v diseminované formě, dva z nich na základě vlastního rozhodnutí přerušili léčbu. Ostatní úmrtí souvisela s progresí základního onemocnění. U 18 nemocných předcházelo léčbě posakonazolem chirurgické odstranění infikovaného ložiska, pouze u tří z nich se podařilo infekci zcela odstranit, u patnácti zůstalo infekční reziduum. Pouze dva (13 %) z těchto patnácti zemřeli, avšak mortalita byla významně vyšší (3/6, tj. 50 %) u těch, kteří chirurgický výkon nepodstoupili (p = 0,11). Celkem tedy infekci přežilo 19 z 24 nemocných, z toho 17 z 19 (89 %) pacientů bylo léčeno jen monoterapií [67]. Závěry studie jsou povzbudivé, zejména při srovnání s výsledky záchranné léčby z dřívějších studií. Při léčbě zygomykózy koloidní disperzí amfotericinu B bylo dosaženo klinické odpovědi u 60 % (12/20) léčených [68], ve studii Walshe u 17 z 24 (71 %) nemocných [63].
Podobné výsledky uvádějí další autoři v retrospektivním hodnocení efektu záchranné léčby posakonazolem u 91 nemocných se zygomykózou (u 69 z 91 pacientů prokázaná zygomykóza, u 22 z 91 pacientů pravděpodobná zygomykóza). Při dávkování 800 mg denně je uváděna klinická odpověď ve 12. týdnu u 60 % nemocných, stabilizace u 21 % pacientů [69]. Další publikované práce jsou kazuistikami [70].
Fusarióza
V současné době je k dispozici pro léčbu fusariózy amfotericin B, resp. jeho lipidové formy, a nově vorikonazol. Do spektra účinku posakonazolu in vitro patří i fusaria a první klinické zkušenosti nasvědčují tomu, že bude možné paletu antimykotik rozšířit. Vyplývá to z retrospektivní analýzy, hodnotící účinek posakonazolu u invazivní fusariózy ze tří otevřených studií. Souboru 21 nemocných s prokázanou a pravděpodobnou fusariózou byl podáván posakonazol jako záchranná léčba. Denní dávka 800 mg perorální suspenze byla rozdělena do dílčích dávek. Celkový klinický efekt byl dosažen u 10 z 21 (48 %) pacientů. Významně lepší účinnost, celkem u 67 % nemocných, prokázala léčba posakonazolem u podskupiny, u které došlo k úpravě počtu neutrofilů, ve srovnání s nemocnými trvale neutropenickými, kde byl pozitivní efekt zaznamenán pouze u 20 % z celkového počtu léčených [71].
Kryptokokóza CNS
V mezinárodní multicentrické otevřené studii záchranné léčby u pacientů s infekcí CNS byl hodnocen posakonazol z hlediska účinnosti a tolerance. Z celkového počtu 330 nemocných byla infekce lokalizována v CNS u 53 nemocných, kritéria hodnocení splňovalo 39 z nich. Posakonazol byl podáván rozděleně jako perorální suspenze v celkové denní dávce 800 mg. Jak zařazení probandů do studie, tak i hodnocení prováděla „zaslepená" nezávislá komise. Nejčastější byla infekce kryptokoková (29/39), dále aspergilóza (n = 4), Pseudallescheria boydii (n = 2), Coccidioides immitis (n = 1), Histoplasma capsulatum (n = 1), Ramichloridium mackenziei (n = 1), Apophysomyces elegans (n = 1) a Basidiomycetes spp. (n = 1). Ve skupině pacientů s kryptokokózou (74 % trpělo onemocněním HIV/AIDS) bylo dosaženo klinické odpovědi u 14 z 29 (48 %) nemocných, z toho úplná remise nastala u 4 z 29 nemocných a částečná remise u 10 z 29 pacientů. Ke stabilizaci došlo u 6 z 29 nemocných, u 8 nemocných léčba selhala [72].
Histoplazmóza
Histoplazmóza je endemická infekce s nejvyšší incidencí v severní části Latinské Ameriky, v Evropě je naštěstí vzácná, importovaná. Jako standardní léčba 1. linie těžké akutní plicní a diseminované histoplazmózy je indikován amfotericin B a následně dlouhodobě itrakonazol, event. flukonazol. V případech klinicky méně agresivních a rozsáhlých je dosavadním lékem volby itrakonazol.
Ve studii záchranné léčby u nemocných s histoplazmózou byl 6 nemocným podáván posakonazol ve standardních dávkách (800 mg denně v perorální suspenzi) dvakrát 400 mg při ambulantní léčbě a čtyřikrát 200 mg při hospitalizaci. Jeden nemocný měl plicní formu, ostatní diseminovanou histoplazmózu. Celková doba léčby byla 6–34 týdnů, klinické zlepšení nastalo již během prvního měsíce léčby, všichni pacienti dosáhli kompletní remise [73].
Kokcidioidomykóza
Posakonazol v dávce 800 mg ve dvou nebo čtyřech denních dávkách byl použit jako 2. linie léčby invazivní kokcidioidomykózy u 6 nemocných. Zlepšení klinického stavu (horečky, pocení, myalgie, vymizení kožních lézí) nastalo u všech léčených zhruba po 2–4 týdnech léčby, celkem trvala léčba několik měsíců. Celkový efekt léčby byl zaznamenán u 5 nemocných, jeden pacient zemřel. Všichni nemocní byli předtím léčeni flukonazolem nebo itrakonazolem (doporučená 1. linie léčby), nebo amfotericinem B (dosavadní alternativní léčba). Autoři zdůrazňují mimořádně rychlý klinický efekt i celkovou úspěšnost léčby, která při dosud podávané standardní medikaci není obvyklá [74].
Další infekce
Segal referuje o úspěšné záchranné léčbě sedmi z osmi nemocných s invazivní mykotickou infekcí. Základním onemocněním byla chronická granulomatóza. Šlo o infekce druhy Aspergillus fumigatus (n = 2), Phaeoacremonium parasiticum (n = 2), Paecilomyces variotti (n = 1) a Scedosporium apiospermum (n = 1), ve dvou případech nebylo agens izolováno. Posakonazol byl podáván v dávce 2krát 400 mg denně po dobu 4–19 měsíců, k selhání došlo jen v jednom případě, u nemocného s infekcí Paecilomyces variotti [75].
Použití v profylaxi
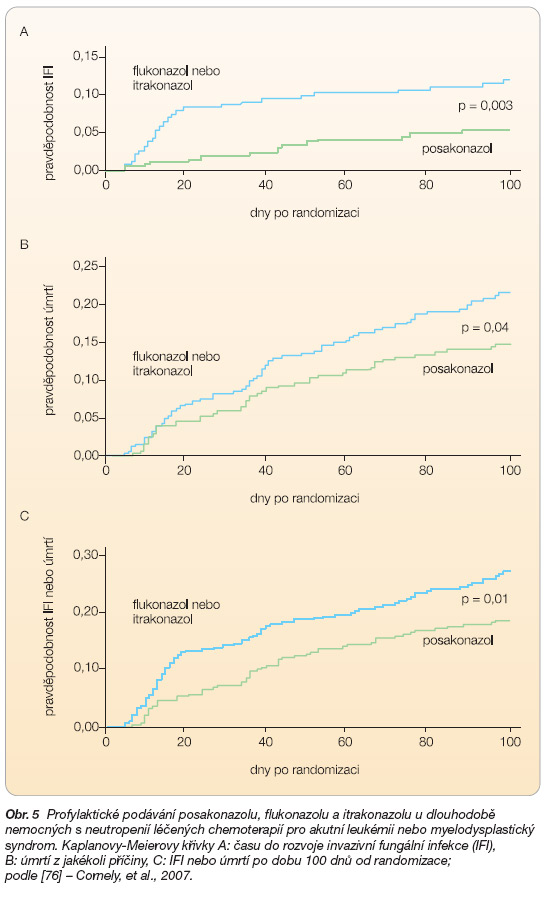
V randomizované multicentrické srovnávací zaslepené studii byla hodnocena účinnost a bezpečnost podávání posakonazolu (n = 304) v profylaxi u dlouhodobě nemocných s neutropenií (věk 13 let a výše) léčených chemoterapií pro akutní leukémii nebo myelodysplastický syndrom. Efekt byl srovnáván proti druhé skupině (n = 298), která dostávala flukonazol (n = 240) a itrakonazol (n = 58). Nemocní dostávali profylaxi s každým cyklem chemoterapie, délka profylaxe trvala buď do doby úpravy neutropenie, nebo do rozvoje invazivní mykózy podle toho, která událost nastala nejdříve, nejdéle však 12 týdnů. Léky byly podávány ve formě perorální suspenze – posakonazol 3krát denně 200 mg, flukonazol 400 mg 1krát denně, itrakonazol 200 mg 2krát denně. Při intoleranci suspenze bylo možné podat antimykotika nitrožilně (flukonazol a itrakonazol), místo posakonazolu amfotericin B v dávce 0,3–0,5 mg/ kg/den. Primárním cílem studie bylo zjištění incidence prokázané a pravděpodobné invazivní mykózy v jednotlivých skupinách během léčby, sekundárním cílem bylo zjištění počtu úmrtí z jakéhokoli důvodu a zjištění délky doby do úmrtí. Výskyt prokázané a pravděpodobné invazivní mykózy byl ve skupině posakonazolu u 7 z 304 (2 %) nemocných, ve druhé skupině u 25 z 298 (8 %) nemocných, z toho při podávání flukonazolu u 19 z 240 (8 %) nemocných a při podávání itrakonazolu u 6 z 58 (10%) nemocných. Celkově rozdíl 6 % byl statisticky významný (p < 0,001) a potvrdil superioritu posakonazolu. Také onemocnění invazivní aspergilózou se vyskytlo ve skupině posakonazolu statisticky významně méně častěji (2/304; 1 %) než ve skupině druhé (20/298; 7 %), stejně tak byla ve skupině posakonazolu zaznamenána signifikantně delší doba přežití (p = 0,04) (obr. 5).
Zygomykóza byla potvrzena pouze jednou, a to ve skupině flukonazolu. Z hlediska tolerance a bezpečnosti léčby bylo více závažných nežádoucích účinků (serious adverse events – SAE) pravděpodobně nebo možná (probably or possibly) spojeno s léčbou posakonazolem – celkem u 19 (6 %) nemocných oproti 6 (2 %) nemocným ve srovnávací skupině (p = 0,01). Převažovaly gastrointestinální obtíže. Studie prokázala významně lepší efekt posakonazolu ve sledovaných parametrech léčby, avšak s horší gastrointestinální tolerancí [76]. V uvedené studii bylo dosaženo lepších výsledků než ve studiích s itrakonazolem a flukonazolem, a to nejen z hlediska klinického efektu, ale zejména z hlediska snížení celkové mortality při léčbě posakonazolem [6, 77, 78]. V nezávislém hodnocení [79, 80] tak získává posakonazol pozici léku volby v profylaxi, stejně jako vorikonazol v případě prokázané a pravděpodobné aspergilózy a kaspofungin a lipozomální amfotericin B v empirické léčbě.
Ullmann kromě farmakokinetického zaměření studie (viz kapitola Farmakokinetické vlastnosti u specifických populací) hodnotil také klinický efekt podávání suspenze posakonazolu ve třech různých dávkovacích režimech u prokázané, pravděpodobné a možné invazivní mykózy (IFI) a profylakticky u febrilní neutropenie (FN). Dávkovací režim zvolil jednak (A) 200 mg 4krát denně celkem 9 dávek a následně pak 400 mg 2krát denně, jednak (B) 400 mg 4krát denně celkem 9 dávek a následně pak 600 mg 2krát denně, a (C) 800 mg 2krát denně celkem 5 dávek a následně 800 mg jednou denně. U nemocných s mykotickou infekcí léčba trvala 6 měsíců, profylaxe u FN až do úpravy počtu leukocytů (42 dní). Kritéria léčebného úspěchu IFI byla definována standardně (úplná, částečná remise), u febrilní neutropenie jako přežití 7 dní po poslední dávce léčiva, ústup horečky ještě během období neutropenie, negativní kultivace (pokud byla iniciálně pozitivní), bez vzplanutí (break-through) IFI během léčby posakonazolem nebo do 7 dní po ukončení léčby, posledním kritériem bylo nepřerušení terapie z důvodu intolerance, toxicity nebo neúčinnosti. Klinická odpověď při onemocnění invazivní mykózou byla dosažena u 43 % nemocných s refrakterní IFI (56 % v dávkovacím režimu A – 400 mg 2krát denně, 17 % v režimu B – 600 mg 2krát denně a 50 % v režimu C – 800 mg jednou denně) a u 77 % nemocných s febrilní neutropenií (74 % režim A, 78 % režim B, 81 % režim C). Ze studie vyplývá, že optimální je dávkovací režim 400 mg 2krát denně, z hlediska klinického efektu však mezi režimy nebyly zásadní rozdíly [59].
Použití v pediatrii
Dosud nejsou k dispozici klinické studie u dětí (pod 18 let věku), pouze farmakokinetické analýzy prokazují možnost použití (viz výše). Ojedinělé zprávy dokládají efektivitu léčby [81].
Zařazení do současné palety léčiv
Posakonazol je širokospektré triazolové antimykotikum 2. generace se systémovým účinkem. Prokázal efektivitu v profylaxi invazivních mykóz, se statisticky lepším klinickým efektem a vyšším procentem přežití proti flukonazolu a itrakonazolu [76]. K tomu, aby získal definitivně pozici léku 1. volby v profylaxi, bude nutné vyčkat výsledků srovnávacích studií s amfotericiny na tukových nosičích a s novými antimykotiky, zejména s vorikonazolem a kaspofunginem.
Posakonazol je účinný i v léčbě invazivní aspergilózy, včetně nitrolební formy, avšak jeho indikace jsou až ve druhé linii, chybí dosud prospektivní randomizovaná dvojitě zaslepená studie srovnávající účinnost posakonazolu s dosavadní léčbou 1. volby, která by měla dostatečnou statistickou váhu medicíny založené na důkazech.
Zdá se, že vedle indikace v profylaxi bude hlavní klinický přínos posakonazolu spočívat v léčbě zygomykózy. V dosavadních studiích prokázal efektivitu ve 2. linii léčby, jeho výhodou – proti amfotericinu B – je možnost dlouhodobé léčby bez rizika nefrotoxicity. Ve 2. linii prokázal účinnost i u nitrolební kryptokokózy, je dalším z přípravků (vedle amfotericinu B a vorikonazolu) použitelných u fusariózy, vzácné histoplazmózy, kokcidioidomykózy.
U kandidózy jícnu prokázal stejnou účinnost a vyšší stabilitu dosažených výsledků než flukonazol, dosud chybějí srovnávací studie v terapii invazivní kandidózy.
Posakonazol má i velmi příznivé farmakokinetické vlastnosti, včetně cesty biotransformace, která ovlivňuje pouze jeden izoenzym cytochromu P-450 (CYP3A4), a tak i riziko lékových interakcí je velmi omezené. V případě jaterní léze a snížení renálních funkcí není nutné upravovat dávkování.
Indikace
V Evropě jsou u dospělých schválené indikace při selhání nebo intoleranci předchozí léčby u invazivní aspergilózy, fusariózy, chromoblastomykózy, kokcidioidomykózy. Aktuálně bylo podávání posakonazolu schváleno i v profylaxi u nemocných při indukční léčbě akutní myeloidní leukémie, myelodysplastického syndromu a při dlouhodobé imunosupresivní léčbě nemocných pro reakci štěpu proti hostiteli (GVHD) po transplantaci kostní dřeně [17].
Kontraindikace
Nejsou známy kontraindikace kromě alergie na preparát.
Z hlediska lékových interakcí, kdy ovlivněním CYP3A4 (viz i kapitolu Lékové interakce) může posakonazol způsobit zvýšení plazmatických koncentrací některých léčiv, je kontraindikováno současné podávání se substráty CYP3A4, jako jsou terfenadin, astemizol, cisaprid, pimozid, halofantrin nebo chinidin.
Kontraindikováno je současné podávání s inhibitory HMG-CoA reduktázy simvastatinem, lovastatinem a atorvastatinem.
Nežádoucí účinky
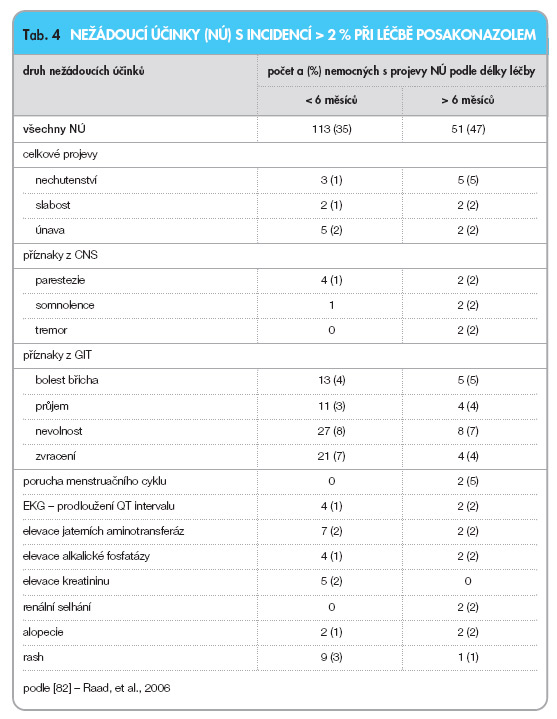
Celkem 428 nemocných, kteří dostávali dlouhodobě posakonazol jako záchrannou léčbu, bylo současně hodnoceno z hlediska tolerance léčby a výskytu nežádoucích účinků. Ty byly zjištěny celkem u 38 % nemocných, nejčastější byly nevolnost (8 %) a zvracení (6 %). Závažné nežádoucí účinky (SAE) se vyskytly celkem u 8 % nemocných. Velmi vzácný byl výskyt změn na EKG (1 %) (prodloužení QT intervalu), stejně tak nebyly časté elevace jaterních enzymů [82]. Tab. 4 ukazuje analýzu podrobněji a ve vztahu k délce léčby. Údaje o výskytu nežádoucích účinků a jejich charakteru přinášejí i další práce [62, 76].
Lékové interakce
Z hlediska ovlivnění cytochromu P-450 byly testovány potenciální lékové interakce posakonazolu v randomizované otevřené studii se zdravými dobrovolníky (n = 13). Posakonazol (2 x 100 mg) versus placebo byl testován proti léčivům vybraným jako substráty izoenzymů CYP-450, tj. kofein (CYP1A2), tolbutamid (CYP2C8/9), dextromethorfan (CYP2D6, CYP3A4), chlorzoxazon (CYP2E1) a midazolam (jaterní CYP3A4). Vybraná léčiva byla podána 9. den aplikace posakonazolu. Výsledek studie ukázal, že posakonazol neinhiboval CYP1A2, CYP 2C8/9, CYP 2D6, CYP 2E1. Plocha pod křivkou plazmatické koncentrace (AUC) midazolamu však byla vyšší ve skupině s posakonazolem (93,4 ng.h/ml versus 51,4 ng.h/ml, p < 0,01), což znamená inhibici jaterního CYP3A4. Závěr studie svědčí o velmi úzkém profilu ovlivnění izoenzymů CYP-450 ve srovnání s ostatnímu triazoly, což představuje malé riziko lékových interakcí, omezené pouze na jaterní CYP3A4 [83].
Jak již bylo uvedeno výše, posakonazol je inhibitorem jaterního izoenzymu CYP3A4. Výsledky farmakokinetických studií hodnotících stupeň interakce posakonazolu s ostatními léčivy uvádí Sambatakou [50].
Léčiva, která nelze podávat současně s posakonazolem: námelové alkaloidy, terfenadin, astemizol, cisaprid, chinidin, inhibitory HMG-CoA reduktázy (simvastatin, lovastatin, atorvastatin).
Léčiva, která snižují plazmatickou koncentraci (účinnost) posakonazolu: karbamazepin, fenytoin, rifabutin, rifampicin, barbituráty, isoniazid.
Léčiva, u kterých posakonazol zvyšuje plazmatické hladiny: substráty CYP3A4 (triazolam, midazolam, alprazolam), inhibitory HMG-CoA reduktázy (simvastatin, lovastatin, atorvastatin), benzodiazepiny, blokátory kalciových kanálů (diltiazem, verapamil, nifedipin, nisoldipin), vinca alkaloidy (vinkristin, vinblastin), antracykliny, cyklosporin, takrolimus, sirolimus, rifabutin, digoxin, chinidin, orální antidiabetika – deriváty sulfonylarylmočoviny (glipizid), kumarinová antikoagulancia.
Dávkování
Denní dávka je 800 mg. Podává se rozděleně v dávkovacím schématu 2 x 400 mg při ambulantní léčbě, nebo 4 x 200 mg při nemocniční léčbě.
Balení
Viz tab. 5.
Seznam použité literatury
- [1] Groll AH, Walsh TJ. Posaconazole: clinical pharmacology and potential for management of fungal infections. Exp Rev Antiinfect Ther 2005; 3: 467–487.
- [2] Munayyer HK, Mann PA, Chau AS et al. Posaconazole Is a Potent Inhibitor of Sterol 14-Demethylation in Yeasts and Molds. Antimicrob Agents Chemother 2004; 48: 3690–3696.
- [3] Herbrecht R. Posaconazole: a potent, extended spectrum triazole anti-fungal for the treatment of serious fungal infections. Int J Clin Pract 2004; 56: 612–624.
- [4] Sabatelli F, Patel R, Mann PA, et al. In vitro activities of posaconazole, fluconazole, itraconazole, voriconazole, and amphotericin B against a large collection of clinically important molds and yeasts. Antimicrob Agents Chemother 2006; 50: 2009–2015.
- [5] Cuenca-Estrella M, Gomez-Lopez A, Mellado E. Head-to-Head Comparison of the Activities of Currently Available Antifungal Agents against 3,378 Spanish Clinical Isolates of Yeasts and Filamentous Fungi. Antimicrob Agents Chemother 2006; 50: 917–921.
- [6] Ostrosky-Zeichner L, Rex JH, Pappas PG, et al. Antifungal Susceptibility Survey of 2,000 Bloodstream Candida Isolates in the United States. Antimicrob Agents Chemother 2003; 47: 3149–3154.
- [7] Pfaller MA, Messer SA, Hollis RJ, Jones RN. In Vitro Activities of Posaconazole (Sch 56592) Compared with Those of Itraconazole and Fluconazole against 3,685 Clinical Isolates of Candida spp. and Cryptococcus neoformans. Antimicrob Agents Chemother 2001; 45: 2862–2864.
- [8] Carrillo Munoz AJ, Quindos G, Ruesga M, et al. Antifungal activity of posaconazole compared with fluconazole and amphotericin B against yeasts from oropharyngeal candidiasis and other infections. J Antimicrob Chemother 2005; 55: 317–319.
- [9] Li X, Brown B, Chau AS, et al. Changes in susceptibility to posaconazole in clinical isolates of Candida albicans. J Antimicrob Chemother 2004; 53: 74–80.
- [10] Cacciapuoti A, Loebenberg D, Corcoran E, et al. In Vitro and In Vivo Activities of SCH 56592 (Posaconazole), a New Triazole Antifungal Agent, aga inst Aspergillus and Candida. Antimicrob Agents Chemother 2000; 44: 2017–2022.
- [11] Espinel-Ingroff A. Germinated and Nongerminated Conidial Suspensions for Testing of Susceptibilities of Aspergillus spp. to Amphotericin B, Itraconazole, Posaconazole, Ravuconazole, and Voriconazole. Antimicrob Agents Chemother 2001; 45: 605–607.
- [12] Manavathu EK, Cutright JL, Loebenberg D, Chandrasekar PH., A comparative study of the in vitro susceptibilities of clinical and laboratory-selected resistant isolates of Aspergillus spp. to amphotericin B, itraconazole, voriconazole and posaconazole (SCH 56592). J Antimicrob Chemother 2000; 46: 229–234.
- [13] Pfaller MA, Messer SA, Hollis RJ, Jones RN; SENTRY Participants Group. Antifungal Activities of Posaconazole, Ravuconazole, and Voriconazole Compared to Those of Itraconazole and Amphotericin B against 239 Clinical Isolates of Aspergillus spp. and Other Filamentous Fungi: Report from SENTRY Antimicrobial Surveillance Program, 2000. Antimicrob Agents Chemother 2002; 46:1032–1037.
- [14] Mosquera J, DenningDW. Azole Cross-Resistance in Aspergillus fumigatus. Antimicrob Agents Chemother 2002; 46: 556 – 557.
- [15] Paphitou NI, Ostrosky-Zeichner, Paetznik VL, et al. In Vitro Activities of Investigational Triazoles against Fusarium Species: Effects of Inoculum Size and Incubation Time on Broth Microdilution Susceptibility Test Results. Antimicrob Agents Chemother 2002; 46: 3298–3300.
- [16] Carrillo AJ, Guarro J. In Vitro Activities of Four Novel Triazoles against Scedosporium spp. Antimicrob Agents Chemother 2001; 45: 2151–2153.
- [17] Paugam A. The latest data on posaconazole. Med Mal Infect 2007 Jan 29 [Epub ahead of print].
- [18] Espinel-Ingroff, A. Comparison of in vitro activities of the new triazole SCH 56592 and the echinocandins MK 0991 (L-743,872) and LY303366 against opportunistic filamentous and dimorphic fungi and yeasts. J Clin Microbiol 1998; 36: 2950–2956.
- [19] Matsumoto S, Wakai Y, Nakai T, et al. Efficacy of FK463, a New Lipopeptide Antifungal Agent, inMouse Models of Pulmonary Aspergillosis. Antimicrob Agents Chemother 2000; 44: 619–621.
- [20] Petraitiene R, Petraitis V, Groll AH, et al. Antifungal Activity and Pharmacokinetics of Posaconazole (SCH 56592) in Treatment and Prevention of Experimental Invasive Pulmonary Aspergillosis: Correlation with Galactomannan Antigenemia. Antimicrob Agents Chemother 2001; 45: 857–869.
- [21] Imai JK, Singh G, Clemons KV, et al. Efficacy of Posaconazole in a Murine Model of Central Nervous System Aspergillosis. Antimicrob Agents Chemother 2004; 48: 4063–4066.
- [22] Andes D, Marchillo K, Conklin R, et al. Pharmacodynamics of a New Triazole, Posaconazole, in a Murine Model of Disseminated Candidiasis. Antimicrob Agents Chemother 2004; 48: 137–142.
- [23] Barchiesi F, Schimizzi AM, Caselli F, et al. Activity of the new antifungal triazole, posaconazole, against Cryptococcus neoformans. J Antimicrob Chemother 2001; 48: 769–773.
- [24] Connolly P, Wheat LJ, Schnizlein-Bick C, et al. Comparison of a new triazole, posaconazole, with itraconazole and amphotericin B for treatment of histoplasmosis following pulmonary challenge in immunocompromised mice. Antimicrob Agents Chemother 2000; 44: 2604–2608.
- [25] Simitsopoulou M, Gil-Lamaignere C, Avramidis N, et al. Antifungal Activities of Posaconazole and Granulocyte-Macrophage Colony-Stimulating Factor Ex Vivo and in Mice with Disseminated Infection Due to Scedosporium prolificans. Antimicrob Agents Chemother 2004; 48: 3801–3805.
- [26] Al-Abdely HM, Graybill JR, Loebenberg D, Melby PC. Efficacy of the Triazole SCH 56592 against Leishmania amazonensis and Leishmania donovani in Experimental Murine Cutaneous and Visceral Leishmaniases. Antimicrob Agents Chemother 1999, 43: 2910–2914.
- [27] Lozano-Chiu M, Arikan S, Paetznik VL, et al. Treatment of Murine Fusariosis with SCH 56592. Antimicrob Agents Chemother 1999; 43: 589–591.
- [28] Lutz JE, Clemons KV, Aristizabal BH, Stevens DA. Activity of the triazole SCH 56592 against disseminated murine coccidioidomycosis. Antimicrob Agents Chemother 1997; 41: 1558–1561.
- [29] Gonzalez GM, Tijerina R, Najvar LK, et al. In vitro and in vivo activities of posaconazole against Coccidioides immitis. Antimicrob Agents Chemother 2002; 46: 1352–1356.
- [30] Dannaoui E, Meis FGM, Loebenberg D, Verweij PE. Activity of Posaconazole in Treatment of Experimental Disseminated Zygomycosis. Antimicrob Agents Chemoth 2003; 47: 3647–3650.
- [31] Sun QN, Najvar LK, Bocanegra R, E et al. In vivo activity of posaconazole against Mucor spp. in an immunosuppressed-mouse model. Antimicrob Agents Chemother 2002; 46: 2310–2312.
- [32] Molina J, Martins-Filho O, Brener Z, et al. Activities of the Triazole Derivative SCH 56592 (Posaconazole) against Drug-Resistant Strains of the Protozoan Parasite Trypanosoma (Schizotrypanum) cruzi in Immunocompetent and Immunosuppressed Murine Hosts. Antimicrob Agents Chemother 2000; 44: 150–155.
- [33] Graybill JR, Najvar LK, Johnson E, et al. Posaconazole Therapy of Disseminated Phaeohyphomycosis in a Murine Model. Antimicrob Agents Chemother 2004; 48: 2288–2291.
- [34] Groll AH, Walsh TJ. Antifungal efficacy and pharmacodynamics of posaconazole in experimental model o invasive fungal infections. Mycoses 2006; 49(Suppl): 7–16.
- [35] Barchiesi F, Schimizzi AM, Caselli F, et al. Interactions between Triazoles and Amphotericin B against Cryptococcus neoformans. Antimicrob Agents Chemother 2000; 44: 2435–2441.
- [36] Barchiesi F, Spreghini E, Schimizzi AM, et al. Posaconazole and Amphotericin B Combination Therapy against Cryptococcus neoformans Infection. Antimicrob Agents Chemother 2004; 48: 3312–3316.
- [37] Barchiesi F, Schimizzi AM, Najvar LK, et al. Interactions of Posaconazole and Flucytosine against Cryptococcus neoformans. Antimicrob Agents Chemother 2001; 45: 1355–1359.
- [38] Oliveira ER, Fothergill AW, Kirkpatrick WR, et al. In Vitro Interaction of Posaconazole and Caspofungin against Clinical Isolates of Candida glabrata. Antimicrob Agents Chemother 2005; 49: 3544–3545.
- [39] Cacciapuoti A., Gurnani M, Halpern J. et al. Interaction between Posaconazole and Amphotericin B in Concomitant Treatment against Candida albicans In Vivo. Antimicrob Agents Chemother 2005; 49: 638–642.
- [40] Cacciapuoti A, Halpern J, Mendrick C, et al. Interaction between Posaconazole and Caspofungin in Concomitant Treatment of Mice with Systemic Aspergillus Infection. Antimicrob Agents Chemother 2006; 50: 2587–2590.
- [41] Najvar LK, Cacciapuoti A, Hernandez S, et al. Activity of Posaconazole Combined with Amphotericin B against Aspergillus flavus Infection in Mice: Comparative Studies in Two Laboratories. Antimicrob Agents Chemother 2004; 48: 758–764.
- [42] Graybill JR, Bocanegra R, Najvar LK, et al. Granulocyte colony-stimulating factor and azole antifungal therapy in murine aspergillosis: role of immune suppression. Antimicrob Agents Chemother 1998; 42: 2467–2473.
- [43] Patera AC, Menzel F, Jackson C, et al. Effect of Granulocyte Colony-Stimulating Factor Combination Therapy on Efficacy of Posaconazole (SCH56592) in an Inhalation Model of Murine Pulmonary Aspergillosis. Antimicrob Agents Chemother 2004; 48: 3154–3158.
- [44] Krieter P, Flannery B, Musick B, et al. Disposition of Posaconazole following Single-Dose Oral Administration in Healthy Subjects. Antimicrob Agents Chemother 2004; 48: 3543–3551.
- [45] Courtney R (A), Radwanski E, Lim J, et al. Pharmacokinetics of Posaconazole Coadministered with Antacid in Fasting or Nonfasting Healthy Men. Antimicrob Agents Chemother 2004; 48: 804–808.
- [46] Courtney R, Wexler D, Radwanski E, et al. Effect of food on the relative bioavailability of two oral formulations of posaconazole in healthy adults. Br J Clin Pharmacol 2004; 57: 218–222.
- [47] Pai RS, Laughlin M., Lim J, Batra V. Pharmacokinetics, Safety, and Tolerability of Oral Posaconazole Administered in Single and Multiple Doses in Healthy Adults. Antimicrob Agents Chemother 2003; 47: 2788–2795.
- [48] Ezzet F, Wexler D, Courtney R, et al. Oral bio-availability of posaconazole in fasted healthy subjects. Clin Pharmacokinet 2005; 44: 211–220.
- [49] Kontoyiannis DP. Posaconazole 2004. The Aspergillus Website. www.aspergillus.man.ac.uk
- [50] Sambatakou H. Posaconazole: Pharmacology and drug interactions. 2004. The Aspergillus Website. www.aspergillus.man.ac.uk
- [51] Sponsel WE, Graybill JR, Nevarez HL, Dang D. Ocular and systemic posaconazole (SCH-56592) treatment of invasive Fusarium solani keratitis and endophthalmitis. Brit J Ophthalmol 2002; 86: 829–830.
- [52] Tu EY, McCartney DL, Beatty RF, et al. Successful Treatment of Resistant Ocular Fusariosis With Posaconazole (SCH-56592) Am Journal of Ophthalmol 2007; 143: 222–227.
- [53] Ghosal A, Hapangama N, Yuan Y, et al. Identification of human UDP-glucuronosyltransferase enzyme(s) responsible for the glucuronidation of posaconazole (Noxafil). Drug Metab Dispos 2004; 32: 267–271.
- [54] Kim H, Lin CC, Laughlin M, et al. Use of high-performance liquid chromatographic and microbiological analyses for evaluating the presence or absence of active metabolites of the antifungal posaconazole in human plasma. J Chromatogr A 2003 14; 987(1–2): 243–248.
- [55] Courteny R, Sansone A, Smith W, et al. Posaconazole pharmacokinetics, safety and tolerability in subjects with varying degrees of chronic renal disease. J Clin Pharmacol 2005; 45: 185–192.
- [56] Krishna G, Sansone-Parsons A, Martinho M, et al. Posaconazole Plasma Concentrations in Juvenile Patients with Invasive Fungal Infection. Antimicrob Agents Chemother 2007 Jan 8; [Epub ahead of print].
- [57] Sansone-Parsons A, Krishna G, Simon J, et al. Effects of Age, Gender, and Race/Ethnicity on the Pharmacokinetics of Posaconazole in Healthy Volunteers. Antimicrob Agents Chemother 2007; 51: 495–502.
- [58] Gubbins PO, Krishna G, Sansone-Parsons A. Pharmacokinetics and Safety of Oral Posaconazole in Neutropenic Stem Cell Transplant Recipients. Antimicrob Agents Chemother 2006; 50: 1993–1999.
- [59] Ullmann AJ, Cornely OA, Burchardt A, et al. Pharmacokinetics, Safety, and Efficacy of Posaconazole in Patients with Persistent Febrile Neutropenia or Refractory Invasive Fungal Infection. Anti- microb Agents Chemother 2006; 50: 658–666.
- [60] Vazquez JA, Skiest DJ, Nieto L, et al. A multicenter randomized trial evaluating posaconazole versus fluconazole for the treatment of oropharyngeal candidiasis in subjects with HIV/AIDS. Clin Infect Dis 2006; 42: 1179–1186.
- [61] Ascioglu S, Rex HJ, de Pauw B, et al. Defining Opportunistic Invasive Fungal Infections in Immunocompromised Patients with Cancer and Hematopoietic Stem Cell Transplants: An International Consensus. Clin Infect Diseases 2002; 34: 7–14.
- [62] Walsh TJ, Raad I, Pattersn TF, et al. Treatment of invasive aspergillosis with posaconazole. Clin Infect Dis 2007; 1; 44 (1): 2–12.
- [63] Walsh TJ, Hiemenz JW, Seibel NL, et al. Amphotericin B lipid complex for invasive fungal infections: analysis of safety and efficacy in 556 cases. Clin Infect Dis 1998; 26: 1383–1396
- [64] Maertens J, Raad I, Petrikkos G, et al. Efficacy and safety of caspofungin for treatment of invasive aspergillosis in patients who area refractory to or intolerant of conventional antifungal therapy. Clin Infest Dis 2004; 39: 1563–1571.
- [65] Denning DW, Ribaud P, Milpied N, et al. Efficacy and Safety of Voriconazole in the Treatment of Acute Invasive Aspergillosis. Clin Infect Dis 2002; 34: 563–571.
- [66] Bouza E, Mun~oz E, Guinea J. Mucormycosis: an emerging disease? Clin Microbiol Infect 2006; 12(s7): 7–23.
- [67] Greenberg RN, Mullane K, van Burik JAH, et al. Posaconazole as Salvage Therapy for Zygomycosis. Antimicrob Agents Chemother 2006; 50: 126–133.
- [68] Herbrecht R, Letscher-Bru V, Bowden RA, et al. Treatment of 21 cases of invasive mucormycosis with amphotericin B colloidal dispersion. Eur J Clin Microbiol Infect Dis 2001; 20: 460–466.
- [69] van Burik JA, Hare RS, Solomon HP, et al. Posaconazole is effective as salvage therapy in zygomycosis: a retrospective summary of 91 cases. Clin Infect Dis 2006; 42: e61–e65.
- [70] Page RL, Schwiesow J, Hilts A. Posaconazole as Salvage Therapy in a Patient with Disseminated Zygomycosis: Case Report and Review of the Literature. Pharmacotherapy 2007; 27: 290–298.
- [71] Raad II, Hachem RY, Herbrecht R, et al. Posaconazole as salvage treatment for invasive fusariosis in patients with underlying hematologic malignancy and other conditions. Clin Infect Dis 2006; 42: 1398–1403.
- [72] Pitisuttithum P, Negroni R, Graybill JR, et al. Activity of posaconazole in the treatment of central nervous system fungal infections. J Antimicrob Chemother 2005; 56: 745–755.
- [73] Restrepo A, Tobon A, Clark B, et al. Salvage treatment of histoplasmosis with posaconazole. J Infect 2006 Jul 4; (Epub ahead of print).
- [74] Anstead GM, Corcoran G, Lewis J, et al. Refractory Coccidioidomycosis Treated with Posaconazole. Clin Infect Dis 2005; 40: 1770–1776.
- [75] Segal BH, Barnhart LA, Anderson VL, et al. Posaconazole as Salvage Therapy in Patients with Chronic Granulomatous Disease and Invasive Filamentous Fungal Infection. Clin Infect Dis 2005; 40: 1684–1688.
- [76] Cornely OA, Maertens J, Winston DJ, et al. Posaconazole vs. fluconazole or itraconazole prophylaxis in patients with neutropenia. N Engl J Med 2007; 356: 348–359.
- [77] Glasmacher A, Prentice A, Gorschluter M, et al. Itraconazole prevents invasive fungal infections in neutropenic patients treated for hematologic malignancies: evidence from a meta-analysis of 3,597 patients. J Clin Oncol 2003; 21: 4615–4626.
- [78] Glasmacher A, Cornely O, Ullmann AJ, et al. An open-label randomized trial comparing itraconazole oral solution with fluconazole oral solution for primary prohylaxis of funbgla infections in patients with haematological malignancy and profound neutropenia. J Antimicrob Chemother 2006; 56, 317–325.
- [79] De Pauw BE, Donnelly JP. Prophylaxis and aspergillosis – Has the principle been proven? N Engl J Med 2007 25; 356: 409–411.
- [80] Maertens J. Evaluating prophylaxis of invasive fungal infections in patients with haematologic malignancies. Eur J Haematol 2007 Jan 23; (Epub ahead of print).
- [81] De Decker K, Van Poucke S, Wojciochovski M, et al. Successful use of posaconazole in a pediatric case of fungal necrotizing fasciitis. Pediatr Crit Care Med 2006; 7: 482–485.
- [82] Raad II, Graybill JR, Bustamante AB, et al. Safety of long-term oral posaconazole use in the treatment of refractory invasive fungal infections. Clin Infect Dis 2006; 42: 1726–1734.
- [83] Wexler D, Courteny R, Richards W, et al: Effect of posaconazole on cytochrome P450 enzymes: a randomized, open-label, two-way crossover study. Eur J Pharmaceut Sci 2004; 21: 645–653.