Venlafaxinum
Venlafaxin je antidepresivum, které inhibuje zpětné vychytávání především serotoninu a v menší míře též noradrenalinu, jeho vliv na zpětné vychytávání dopaminu je pouze zanedbatelný. Pro tyto vlastnosti bývá označován jako duální antidepresivum. V řadě metodicky dobře provedených randomizovaných a kontrolovaných studií byla prokázána jeho účinnost v léčbě různých druhů depresivní poruchy včetně její farmakorezistentní formy. Je minimálně stejně účinný jako tricyklická antidepresiva, ve srovnání s nimi však představuje bezpečnější způsob terapie. Jeho antidepresivní účinek je možná dokonce vyšší než u léčiv ze skupiny SSRI při téměř shodné toleranci. Prokázána byla též jeho krátkodobá i dlouhodobá účinnost u generalizované úzkostné poruchy a u sociální fobie. Další práce naznačují, že by venlafaxin mohl mít ještě širší terapeutický potenciál. Nadějná jsou zjištění o jeho možném využití při terapii panické úzkostné poruchy, posttraumatické stresové poruchy nebo u algického syndromu.
Farmakologická skupina
Venlafaxin je zástupcem antidepresiv inhibujících zpětné vychytávání serotoninu a noradrenalinu (Serotonin and Noradrenaline Reuptake Inhibitor, SNRI). Jeho vliv na zpětné vychytávání dopaminu je malý a pravděpodobně se v jeho klinickém působení neuplatňuje. Chemickou strukturou se venlafaxin odlišuje od tricyklických, tetracyklických, ale i dalších antidepresivně působících látek.
Chemické a fyzikální vlastnosti
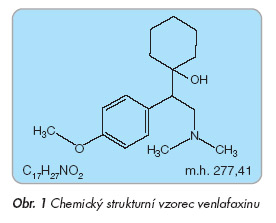
Venlafaxin je fenethylaminové antidepresivum. Chemicky se jedná o (R,S)-1- [2-(dimethylamino)-1-(4-methoxyphenyl) ethyl]cyclohexanol (viz obr. 1).
Venlafaxin je tedy směsí dvou stereoizomerů (levotočivé a pravotočivé formy), jejichž farmakodynamické účinky (především inhibice zpětného vychytávání serotoninu) jsou prakticky stejně intenzivní. Venlafaxin je v lékových formách obsažen ve formě hydrochloridu. Přibližně 170 mg venlafaxin hydrochloridu odpovídá 150 mg báze venlafaxinu. Sumární vzorec: C17H27NO2 (venlafaxin) C17H28CINO2 (C17H27NO2 . HCI) (venlafaxin hydrochlorid) Molekulová hmotnost: 277,41 (venlafaxin) 313,86 (venlafaxin hydrochlorid) Venlafaxin hydrochlorid je bílá nebo téměř bílá krystalická látka dobře rozpustná ve vodě (v 1 ml vody se rozpouští 572 mg venlafaxin hydrochloridu). Rozdělovací koeficient oktanol : voda je 0,43. Bod tání venlafaxinu je 215–217 °C
Mechanismus účinku
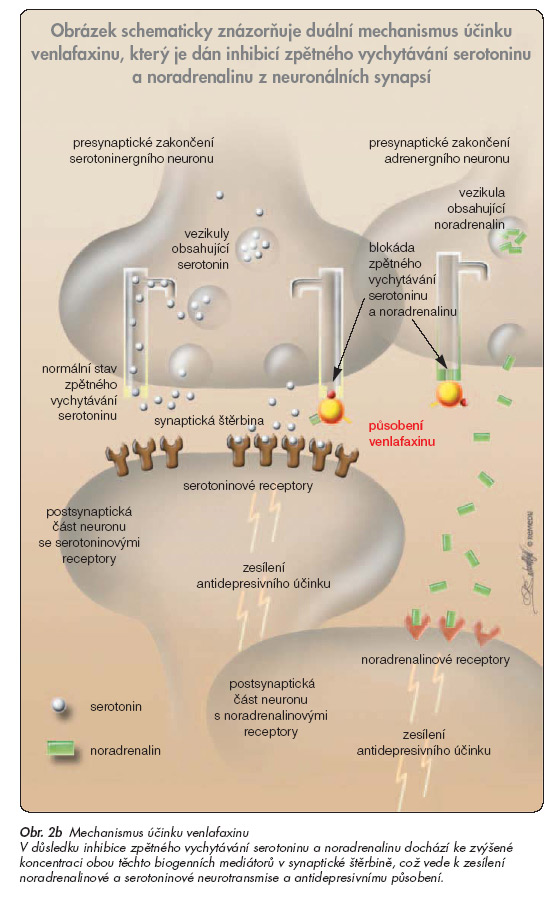
Mechanismus antidepresivního účinku venlafaxinu spočívá v zesílení neurotransmiterové aktivity v centrálním nervovém systému. Venlafaxin i jeho účinný metabolit O-demethylvenlafaxin jsou silnými inhibitory zpětného vychytávání serotoninu (5-hydrotryptaminu, 5-HT) ze synaptické štěrbiny, poněkud méně inhibují zpětné vychytávání noradrenalinu a jen slabě, a to až po podání vyšších dávek, též dopaminu (viz obr. 2a, 2b).
Účinnost venlafaxinu a O-demethylvenlafaxinu na inhibici zpětného vychytávání všech tří mono-aminů je srovnatelná.
Farmakodynamické vlastnosti
Venlafaxin má výrazné antidepresivní působení dané jeho inhibicí zpětného vychytávání serotoninu a noradrenalinu. Při EEG vyšetření dochází po podání venlafaxinu na EEG záznamu ke stejným změnám jako po podání jiných antidepresiv (např. imipraminu). Podání venlafaxinu u zdravých dobrovolníků vede ve srovnání s placebem ke zvýšení pozornosti a schopnosti koncentrace, ke zlepšení jemné motoriky a k mírnému zkrácení reakčního času. Léčba venlafaxinem vede u části pacientů ke zvýšení krevního tlaku (podrobnosti viz rubriku Nežádoucí účinky). Venlafaxin ani O-demethylvenlafaxin nepůsobí na muskarinových, histaminových, dopaminových, serotoninových, benzodiazepinových ani opioidních receptorech, ani na adrenergních receptorech á či â nebo na NMDA-receptorech. Nemají vliv na monoaminoxidázu. Venlafaxin snižuje citlivost adenylcyklázy spřažené s adrenergními â-receptory nejen po dlouhodobém podávání (podobně jako některá další antidepresiva), ale již po podání jednorázovém. Klinický význam tohoto nálezu zatím není zcela objasněn.
Farmakokinetické vlastnosti
Absorpce
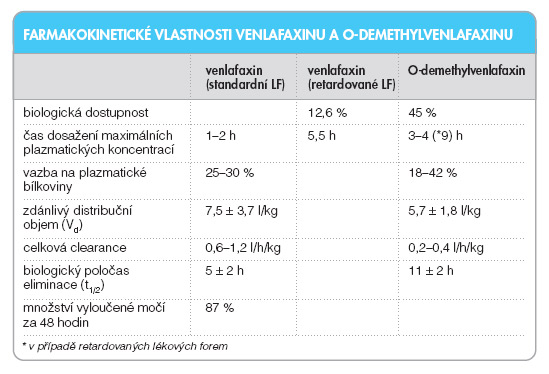
Po perorálním podání se vstřebává přibližně 92 % dávky venlafaxinu, jeho absolutní biologická dostupnost se pohybuje kolem 12,6 % po podání venlafaxinu ve standardních lékových formách a kolem 45 % po podání venlafaxinu v retardovaných lékových formách (dále v textu venlafaxin ER). Ustáleného stavu je dosaženo během 3 dnů podávání. Potrava nemá vliv na biologickou dostupnost venlafaxinu. V dávkovém rozmezí 75–450 mg je výše plazmatických koncentrací venlafaxinu lineárně závislá na dávce.
Distribuce
Venlafaxin se jen slabě váže na plazmatické bílkoviny (z 25–30 %), podobně je tomu i v případě jeho účinného metabolitu O-demethylvenlafaxinu (18–42 %). Zdánlivý distribuční objem se pohybuje mezi 3,8–11,2 l.kg-1 v případě venlafaxinu a mezi 3,9–7,5 l.kg-1 v případě O-demethylvenlafaxinu. Venlafaxin a jeho metabolity přecházejí do mateřského mléka v koncentracích, které jsou 2,8–4,8x vyšší než plazmatické hladiny venlafaxinu, kterých je dosahováno u matky, a 2,8–3,8x vyšší než plazmatické hladiny O-demethylvenlafaxinu, kterých je dosahováno u matky. Kojené dítě tedy může mateřským mlékem přijmout 4,7–9,2 % dávky podané matce [1].
Biotransformace
Venlafaxin se extenzivně biotransformuje v játrech na cytochromu P-450, na izoenzymu CYP2D6 za vzniku farmakologicky přibližně stejně účinného O-demethylvenlafaxinu a na izoenzymu CYP3A4 N-demethylací za vzniku farmakologicky méně účinného N-demethylvenlafaxinu, oba tyto metabolity jsou dále částečně biotransformovány N-demethylací (na CYP3A4), resp. O-demethylací (na CYP2D6). O-demethylvenlafaxin, N-demethylvenlafaxin a O,N-didemethylvenlafaxin se konjugují s kyselinou glukuronovou za vzniku glukuronidů. Ve studiích in vitro na pomalých a rychlých metabolizátorech CYP2D6 bylo ověřeno, že u pacientů se sníženou aktivitou CYP2D6 bylo dosaženo vyšších plazmatických koncentrací venlafaxinu. Tento jev však není zřejmě klinicky významný, protože hlavní metabolit O-demethylvenlafaxin je stejně účinný jako venlafaxin.
Eliminace
Nezměněný venlafaxin i jeho metabolity jsou vylučovány prakticky úplně močí (přibližně 87 % během 48 hodin), přičemž 5 % tvoří venlafaxin, 29 % nekonjugovaný O-demethylvenlafaxin, 26 % konjugovaný O-demethylvenlafaxin a 27 % představují ostatní metabolity. Renální clearance venlafaxinu je 0,074–0,079 l/hod/kg. Stolicí jsou vyloučena méně než 2 % venlafaxinu. Celková clearance venlafaxinu je 0,6–1,2 l/hod/kg, O-demethylvenlafaxinu pak 0,2–0,4 l/hod/kg. Biologický poločas eliminace venlafaxinu je 3–7 hodin, O-demethylvenlafaxinu 9–13 hodin.
Vliv věku, pohlaví nebo porušené funkce jater či ledvin na farmakokinetické vlastnosti venlafaxinu
Nebylo pozorováno ovlivnění farmakokinetických vlastností venlafaxinu věkem nebo pohlavím. U pacientů s jaterní cirhózou bylo pozorováno prodloužení biologického poločasu eliminace venlafaxinu přibližně o 30 % a O-demethylvenlafaxinu přibližně o 60 %. Celková clearance venlafaxinu byla snížena o přibližně 50 % ve srovnání se zdravými dobrovolníky. U pacientů s těžkou poruchou funkce jater je proto nutné upravit dávku venlafaxinu. Pacienti s poruchou funkce ledvin (CLcr 70–10 ml/min) měli prodloužený poločas eliminace venlafaxinu i O-demethylvenlafaxinu o 40–50 %. U dialyzovaných pacientů bylo ovlivnění kinetiky léčiva ještě výraznější (biologický poločas eliminace venlafaxinu byl prodloužen o více než 150 %). Přestože mezi jednotlivými pacienty existovala značná variabilita farmakokinetických vlastností venlafaxinu, jeho dávka by při poruše funkce ledvin měla být snížena (podrobnosti viz rubriku Dávkování). Venlafaxin prakticky nelze z organismu odstranit hemodialýzou.
Klinické zkušenosti
Depresivní porucha
Léčba akutní fáze depresivní epizody
Venlafaxin je nejčastěji používán k léčbě depresivní epizody. Jeho účinnost v terapii akutní fáze depresivní epizody byla prokázána v celé řadě randomizovaných, placebem kontrolovaných studií [2–9], stejně jako u pacientů s depresí doprovázenou výraznou úzkostí [10–12]. Ve srovnávacích studiích vykazoval venlafaxin minimálně stejnou účinnost jako klasická antidepresiva imipramin [13, 14], clomipramin [15, 6] či amitriptylin [17] a vyšší účinnost než trazodon [18, 16]. Stejně tak byl venlafaxin shledán stejně účinným nebo účinnějším než fluoxetin [19–27], sertralin [28] a paroxetin [29–31]. Malá skupina pacientů zařazených do studie prováděné během hospitalizace favorizovala mirtazapin na začátku léčby, avšak celkové výsledky terapie byly srovnatelné [32].
Depresivní fáze bipolární afektivní poruchy
Amsterdam [33] prokázal stejnou účinnost venlafaxinu u unipolární deprese i u depresivní fáze bipolární afektivní poruchy. U malé skupiny 17 pacientů s depresivní fází bipolární afektivní poruchy při dávkách venlafaxinu do 225 mg denně nebyly zaznamenány přesmyky do mánie ani indukce rychlého cyklování. K obdobným výsledků dospěli Vieta a spol. [34] při porovnání venlafaxinu s paroxetinem u pacientů užívajících stabilizátory nálady. Pouze pravděpodobnost přesmyku do mánie byla u venlafaxinu vyšší (13 % vs 3 %). V souladu s konsenzem expertních skupin [35] zůstává tedy venlafaxin léčivem druhé volby u tohoto druhu deprese.
Farmakorezistentní deprese
Za farmakorezistentní depresi se obvykle považuje taková epizoda, u které nedošlo k podstatnému zlepšení po adekvátní léčbě dvěma antidepresivy s různým mechanismem účinku. Existuje celá řada otevřených klinických studií, které poukazují na možnost použití venlafaxinu v této indikaci [36]. Poirer a Boyer [31] podávali po dobu 4 týdnů 122 pacientům s farmakorezistentní depresí v dvojitě slepém uspořádání 200–300 mg venlafaxinu denně, nebo 30–40 mg paroxetinu denně. Remise bylo dosaženo u 42 %, resp. 20 % léčených (p = 0,01). Zdá se tedy, že SNRI jsou léky volby u farmakorezistentní deprese. Je však třeba dodat, že většinou je v těchto případech nutné vystoupat s denními dávkami až na jejich horní hranici [37]
Terapeutická odpověď a remise
Donedávna bylo za zlatý standard účinnosti antidepresivní léčby považováno snížení skóre depresivní škály (nejčastěji 17položková Hamiltonova škála pro depresi – HAMD-17) o 50 %. Bylo však prokázáno, že z hlediska další prognózy je významnější dosažení plné remise (HAMD-17 skóre ≤ 7). Pacienti, kteří nedosáhnou plné remise, mají tendenci k častějším relapsům či recidivám, horší psychosociální a pracovní adaptaci [38].
Nástup antidepresivního účinku
Několikatýdenní latence nástupu antidepresivního účinku všech dostupných antidepresiv je jejich závažnou nevýhodou (zvýšené riziko sebevražd, nutnost hospitalizace). Většina farmakologických studií se přitom nezabývala prospektivně časovou dynamikou antidepresivního efektu [36]. Některé studie však naznačily, že venlafaxin by mohl mít časnější nástup účinku [39–41] stejně jako citalopram a mirtazapin [42]. Tento jev je však v současné době vykládán spíše jako artefakt způsobený mohutnějším celkovým účinkem venlafaxinu. Rychlá titrace dávek venlafaxinu nebo rutinní užívání jeho vysokých dávek však mohou přispět k vyššímu výskytu nežádoucích účinků, a tak je třeba tyto postupy vyhradit spíše pro farmakorezistentní pacienty [43].
Dlouhodobá účinnost
Otevřené studie opakovaně potvrdily účinnost venlafaxinu podávaného po dobu alespoň jednoho roku [35]. Dvě dvojitě slepé, placebem kontrolované studie posléze potvrdily účinnost léčby venlafaxinem jak v pokračovací 6měsíční terapii [44], tak v udržovací 12měsíční terapii [45].
Metaanalytické přístupy
Nejčastěji předepisovanými antidepresivy jsou v současnosti léčiva ze skupiny selektivních inhibitorů zpětného vychytávání serotoninu (SSRI) a právě s nimi byl venlafaxin porovnán z hlediska dosažení remise v celé řadě metaanalýz. Ty většinou došly k závěru, že venlafaxin je účinnější než fluoxetin a možná účinnější než celá skupina látek typu SSRI [46–50]. Výsledky těchto metaanalýz však byly kritizovány, protože do zpracování byly zařazeny pouze studie z databáze firmy Wyeth. Thase a spol. [51] nedávno zveřejnili výsledky zatím nejrozsáhlejší metaanalýzy, do které zařadili 45 studií i ze zdrojů jiných firem a z nezávislých zdrojů s celkovým počtem 9 490 pacientů léčených venlafaxinem a SSRI včetně citalopramu a escitalopramu. Zjištěné výsledky i nadále naznačují vyšší pravděpodobnost dosažení remise při léčbě venlafaxinem ve srovnání s SSRI, především s fluoxetinem, i když nedosahují statistické významnosti (opačný trend naznačují hodnoty týkající se escitalopramu). Trivedi a spol. [52] na základě retrospektivní analýzy početných skupin pacientů léčených venlafaxinem (n = 851) a SSRI (n = 748) zjistili při terapii SNRI vyšší pravděpodobnost návratu plné denní aktivity, vyšší počet asymptomatických dnů a lepší kvalitu života. Všechna tato data vedla některé skupiny odborníků k tomu, že tvrzení o vyšší účinnosti venlafaxinu zvláště u těžších depresí zabudovali do klinických vodítek [53, 54]. Ke stanovení definitivních závěrů však schází přímé, metodicky kvalitní porovnání jednotlivých léčiv. To by mohla přinést multicentrická, randomizovaná, dvojitě slepá, placebem kontrolovaná studie právě probíhající na 13 amerických univerzitách [55] porovnávající venlafaxin ER (v dávkách 75–300 mg denně) s fluoxetinem (v dávkách 20–60 mg denně), a to nejen v akutní fázi (10 týdnů), ale i ve fázi pokračovací (6 měsíců) a udržovací (1 rok) u početné skupiny 1 047 pacientů s rekurentní unipolární depresí.
Generalizovaná úzkostná porucha (GAD)
FDA schválila použití venlafaxinu k léčbě GAD na základě publikování výsledků 4 randomizovaných kontrolovaných studií [56–59]. Retardovaná léková forma venlafaxinu (venlafaxin ER), která umožňuje podávat toto léčivo pouze jednou denně, byla shledána účinnou při užívání dávek 75 mg, 150 mg i 225 mg denně po dobu 8 i 24 týdnů. Při léčbě akutních stavů GAD byla zaznamenána pozitivní odpověď u pacientů do 60 let věku v 67 % případů (placebo 44 %, p < 0,001) a u osob starších 60 let v 66 % případů (placebo 41 %, p < 0,01). Míra předčasného ukončení terapie byla nejmenší při podávání vyšších dávek venlafaxinu ER [60]. Po 8 týdnech léčby bylo dosaženo plné remise u 30–35 % pacientů léčených venlafaxinem ER (placebo 8–20 %), po 6 měsících terapie pak u 43–45 % (placebo 14–22 %). Přitom 61 % pacientů, kteří sice pozitivně zareagovali na léčbu, ale nedosáhli plné remise do 8 týdnů, se stalo asymptomatickými na konci 6měsíční terapie. Toto zjištění podtrhuje nutnost dlouhodobé léčby pacientů s GAD. V některých ukazatelích se venlafaxin ER ukázal být účinnější než buspiron [57]. Venlafaxin ER tedy patří do první linie farmakoterapie GAD.
Sociální fobie
V posledním roce bylo zveřejněno nejvíce nových údajů o léčebných účincích venlafaxinu u sociální fobie. Otevřené klinické studie již koncem 90. let naznačovaly, že venlafaxin bude účinný v léčbě této poruchy, avšak výsledky metodicky kvalitních studií byly publikovány až nedávno. Jedná se o čtyři 12týdenní randomizované, dvojitě slepé, placebem kontrolované studie (viz tab. 1) zveřejněné v letech 2004 a 2005, které zahrnují takřka 1 400 pacientů [61–64]. Venlafaxin ER byl podáván ve flexibilním dávkování 75–225 mg denně (v průměru kolem 200 mg denně). Jeho účinnost byla shledána významně vyšší než u placeba a srovnatelná s paroxetinem v dávkách 20–50 mg denně. Remise (celkové skóre Liebowitz Social Anxiety Scale ≤ 30) bylo dosaženo po 12 týdnech terapie u 20 % pacientů užívajících venlafaxin ER (placebo 7 %, p < 0,01). V 6měsíční studii [65], která zatím nebyla publikována, byl venlafaxin ER (jak fixní dávka 75 mg denně, tak flexibilní dávkování 150–225 mg denně) shledán u 386 pacientů účinnějším než placebo. Na základě těchto studií se venlafaxin ER bezpochyby zařadí mezi léky první linie v léčbě sociální fobie.
Další úzkostné poruchy
Panická úzkostná porucha
Venlafaxin byl shledán účinným v léčbě panické poruchy v jedné malé dvojitě slepé, placebem kontrolované studii [66]. Na konci loňského roku byly prezentovány výsledky rozsáhlé, randomizované, dvojitě slepé, placebem kontrolované studie porovnávající účinek venlafaxinu ER (fixní dávky 75 mg denně, nebo 225 mg denně) a paroxetinu (40 mg denně), které byly podávány po dobu 12 týdnů 624 pacientům s panickou úzkostnou poruchou [67]. Obě antidepresiva byla účinnější než placebo v řadě ukazatelů. Ve skupině pacientů užívajících venlafaxin ER ve fixní dávce 225 mg denně bylo na konci sledovaného období statisticky významně více asymptomatických pacientů ve srovnání s léčenými paroxetinem (p = 0,023). Tato zjištění si zaslouží další prověření i z hlediska dlouhodobějšího efektu.
Posttraumatická stresová porucha (PTSD)
Série kazuistik uprchlíků z Bosny léčených venlafaxinem naznačovaly, že by toto léčivo mohlo být inovací v terapii této bohužel stále častější duševní poruchy [68]. Davidson a spol. [69] prezentovali nedávno výsledky multicentrické, randomizované, dvojitě slepé, placebem kontrolované studie zahrnující 329 pacientů s PTSD léčených venlafaxinem v dávce 37,5–300 mg denně po dobu 24 týdnů. Léčba venlafaxinem vedla od 6. týdne ke statisticky významnému zlepšení ve srovnání s placebem v řadě parametrů včetně dosažení remise [69].
Obsedantně kompulzivní porucha (OCD)
Některé předběžné výsledky nasvědčují, že venlafaxin může být účinný v léčbě OCD [35]. Avšak v malé, dvojitě slepé, placebem kontrolované studii [70] nebyl celkový efekt významný. Stejně tak porovnání venlafaxinu s paroxetinem u 150 pacientů s OCD vyznělo spíše ve prospěch SSRI [71]. Vhodnost použití venlafaxinu v této indikaci dosud nebyla dostatečně prověřena a vyžádá si další kontrolované studie [72].
Algický syndrom
Neuropatické bolesti, např. diabetická neuropatie, jsou lépe ovlivnitelné jako non-nociceptivní bolesti tricyklickými antidepresivy (TCA) než opioidy nebo nesteroidními antiflogistiky. SSRI byla v této indikaci shledána jako méně účinná než TCA. Venlafaxin zvyšuje v experimentálních pracích práh pro vnímání bolesti, což by mohlo svědčit pro jeho analgetické účinky [73]. Venlafaxin ER byl použit ve dvojitě slepé, placebem kontrolované studii trvající 2 měsíce u 60 pacientů s migrénou v dávkách 75–150 mg denně [74]. Dávka 150 mg denně byla shledána významně účinnější než placebo v ovlivnění počtu migrenózních záchvatů (p = 0,006). Více než 80 % pacientů hodnotilo efekt léčby venlafaxinem jako dobrý nebo velmi dobrý. V jiné randomizované studii [75] byl venlafaxin shledán u 52 pacientů v profylaxi migrenózních záchvatů stejně účinný jako amitriptylin, avšak lépe snášený. Jde o první metodicky dobře provedené studie v této oblasti, které si vyžádají opakování. Další indikace
Venlafaxin ER byl použit v léčbě postmenopauzálních žen s návaly horka v dávce 75 mg denně podávané po dobu 12 týdnů [76]. Celkem 80 žen bylo randomizováno do skupin užívajících venlafaxin ER, nebo placebo. Závažnost návalů horka byla po léčbě mírně snížena a jejich vliv na běžný život byl pociťován jako statisticky významně menší (p < 0,01). 164 žen s předmenstruační dysforickou poruchou bylo po dobu 4 menstruačních cyklů léčeno v randomizované, placebem kontrolované studii venlafaxinem v dávkách 50–200 mg denně [77]. Po léčbě došlo ke statisticky významnému zlepšení nálady a denních funkcí, k ústupu bolestí i dalších fyzických symptomů u 60 % žen, které byly léčeny venlafaxinem, ve srovnání s 35 % žen, které užívaly placebo.
Zařazení do současné palety léčiv
Venlafaxin je antidepresivum, které inhibuje zpětné vychytávání serotoninu a noradrenalinu. V řadě metodicky dobře provedených studií byla prokázána jeho účinnost v léčbě různých druhů depresivní poruchy včetně farmakorezistentní formy. Při terapii deprese je minimálně stejně účinný jako TCA, jeho efekt se zdá být stejný nebo vyšší než u SSRI. Na druhou stranu je však třeba poznamenat, že pokud jsou venlafaxinem léčeni pacienti s depresivní fází bipolární afektivní poruchy, existuje vyšší riziko přesmyku do mánie, než je tomu při léčbě SSRI, např. paroxetinem [34]. Byla prokázána krátkodobá i dlouhodobá účinnost venlafaxinu u generalizované úzkostné poruchy a u sociální fobie. Další práce naznačují, že by toto SNRI mohlo být účinné i v dalších indikacích, např. u panické úzkostné poruchy, posttraumatické stresové poruchy nebo u algického syndromu. Venlafaxin je obvykle dobře snášen. Ve srovnání s TCA představuje výrazně bezpečnější způsob terapie. Ve srovnání s SSRI se na začátku léčby vyskytuje častěji nauzea. Při vyšším dávkování je u malé části pacientů přítomno riziko zvýšení krevního tlaku. Retardované lékové formy venlafaxinu (ER) jsou vzhledem ke snížení maximální denní dávky a podávání jednou denně lépe snášeny a pravděpodobnost zvýšení krevního tlaku je při jejich užívání nižší. Venlafaxin má nízký potenciál rizika vzniku lékových interakcí způsobených ovlivněním cytochromového systému P-450. Při terapii venlafaxinem je pro vzácnou možnost vzniku serotoninového syndromu třeba věnovat pozornost především jeho kombinaci s jinými léčivy se serotoninergním účinkem. Pozornost si zasluhují nová zjištění týkající se jeho toxicity při předávkování a z toho plynoucí zvýšená opatrnost u pacientů se suicidiálními tendencemi.
Indikace
Jednoznačně akceptovanými indikacemi venlafaxinu v současné době jsou: a) terapie deprese, včetně deprese doprovázené úzkostí, a prevence jejího relapsu nebo její recidivy (standardní i retardované lékové formy), b) terapie generalizované úzkostné poruchy (pouze retardované lékové formy), c) terapie sociální fobie (pouze retardované lékové formy).
Kontraindikace
Terapie venlafaxinem je kontraindikována u pacientů se známou přecitlivělostí na venlafaxin. Kontraindikováno je též současné podávání inhibitorů monoaminoxidázy (IMAO). Protože dosud nebyla stanovena bezpečnost ani účinnost podávání venlafaxinu pacientům mladším 18 let, je jeho použití u této věkové skupiny rovněž kontraindikováno.
Těhotenství a kojení
V experimentálních studiích u zvířat nevedlo podávání venlafaxinu v dávkách odpovídajících 10–12násobku (v mg/kg) dávek používaných v humánní medicíně ke vzniku malformací či jiných poškození plodů (v jedné studii bylo zjištěno mírné snížení porodní hmotnosti plodů). Dosud bylo dokumentováno celkem 56 těhotenství (podrobné údaje jsou dostupné o 50 z nich), při kterých byl plod vystaven působení venlafaxinu. Byl zaznamenán výskyt jedné tzv. velké malformace a šesti tzv. malých malformací [78]. Ve studii sledující 150 žen užívajících venlafaxin v prvním trimestru gravidity nebyl zjištěn výskyt tzv. velkých malformací [79]. Podle výrobce by venlafaxin neměl být podáván těhotným ženám. Venlafaxin i jeho účinný metabolit O-demethylvenlafaxin jsou vylučovány do mateřského mléka, v případě použití venlafaxinu u kojících žen je proto třeba doporučit přerušení kojení (podrobněji viz rubriku Farmakokinetické vlastnosti).
Nežádoucí účinky
Venlafaxin je obecně dobře snášené léčivo. Mnohé z jeho nežádoucích účinků se jeví jako závislé na dávce (nechutenství, nauzea, zvracení, snižování tělesné hmotnosti, závratě, ospalost, zvýšené pocení, hypertenze, třes a poruchy sexuálních funkcí). Některé z nich odeznívají v průběhu terapie (nauzea, zvracení, ospalost, závratě a zvýšené pocení) [80, 8]. K nejčastějším nežádoucím účinkům (frekvence výskytu u více než 10 % pacientů) pozorovaným v klinických studiích patřily nauzea, sucho v ústech, závratě, ospalost nebo naopak nespavost, poruchy sexuálních funkcí (především opožděná ejakulace), zvýšené pocení a poruchy spánku. Nauzea je typickým nežádoucím účinkem, jehož výskyt odeznívá v průběhu terapie. U pacientů s depresí léčených venlafaxinem ER v dávkách 75–225 mg denně byla její incidence v průběhu prvního týdne léčby 26% (u pacientů užívajících placebo 5%), v průběhu druhého týdne její výskyt klesl na 14 % a od třetího týdne byl téměř srovnatelný se skupinou užívající placebo [9]. V jiné studii u pacientů s generalizovanou úzkostnou poruchou užívajících 75–225 mg venlafaxinu ER denně byla nauzea zaznamenána u 47 % pacientů (v placebové skupině byl její výskyt 21%) v průběhu prvních 8 týdnů léčby, její incidence se však snížila na 10 % (v placebové skupině na 8 %) po 28 týdnech terapie [58]. Mezi méně časté nežádoucí účinky (frekvence výskytu u 1–10 % pacientů) se řadí nechutenství, zvracení, flatulence, zácpa, nebo naopak průjem, snižování tělesné hmotnosti, nervozita, agitovanost, hypertenze, astenie, třes, parestezie, poruchy sexuálních funkcí (snížení libida, u mužů impotence, u žen anorgasmie) a poruchy vidění (včetně poruch akomodace a zastřeného vidění). Hypertenze se jeví jako nežádoucí účinek závislý na dávce. V klinických studiích byla definována jako zvýšení dTK nad 90 mmHg, nebo zvýšení dTK o více než 10 mmHg oproti hodnotám naměřeným před zahájením léčby venlafaxinem. Zatímco při dávkách do 100 mg venlafaxinu denně byl výskyt hypertenze pozorován u 3 % pacientů, při dávkách mezi 200–300 mg to bylo 7 % pacientů a při dávkách nad 300 mg již 13 % pacientů. Metaanalýza kontrolovaných klinických studií uvádí zvýšení dTK u 4,8 % pacientů užívajících venlafaxin, u 4,7 % pacientů užívajících imipramin a u 2,1 % pacientů užívajících placebo [81]. U pacientů s depresí činilo průměrné zvýšení dTK 1,2 mmHg. V průběhu terapie venlafaxinem se doporučuje pravidelně sledovat hodnoty TK. Ke vzácným nežádoucím účinkům (frekvence výskytu u 0,1–1 % pacientů) venlafaxinu patří mánie nebo hypománie (výskyt může být vyšší u pacientů s těmito stavy v anamnéze), epileptické paroxysmy, svědění či vyrážka a poruchy močení (časté nucení na moč, retence moči, inkontinence moči). Velmi vzácným nežádoucím účinkem (frekvence výskytu u méně než 0,1 % pacientů) venlafaxinu je serotoninový syndrom, který se může rozvinout nejen při nevhodné kombinaci s jinými léčivy se serotoninergním účinkem, ale i při monoterapii venlafaxinem [82, 83]. Předávkování venlafaxinem může vést ke kardiovaskulárním nežádoucím účinkům (prodloužení intervalu QT, sinusová tachykardie), jejichž závažnost je však výrazně nižší než u TCA, a dále ke zintenzivnění některých nežádoucích účinků venlafaxinu, především agitovanosti, ospalosti, třesu či parestezií.
Řízení motorových vozidel a práce vyžadující zvýšenou pozornost
Ačkoli bylo na zdravých dobrovolnících prokázáno, že venlafaxin neovlivňuje významně pozornost ani schopnost řídit motorová vozidla [84], výrobce doporučuje, aby se pacienti užívající venlafaxin nejprve přesvědčili, že léčba neovlivňuje nepříznivě jejich psychomotorické či kognitivní funkce, a teprve poté se věnovali těmto činnostem.
Lékové interakce
Inhibitory monoaminoxidázy
Byly hlášeny případy vzniku serotoninového syndromu u pacientů, kteří užili venlafaxin současně s některým z inhibitorů MAO (isocarboxazid, phenelzin, selegilin, tranylcypromin) nebo v období 16 dnů po ukončení terapie inhibitorem MAO [85–88]. Podávání venlafaxinu současně s inhibitory MAO je proto kontraindikováno. U pacientů, kteří byli léčeni IMAO, je třeba dodržet odstup minimálně 14 dnů před zahájením terapie venlafaxinem. Výjimkou je moclobemid (reverzibilní inhibitor MAO-A, RIMA), jehož výrobce uvádí, že terapie jinými antidepresivy může být zahájena již v odstupu 24 hodin po ukončení podávání moclobemidu [89]. Také výrobce venlafaxinu připouští, že interval mezi ukončením podávání moclobemidu a zahájením terapie venlafaxinem může být kratší než 14 dnů, v žádném případě však nesmí být kratší než 7 dnů [90]. Terapii inhibitory MAO lze zahájit nejdříve za 7 dnů po ukončení podávání venlafaxinu. Výjimkou je opět moclobemid, jehož výrobce uvádí, že s jeho podáváním lze začít v odstupu 24 hodin po ukončení terapie jiným antidepresivem, dávka moclobemidu však nesmí překročit 300 mg denně a její zvýšení na maximální terapeutickou dávku je možné až za dobu odpovídající 4–5 biologickým poločasům eliminace jiného antidepresiva či jeho účinného metabolitu, tj. v případě venlafaxinu tedy přibližně za 3 dny.
Ostatní léčiva se serotoninergním účinkem
Vzhledem k mechanismu účinku venlafaxinu je třeba zvýšené opatrnosti při jeho podávání současně s jinými léčivy se serotoninergním účinkem, k nimž se vedle SSRI řadí též antimigrenika ze skupiny agonistů na serotoninových receptorech (sumatriptan, naratriptan, zolmitriptan, eletriptan), sibutramin, soli lithia či tramadol. Kombinace s těmito léčivy může zvyšovat riziko vzniku serotoninového syndromu. Popsány byly dvě kazuistiky výskytu serotoninového syndromu u pacientů užívajících 300 mg venlafaxinu denně dlouhodobě a 400 mg tramadolu denně po dobu několika týdnů [91, 92]. Popsán byl též vznik serotoninového syndromu při současném podávání venlafaxinu a solí lithia [93]. Na druhou stranu je třeba uvést, že při současném podávání venlafaxinu a solí lithia nebyla ovlivněna farmakokinetika venlafaxinu, O-demethylvenlafaxinu ani solí lithia [94].
Haloperidol
Po jednorázovém podání haloperidolu v dávce 2 mg čtyřiadvaceti zdravým dobrovolníkům, kteří užívali po dobu 7 dnů venlafaxin v dávce 150 mg denně, bylo zjištěno zvýšení plochy pod křivkou haloperidolu o 70 % a zvýšení jeho plazmatických hladin o 88 % [95]. Protože haloperidol může prodloužit interval QT a i venlafaxin (v případě předávkování) může vést k tomuto nežádoucímu účinku, je třeba mít tuto skutečnost na paměti v případě současného podávání těchto léčiv, které někteří autoři označují za nevhodné.
Cimetidin
Osmnácti zdravým dobrovolníkům byl po dobu 5 dnů podáván venlafaxin v dávce 150 mg denně a zároveň cimetidin v dávce 800 mg denně. Výsledkem bylo zvýšení plochy pod křivkou venlafaxinu o 62 % a jeho maximálních plazmatických hladin o 13 % [96]. Cimetidin částečně inhiboval účinek prvního průchodu játry venlafaxinu, ale neměl žádný vliv na rozsah jeho biotransformace na O-demethylvenlafaxin. Závažnější léková interakce při této kombinaci tedy není pravděpodobná s výjimkou pacientů s těžkou poruchou funkce jater.
Alkohol
Jednorázové podání ethanolu v dávce 0,5 mg/kg patnácti zdravým dobrovolníkům, kteří po dobu 7 dnů užívali venlafaxin v dávce 150 mg denně, nemělo vliv na farmakokinetické vlastnosti venlafaxinu ani psychomotorické funkce dobrovolníků [97]. Přesto výrobce požívání alkoholu v průběhu terapie venlafaxinem nedoporučuje.
Léčiva inhibující izoenzym CYP2D6
Venlafaxin se biotransformuje v játrech na cytochromu P-450, na izoenzymu CYP2D6 (podrobněji viz rubriku Farmakokinetické vlastnosti), na účinný metabolit O-demethylvenlafaxin. Léčiva inhibující CYP2D6 tedy mohou snižovat míru biotransformace venlafaxinu na O-demethylvenlafaxin, a v důsledku toho zvyšovat plazmatické hladiny venlafaxinu a snižovat plazmatické hladiny O-demethylvenlafaxinu. Zatím se však zdá, že farmakokinetické vlastnosti venlafaxinu u osob užívajících zároveň inhibitory CYP2D6 nejsou významně odlišné od jeho farmakokinetických vlastností u osob, které jsou pomalými metabolizátory izoenzymu CYP2D6, takže není třeba upravovat dávky.
Léčiva biotransformovaná na izoenzymech cytochromu P-450
Venlafaxin je pouze velmi slabým inhibitorem CYP2D6, což potvrdilo jeho srovnání s fluoxetinem, který je naopak jeho velmi silným inhibitorem. Pacientům užívajícím buď venlafaxin, nebo fluoxetin byl jednorázově podán dextromethorphan, který se biotransformuje v játrech na cytochromu P-450, na izoenzymu CYP2D6, na účinný metabolit dextrophan. Při následném hodnocení poměru dextromethorphanu a dextrophanu vyloučených močí byl vliv venlafaxinu na biotransformaci dextromethorphanu hodnocen jako zanedbatelný ve srovnání s fluoxetinem [98]. Clozapin se biotransformuje v játrech na cytochromu P-450, především na izoenzymu CYP1A2, méně pak na izoenzymu CYP2D6. Venlafaxin je slabým inhibitorem izoenzymu CYP2D6, sám je substrátem tohoto izoenzymu. Při současném podání si obě tato léčiva mohou kompetitivně inhibovat biotransformaci, výsledkem čehož je zvýšení jejich plazmatických hladin (v případě venlafaxinu ovšem též snížení plazmatických hladin jeho účinného metabolitu O-demethylvenlafaxinu). Při současné terapii clozapinem a venlafaxinem je nezbytná opatrnost a pečlivé sledování známek případné toxicity obou léčiv. Nutná může být též úprava dávky. Také risperidon je biotransformován v játrech na cytochromu P-450, na izoenzymu CYP2D6. Venlafaxin však jeho bio-transformaci na účinný metabolit 9-hydroxyrisperidon podle očekávání inhibuje jen velmi slabě. Po jednorázovém podání 1 mg risperidonu třiceti zdravým dobrovolníkům, kteří užívali po dobu 14 dnů venlafaxin v dávce 75–150 mg denně, bylo zjištěno zvýšení plochy pod křivkou risperidonu o 32 % [99]. K vý-znamnému ovlivnění farmakokinetických vlastností risperidonu ani jeho účinného metabolitu 9-hydroxyrisperidonu však nedošlo. Při současném podávání venlafaxinu a imipraminu došlo ke zvýšení plochy pod křivkou imipraminu o 27 %, zvýšení plochy pod křivkou jeho hlavního účinného metabolitu desipraminu o 40 % a ke zvýšení plochy pod křivkou jeho dalšího účinného metabolitu 2-hydroxydesipraminu o 150% (pokud byl venlafaxin podáván v dávce 37,5 mg 2x denně), nebo dokonce o 350 % (pokud byl venlafaxin podáván v dávce 75 mg 2x denně) [100]. Klinický význam zvýšení plochy pod křivkou 2-hydroxydesipraminu není znám. Venlafaxin in vitro není inhibitorem CYP3A4, což bylo potvrzeno in vivo, když bylo zjištěno, že neinhibuje biotransformaci několika léčiv, která jsou substráty CYP3A4, včetně alprazolamu [101], diazepamu [102] a terfenadinu [103]. Pouze v případě indinaviru bylo pozorováno snížení jeho plazmatických hladin o 36 % [104], když byl jednorázově podán v dávce 800 mg devíti zdravým dobrovolníkům, kteří užívali po dobu 7 dnů 150 mg venlafaxinu denně. Klinický význam tohoto jevu není znám.
Dávkování
Retardované lékové formy
Při terapii deprese je obvyklá počáteční dávka 75 mg 1x denně. Zatím nebyl jednoznačně potvrzen vztah mezi výší dávky a intenzitou antidepresivního účinku venlafaxinu, přesto však někteří pacienti dosahují lepší terapeutické odpovědi při podávání dávek vyšších. Vzhledem k tomu, že se antidepresivní účinek venlafaxinu rozvíjí v průběhu 14 dnů, není účelné přistoupit ke zvyšování dávky dříve než za 2 týdny od zahájení terapie. Po uplynutí této doby lze u pacientů s nedostatečnou terapeutickou odpovědí denní dávku postupně zvyšovat o 37,5–75 mg. Odstup mezi jednotlivými zvýšeními nesmí být kratší než 4 dny, protože ustáleného stavu venlafaxinu i O-demethylvenlafaxinu je dosaženo u většiny pacientů za 3 dny. Za optimální odstup mezi jednotlivými zvýšeními dávky je však považováno období 2 týdnů, případně i delší. Dávku lze obvykle zvyšovat na maximálně 225 mg 1x denně. V klinických studiích sice byly u pacientů s těžkou depresí použity i dávky vyšší, až 375 mg 1x denně, nebylo však dosud jednoznačně prokázáno, že by měly vyšší účinnost. Navíc jsou zkušenosti s jejich užíváním velmi omezené. Při terapii generalizované úzkostné poruchy nebo sociální fobie je počáteční dávka rovněž 75 mg 1x denně. Ani v případě těchto úzkostných poruch nebyl jednoznačně potvrzen vztah mezi výší dávky a intenzitou anxiolytického účinku venlafaxinu. I v těchto indikacích je však zřejmé, že někteří pacienti mohou dosáhnout lepší terapeutické odpovědi při podávání dávek vyšších. Anxiolytický účinek venlafaxinu nastupuje během 7 dnů, účinnost terapie je však vhodné zhodnotit až po 2 týdnech od jejího zahájení. U pacientů nedostatečně reagujících na počáteční dávku je možné její postupné zvyšování o 37,5–75 mg denně v odstupu ne kratším než 4 dny až na maximální dávku 225 mg 1x denně. U některých pacientů může být vhodné zahájit terapii ve všech třech indikacích dávkou 37,5 mg 1x denně, podávat ji po dobu 4–7 dnů a teprve poté ji zvýšit na obvyklou počáteční dávku 75 mg 1x denně. Tímto postupem lze docílit lepší tolerance léčby. U pacientů s těžší poruchou funkce jater je třeba denní dávky snížit o 50 %. U pacientů s těžší a těžkou poruchou funkce ledvin (CLcr 70–10 ml/min) je nutné denní dávky snížit o 25–50 %. U pacientů zařazených do dialyzačního programu je třeba denní dávky snížit o 50 % a v den dialýzy je podávat až po jejím ukončení. U pacientů starších 65 let s normální funkcí jater a ledvin není nutná úprava dávek. Denní dávka venlafaxinu v retardovaných lékových formách se užívá 1x denně přibližně ve stejnou dobu (obvykle ráno nebo večer) v průběhu jídla.
Standardní lékové formy
Standardní lékové formy jsou určeny pouze pro terapii deprese. Obvyklá počáteční dávka je 50 mg 3x denně. V případě nedostatečné terapeutické odpovědi ji lze v odstupu nejméně dvou týdnů od zahájení léčby maximalizovat. U pacientů s těžkou depresí lze v rámci hospitalizace terapii zahájit dávkou 50 mg 3x denně a posléze ji postupně zvyšovat o 50 mg denně až do nástupu terapeutického účinku. Maximální dávka je 400 mg denně ve 3 dílčích dávkách. Mezi jednotlivými zvýšeními denní dávky je třeba zachovávat odstup minimálně 4 dnů. Zároveň je třeba mít na zřeteli, že antidepresivní účinek se rozvíjí postupně v průběhu 14 dnů. Jednotlivé denní dávky venlafaxinu se užívají současně s jídlem. Pro pacienty s těžší poruchou funkce jater a těžší či těžkou poruchou funkce ledvin platí stejná omezení výše denní dávky jako u retardovaných lékových forem.
Trvání léčby
Ačkoli optimální délka terapie depresivní epizody dosud nebyla jednoznačně stanovena, za obvyklou je považována doba 4–6 měsíců. Po dosažení remise je třeba v léčbě pokračovat po dobu 4–5 měsíců k prevenci relapsu [105] a následně pak ještě po dobu několika dalších měsíců k prevenci recidivy [105]. V pokračovací i udržovací fázi terapie se podávají stejné dávky jako v období do dosažení remise. Také léčba generalizované úzkostné poruchy a sociální fobie je dlouhodobá a trvá řadu měsíců, nezřídka i několik let.
Ukončení terapie
Terapii venlafaxinem trvající déle než 6 týdnů nelze náhle ukončit. Denní dávky je třeba postupně snižovat o 37,5–75 mg (resp. o 50 mg) v průběhu minimálně 2 týdnů. Cílem tohoto postupu je zabránit rozvoji syndromu z vysazení terapie, který zahrnuje astenii, závratě, bolesti hlavy, nespavost, nervozitu a nauzeu [106–108].
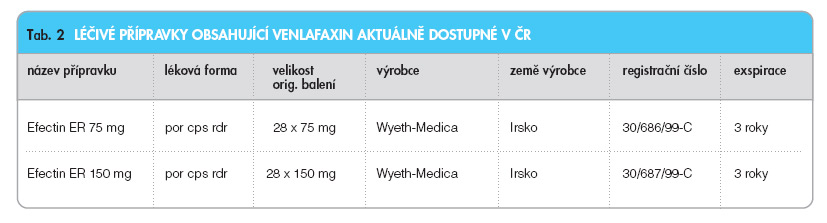
Balení
(viz tab. 2)
Seznam použité literatury
- [1] Ilett KF, Hackett LP, Dusci LJ, et al. Distribution and excretion of venlafaxine and O-desmethylvenlafaxine in human milk. Br J Clin Pharmacol 1998; 45: 459–462.
- [2] Cunningham LA: Once-daily venlafaxine extended release (XR) and venlafaxine immediate release (IR) in outpatients with major depression. Venlafaxine XR 208 Study Group. Ann Clin Psychiatry 1997; 9: 157–164.
- [3] Guelfi JD, White C, Hackett D, et al. Effectiveness of venlafaxine in patients hospitalized for major depression and melancholia. J Clin Psychiatry 1995; 56: 450–458.
- [4] Khan A, Fabre LF, Rudolph RL. Venlafaxine in depresse outpatients. Psychopharmacol Bull 1991; 27: 141–144.
- [5] Mendels J, Johnston R, Mattes J, Reisenberg R. Efficacy and safety of b.i.d. doses of venlafaxine in a dose-response study. Psychopharmacol Bull 1993; 29: 169–174.
- [6] Rudolph RL, Fabre LF, Feighner JP, Rickels K, Entsuah R, Derivan AT. A randomized, placebocontrolled, dose-response trial of venlafaxine hydrochloride in the treatment of major depression. J Clin Psychiatry 1998; 59: 116–122.
- [7] Schweizer E, Weise C, Clary C, Fox I, Rickels K. Placebo-controlled trial of venlafaxine for the treatment of major depression. J Clin Psychopharmacol 1991; 11: 233–236.
- [8] Shrivastava R, Cohn C, Crowder J, Davidson J, et al. Long-term safety and clinical acceptability of venlafaxine and imipramine in outpatients with major depression. J Clin Psychopharmacol 1994; 14: 322–329.
- [9] Thase M. Efficacy and tolerability of once-daily venlafaxine exteded release (XR) in outpatients with major depression. J Clin Psychiatry 1997; 58: 393–398.
- [10] Feighner JP, Entsuah A, McPherson MK. Efficacy of once-daily venlafaxine extended release (XR) for symptoms of anxiety in depressed outpatients. J Affect Disord 1998; 47: 55–62.
- [11] Khan A, Upton GV, Rudolph RL, et al. The use of venlafaxine in the treatment of major depression and major depression associated with anxiety: a dose-response study. J Clin Psychopharmacol 1998; 18: 19–25.
- [12] Rudolph RL, Entsuah R, Chitra R. A metaanalysis of the effects of venlafaxine on anxiety associated with depression. J Clin Psychopharmacol 1998; 18: 136–144.
- [13] Lecrubier Y, Bourin M, Moon CA, et al. Efficacy of venlafaxine in depressive illness in general practice. Acta Psychiatrica Scand 1997; 95: 485–493.
- [14] Schweizer E, Feighner J, Mandos LA, et al. Comparison of venlafaxine and imipramine in the acute treatment of major depression in outpatients. J Clin Psychiatry 1994; 55: 104–108.
- [15] Samuelian JC, Hackett D. A randomized, double-blind, parallel-group comparison of venlafaxine and clomipramine in out-patients with major depression. J Psychopharmacol 1998; 12: 273–278.
- [16] Smeraldi E, Rizzo F, Crespi G. Double-blind, randomized study of venlafaxine, clomipramine, and trazodone in geriatric patients with major depression. Primary Care Psychiatry 1998; 4: 189–195.
- [17] Benedictis E. Double-blind comparison of venlafaxine and amitriptyline in outpatients with major depression with or without melancholia. J Psychopharmacol 2000; 14: 61–66.
- [18] Cunningham LA, Borison RL, Carman JS, et al. A comparison of venlafaxine, trazodone and placebo in major depression. J Clin Psychopharmacol 1994; 14: 99–106.
- [19] Alves C, Cachola I, Brandao J. Efficacy and tolerability of venlafaxine and fluoxetine in out patients with major depression. Primary Care Psychiatry 1999; 5: 57–63.
- [20] Clerc GE, Ruimy G, Verdeau-Pailles J, et al. A double-blind comparison of venlafaxine and fluoxetine in patients hospitalized for major depression and melancholia. Int Clin Psychopharmacol 1994; 9: 139–143.
- [21] Costa e Silva J. Randomized, double blind comparison of venlafaxine and fluoxetine in outpatients with major depression. J Clin Psychiatry 1998; 59: 352–357.
- [22] De Nayer A, Geerts S, Ruelens L, et al. Venlafaxine compared with fluoxetine in outpatients with depression and concomitant anxiety. Int J Neuropsychopharmacol 2002; 5: 115–120.
- [23] Dierick M, Ravizza L, Realini R, Maritn A. A double-blind comparison of venlafaxine and fluoxetine for treatment of major depression in outpatients. Prog Neuropsycopharmacol Biol Psychiatry 1996; 20: 57–71.
- [24] Rudolph RL, Feiger AD. A double-blind, randomized, placebo-controlled trial of once-daily venlafaxine extended release (XR) and fluoxetine for the treatment of depression. J Affect Disord 1999; 56: 171–181.
- [25] Silverstone P, Ravindran A. Once-daily venlafaxine extended release (XR) compared with fluoxetine in outpatients with depression and anxiety. J Clin Psychiatry 1999; 60: 22–28.
- [26] Tylee A, Beaumont G, Bowden MW, et al. A double-blind, randomized, 12-week comparison study of the safety and efficacy of venlafaxine and fluoxetine in moderate to severe major depression in general practice. Primary Care Psychiatry 1997; 3: 51–58.
- [27] Tzanaki M, Guazzelli M, Nimatoudis I, et al. Increased remission rates with venlafaxine compared with fluoxetine in hospitalized patients with major depression and melancholia. Int Clin Psychopharmacol 2000; 15: 29–34.
- [28] Mehtonen OP, Sogaard J, Roponen P, Behnke K. Randomized, double-blind comparison of venlafaxine and sertraline in outpatients with major depressive disorder. J Clin Psychiatry 2000; 61: 95–100.
- [29] Ballus C, Quiros G, De Flores T, et al. The efficacy and tolerability of venlafaxine and paroxetine in outpatients with depressive disorder or dysthymia. Int Clin Psychopharmacol 2000; 15: 43–48.
- [30] McPartlin GM, Reynolds A, Anderson C, Casoy J. A comparison of once-daily venlafaxine XR and paroxetine in depressed outpatients treated in general practice. Primary Care Psychiatry 1998; 4: 127–132.
- [31] Poirer MF, Boyer P. Venlafaxine and paroxetine in treatment-resistant depression: Doubleblind, randomized comparison. Brit J Psychiatry 1999; 175: 12–16.
- [32] Guelfi JD, Ansseau M, Timmerman L, et al. Mirtazapine versus venlafaxine in hospitalized severely depressed patients with melancholic features. J Clin Psychopharmacol 2001; 21: 425–431.
- [33] Amsterdam J. Efficacy and safety of venlafaxine in the treatment of bipolar II major depressive episode. J Clin Psychopharmacol 1998; 18: 414–417.
- [34] Vieta E, Martinez-Aran A, Goikolea JM, et al. A randomized trial comparing paroxetine and venlafaxine in the treatment of bipolar depressed patients taking mood stabilizers. J Clin Psychiatry 2002; 63: 508–512.
- [35] Thase ME, Sloan DME. Venlafaxine. In Textbook of Psychopharmacology. Eds. AF Schatzberg, CB Nemeroff. Washington, London, APP. 2004: 349–360.
- [36] Gutierrez MA, Stimmel GL, Aiso JY. Venlafaxine: a 2003 update. Clin Ther 2003; 25: 2138-2154.
- [37] Fava M. New Approaches to treatment of refractory depression. J Clin Psychiatry 2000; 61 (Suppl 1): 26–32.
- [38] Nierenberg AA, Wright EC. Evolution of remission as the new standard in the treatment of depression. J Clin Psychiatry 1999; 60 (Suppl 22): 7–11.
- [39] Benkert O, Grunder G, Wetzel H, et al. A randomized, double-blind comparison of a rapidly excalating dose of venlafaxine and imipramine in inpatients with major depression and melancholia. J Psychiatry Res 1996; 30: 441–451.
- [40] Derivan A, Entsuah AR, Kikta D. Venlafaxine: measuring the onset of antidepressant action. Psychopharmacol Bull 1995; 31: 439–447.
- [41] Entsuah R, Derivan A, Kikta D. Early onset of antidepressant action of venlafaxine: pattern analysis in intent-to-treat patients. Clin Ther 1998; 20: 517–526.
- [42] Stahl SM, Nierenberg AA, Gorman JM. Evidence of early onset of antidepressant effect in randomized controlled trials. J Clin Psychiatry 2001; 62 (Suppl 4): 17–23.
- [43] Thase ME, Friedman ES, Howland RH. Venlafaxine and treatment-resistant depression. Depress Anxiety 2000; 12: 55–62.
- [44] Kunz NR, Entsuah AR, Lei D, et al. Venlafaxine extended release (XR) is superior to placebo in relapse prevention for patients with major depressive disorder. Presentation at the World Assembly for Mental Health. Vancouver, Canada: 2001.
- [45] Kunz NR, Entsuah AR, Lei D, et al. Venlafaxine to prevent recurrent MDD. World J Biol Psychiatry 2001; 2 (Suppl): 331S.
- [46] Einarson TR, Arikian SR, Casciano J, et al. Comparison of extended-release venlafaxine, selective serotonin reuptake inhibitors, and tricyclic antidepressants in the treatment of depression: a meta-analysis of randomized controlled trials. Clin Ther 1999; 21: 296–308.
- [47] Thase ME, Entsuah AR, Rudolph RL. Remission rates during treatment with venlafaxine or selective serotonin reuptake inhibitors. Br J Psychiatry 2001; 178: 234–241.
- [48] Smith D, Dempster C, Glanville J, et al. Efficacy and tolerability of venlafaxine compared with selective serotonin reuptake inhibitors and other antidepressants: a meta-analysis. Br J Psychiatry 2002; 180: 396–404.
- [49] Stahl SM, Entsuah R, Rudolph RL. Comparative efficacy between venlafaxine and SSRIs: a pooled analysis of patients with depression. ADHD Biol Psychiatry 2002; 52: 1166–1174.
- [50] Nemeroff CB, Willard L, Entsuah E, et al. Venlafaxine and SSRIs: pooled remission analysis. Poster, APA. 2003: San Francisco.
- [51] Thase ME, Entsuah R, Ahmed S, Sloan DM, Memeroff CB. Meta- and funnel plot analyses of studies comparing venlafaxine and SSRIs: The evidence revisited. Poster, ACNP. 2004: San Juan.
- [52] Trivedi MH, Wan GJ, Mallick R. Cost and effectiveness of venlafaxine estended-release and selective serotonin reuptake inhibitors in the acute phase of outpatient treatment for major depressive disorder. J Clin Psychopharmacol 2004; 24: 497–506.
- [53] Anderson IM, Nutt DJ, Deakin FW. Evidencebased guidelines for treating depressive disorders with antidepressants: a revision of the 1993 British Association for Psychopharmacology guidelines. J Psychopharmacology 2000; 14: 3–20.
- [54] Kennedy SH, Lam RW, Cohen NL, et al. Clinical guidelines for the treatment of depressive disorders. IV. Medications nad other biological treatments. Can J Psychiatry 2001; 46 (Suppl 1): 38S–58S.
- [55] Keller M, Kocsis JH, Kornstein SG, Rothschild A, et al. Comparing the efficacy of venlafaxine XR and fluoxetine for acute, continuation and maintenance therapy in recurrent unipolar major depression. Poster, ACNP. 2004: San Juan.
- [56] Allgulander C, Hackett D, Salinas E. Venlafaxine extended release (ER) in the treatment of generalised anxiety disorder: twenty-four-week placebo-controlled dose ranging study. Br J Psychiatry 2001; 179: 15–22.
- [57] Davidson JR, DuPont RL, Hedges D, et al. Efficacy, safety, and tolerability of venlafaxine extended release and buspirone in outpatients with generalised anxiety disorder. J Clin Psychiatry 1999; 60: 528–535.
- [58] Gelenberg AJ, Lydiard RB, Rudolph RL, et al. Efficacy of venlafaxine exteded-release capsules in nondepressed outpatients with generalized anxiety disorder: a 6-month randomized controlled trial. JAMA 2000; 283: 3082–3088.
- [59] Rickels K, Pollack MH, Sheehan DV, et al. Efficacy of extended-release venlafaxine in nondepressed outpatients with generalized anxiety disorder. Am J Psychiatry 2000; 157: 968–974.
- [60] Katz IR, Reynolds CF III, Alexopoulos GS, Hackett D. Venlafaxine ER as a treatment for generalized anxiety disorder in older adults: Pooled analysis of five randomized placebo-controlled clinical trials. J Am Geriatr Soc 2002; 50: 18–25.
- [61] Allgulander C, Mangano R, Zhang J, et al. Efficacy of Venlafaxine ER in patients with social anxiety disorder: a double blind, placebo-controlled, parallel-group comparison with paroxetine. Hum Psychopharmacology 2004; 19: 387–396.
- [62] Liebowitz MR, Gelenberg AJ, Mujack D. Venlafaxine Extended Release vs placebo and Paroxetine in social anxiety disorder. Arch Gen Psychiatry 2005; 62: 190–198.
- [63] Liebowitz MR, Mangano RM, Bradwejn J, Asnis G. A randomized controlled trial of Venlafaxine extended release in generalized social anxiety disorder. J Clin Psychiatry 2005; 66: 238–247.
- [64] Rickels K, Mangano R, Khan A. A double-blind, placebo-controlled study of a flexible dose of Venlafaxine ER in adult outpatients with gene ralized social anxiety disorder. J Clin Psychopharmacology 2004; 24: 488–496.
- [65] Stein MB, Hackett D, Mangano R, Pollack MH. Long-term treatment of generalized social anxiety disorder with venlafaxine XR. Poster, ECNP. 2003: Praha.
- [66] Pollack MH, Worthington JJ III, Otto MW, et al. Venlafaxine for panic disorder: results from a double-blind, placebo-controlled study. Psychopharmacol Bull 1996; 32: 667–670.
- [67] Pollack MH, Whitaker T, Mangano R, Tzanis E. A comparison of venlafaxine XR and paroxetine in the treatment of outpatients with panic disorders. Poster, ACNP. San Juan 2004.
- [68] Smajkic A, Weine S, Duric-Bijedic Z, et al. Sertraline, paroxetine and venlafaxine in refugee posttraumatic stress disorder with depression symptoms. Med Arh 2001; 55 (Suppl 1): 35–38.
- [69] Davidson J, Baldwin D, Stein DJ, et al. Treatment of posttraumatic stress disorder with venlafaxine XR: a 6-month randomized, controlled trial. Poster, ACNP. San Juan 2004.
- [70] Yaryura-Tobias JA, Neziroglu FA. Venlafaxine in obsessive-compulsive disorder. Arch Gen Psychiatry 1996; 53: 653–654.
- [71] Denys D, van Megen HJ, van der Wee, Westenberg HG. A double-blind switch study of paroxetine and venlafaxine in obssesivecompulsive disorder. J Clin Psychiatry 2004; 65: 37–43.
- [72] Phelps NJ, Cates ME. The role of venlafaxine in the treatment of obsessive-compulsive disorder. Ann Pharmacother 2005; 39: 136–140.
- [73] Enggaard TP, Klitgaard NA, Gram LF, et al. Specific effect of venlafaxine on single and repetitive experimental painful stimuli in humans. Clin Pharmacol Ther 2001; 69: 245–251.
- [74] Ozyalcin SN, Talu GK, Kiziltan E, et al. The efficacy and safety of venlafaxine in the prophylaxis of migraine. Headache 2005; 45: 144–152.
- [75] Bulut S, Berilgen MS, Baran A, et al. Venlafaxine versus amitriptyline in the prophylactic treatment of migraine: randomized, doubleblind, crossover study. Clin Neurol Neurosurg 2004; 107: 44–48.
- [76] Evans ML, Pritts E, Vittinghoff E, et al. Obstet Gynecol 2005; 105: 161–166.
- [77] Freeman EW, Rickels K, Yonkers KA, et al. Venlafaxine in the treatment of premenstrual dysphoric disorder. Obstet Gynecol 2001; 98: 737–744.
- [78] Okotore B, et al. Pregnancy outcome following gestational exposure to venlafaxine: a multicentre prospective controlled study. Teratology 1999; 59: 439.
- [79] Einarson A, et al. Pregnancy outcome following gestational exposure to venlafaxine: A multicenter prospective controlled study. Am J Psychiatry 2001; 158: 1728–1730.
- [80] Montgomery SA. Venlafaxine: a new dimension in antidepressant pharmacotherapy. J Clin Psychiatry 1993; 54 (3): 119–126.
- [81] Thase ME. Effects of venlafaxine on blood pressure: a meta-analysis of original data from 3744 depressed Patients. J Clin Psychiatry 1998; 59: 502–508.
- [82] Perry NK. Venlafaxine-induced serotonin syndrome with relapse following amitriptyline. Postgrad Med J 2000; 76: 254–256.
- [83] Kolecki P, Miller M. Isolated venlafaxine-induced serotonin syndrome. J Toxicol Clin Toxicol 1996; 558.
- [84] O´Hanlon JF, Robbe HWJ, Vermeeren A, et al. Venlafaxine´s effects on healthy volunteers´ driving, psychomotor, and vigilance performance during 15-day fixed and incremental dosing regiments. J Clin Psychopharmacol 1998; 18: 212–221.
- [85] Brubacher JR, Hoffman RS, Lurin MJ. Serotonin syndrome from venlafaxine-tranylcypro mine interaction. Vet Hum Toxicol 1996; 38 (5): 358–361.
- [86] Diamond S, Pepper BJ, Diamond ML, et al. Serotonin syndrome induced by transitioning from phenelzine to venlafaxine: four patient reports. Neurology 1998; 51 (274): 274–276.
- [87] Weiner LA, Smythe M, Cisek J. Serotonin syndrome secondary to phenelzine-venlafaxine interaction. Pharmacotherapy 1998; 18 (2): 399–403.
- [88] Kolecki P. Venlafaxine induced serotonin syndrome occurring after abstinence from phenelzine for more than two weeks. J Toxicol Clin Toxicol 1997; 35 (2): 211–212.
- [89] Souhrn údajů o přípravku: Aurorix (moclobemid), Roche, 2004 (AISLP 2005/1).
- [90] Souhrn údajů o přípravku: Efectin ER (venlafaxin), Wyeth-Lederle, 2004 (AISLP 2005/1).
- [91] Houlihan DJ. Serotonin syndrome resulting from coadministration of tramadol, venlafaxine, and mirtazapine. Ann Pharmacother 2004; 38: 411–413.
- [92] Lam YWF. Serotonin syndrome with venlafaxine, mirtazapine, tramadol. Psychopharmacology (Update) 2004; 15: 2–3.
- [93] Mekler G, Woggon B. A case of serotonin syndrome caused by venlafaxine and lithium. Pharmacopsychiatry 1997; 30: 272–273.
- [94] Troy SM, et al. Pharmacokinetic interaction between multiple-dose venlafaxine and singledose lithium. J Clin Pharmacol 1996; 36: 175–181.
- [95] Product Information: Effexor® (venlafaxin hydrochlorid), Wyeth-Ayerst, 2003 (PDR, 2004).
- [96] Troy SM, et al. The influence of cimetidine on the disposition kinetics of the antidepressant venlafaxine. J Clin Pharmacol 1998; 38: 467–474.
- [97] Troy SM, et al. Pharmacokinetic and pharmacodynamic evaluation of the potential drug interaction between venlafaxine and ethanol. J Clin Pharmacol 1997; 37: 1073–1081.
- [98] Amchin JD, et al. Effect of venlafaxine versus fluoxetine on the metabolism of dextromethorphan, a CYP2D6 marker 150th Annual Meeting of the American Psychiatric Association, San Diego, May, 1997.
- [99] Amchin JD, et al. Effect of venlafaxine on the pharmacokinetics of risperidone. J Clin Pharmacol 1999; 39: 297–309.
- [100] Alberts LJ, et al. Effect on venlafaxine on imipramine metabolism. Psychiatry Res 2000; 20: 235–243.
- [101] Amchin JD, et al. Effect of venlafaxine on the pharmacokinetics of alprazolam. Psychopharmacol Bull 1998; 34: 211–219.
- [102] Troy SM, at al. Pharmacokinetic and pharmacodynamic evaluation of the potential drug interaction between venlafaxine and diazepam. J Clin Pharmacol 1995; 35: 410–419.
- [103] Amchin J, et al. Venlafaxine´s lack of CYP3A4 inhibition assessed by terfenadine metabolism. Clin Pharmacol Ther 1997; 61: 179 (abstrakt).
- [104] Levin GM, et al. Venlafaxine and indinavir: results of a pharmacokinetic interaction study. Intersci Conf Antimicrob Agents Chemother 1999; 39: 25 (abstrakt).
- [105] American Psychiatry Association. Practice guideline for the treatment of patients with major depressive disorder. Am J Psychiatry 2000; 157 (Suppl. 4): 1–45.
- [106] Boyd IW. Venlafaxine withdrawal reactions. Med J Aust 1998 Jul 20; 169: 91–92.
- [107] Dallal A, Chouinard G. Withdrawal and rebound symptoms associated with abrupt discontinuation of venlafaxine
- [108] Ricci M, Amore M, Papalini A. Venlafaxine withdrawal syndrome. Eur Neuropsychopharmacol 1998; 8 (Suppl. 2): 196–197.