Acidum ibandronicum - léčba postmenopauzální osteoporózy
Farmakologické vlastnosti ibandronatu umožnily klinický vývoj nových aplikačních forem. Ibandronat v perorální formě (150 mg jednou za měsíc) i v intravenózní formě (3 mg jednou za 3 měsíce) má přinejmenším obdobnou účinnost jako dosud užívané aminobisfosfonáty (snížení rizika zlomenin obratlů o 62 %) a vynikající bezpečnostní profil, zejména pro gastrointestinální trakt. Méně časté užívání tablety a podobně také i.v. podání může zlepšit adherenci pacientek k léčbě postmenopauzální osteoporózy.
Farmakologická skupina
Antiresorpční léčivo k terapii postmenopauzální osteoporózy.
Chemické a fyzikální vlastnosti
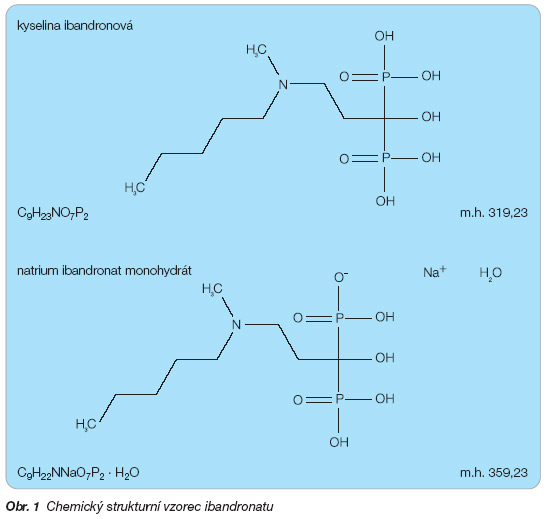
Kyselina ibandronová je chemicky 3-(N-methyl-N-pentyl)amino-1-hydroxypropan-1,1-bisfosfonová kyselina (obr. 1).
V léčivém přípravku je obsažena ve formě monohydrátu sodné soli.
Sumární vzorec:
kyselina ibandronová:
C9H23NO7P2
natrium ibandronat monohydrát:
C9H22NNaO7P2 . H2O
Molekulová hmotnost:
kyselina ibandronová: 319,23
natrium ibandronat monohydrát: 359,23
Přibližně 1,125 mg monohydrátu natrium ibandronatu odpovídá 1 mg volné kyseliny ibandronové.
Monohydrát natrium ibandronatu je bílý nebo téměř bílý krystalický prášek snadno rozpustný ve vodě a prakticky nerozpustný v organických rozpouštědlech.
Mechanismus účinku, farmakodynamika
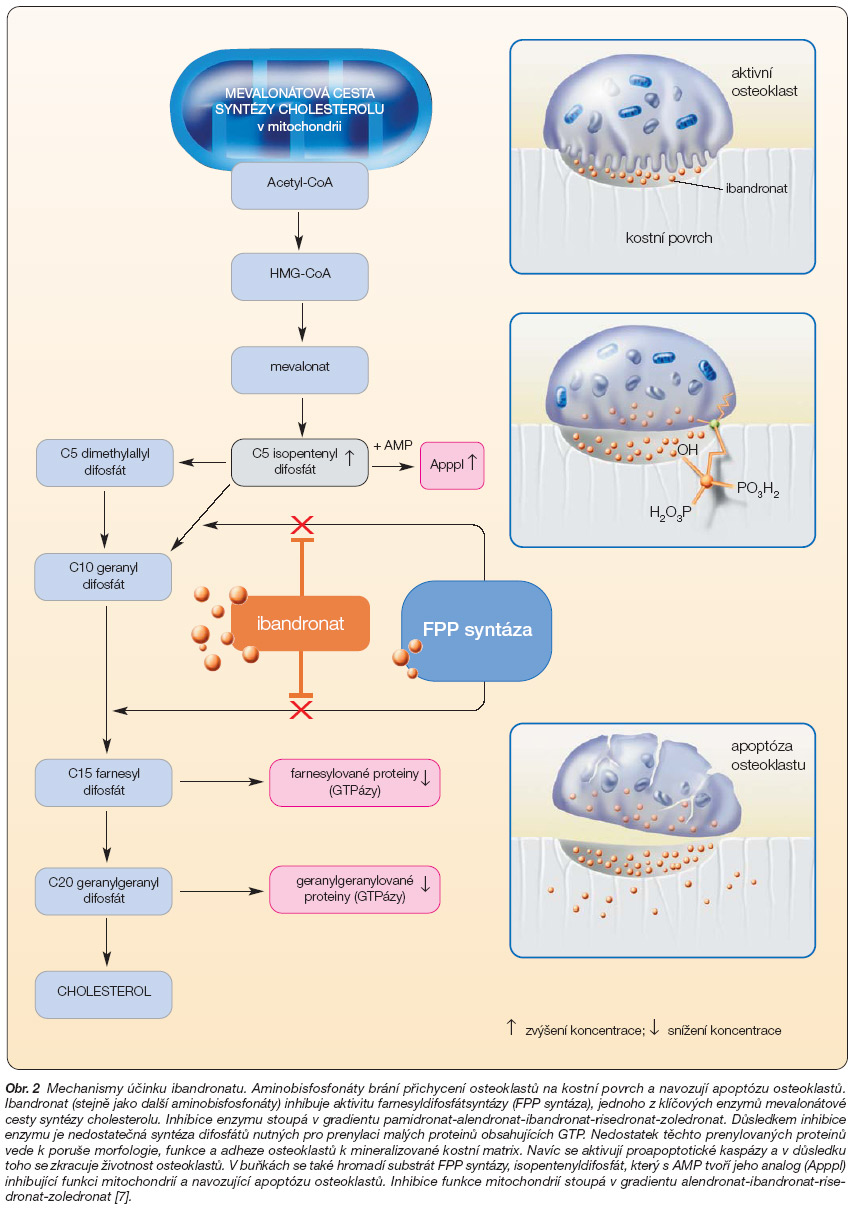
Farmakodynamickým účinkem všech aminobisfosfonátů a tedy také kyseliny ibandronové je inhibice kostní resorpce. Aminobisfosfonáty inhibují přichycení osteo-klastů na kostní povrch, acidifikaci a sekreci hydroláz a navozují apoptózu osteoklastů [1] (obr. 2).
Na rozdíl od některých jiných bisfosfonátů ibandronat neinhibuje diferenciaci hematopoetických prekurzorů na osteoklasty. Protože se útlumem osteo-resorpce intervaly mezi aktivací daného úseku kosti prodlužují, kost zde setrvává delší dobu v klidovém období a může déle pokračovat její sekundární mineralizace. Kost se proto stává tvrdší.
Zpomalená resorpce kosti současně brání zhoršování mikroarchitektury kosti. Opakovaně to bylo prokázáno histologickým a histomorfometrickým vyšetřením vzorků kosti získaných biopsií kosti u nemocných léčených alendronatem, risedronatem i ibandronatem [2]. Histologická analýza biopsií kosti u postmenopauzálních pacientek, jimž byl podáván ibandronat perorálně v dávce 2,5 mg jednou denně a intermitentně intravenózní dávky až do 1 mg vždy jednou za 3 měsíce, prokázala po dvou a třech letech léčby normální kvalitu kostí a žádné známky poruchy mineralizace kostí [3]. Po intravenózní injekci ibandronatu poklesla koncentrace C-telopeptidu kolagenu typu I v séru (CTX) během 3–7 dnů od zahájení léčby a ke snížení hladin osteokalcinu došlo během 3 měsíců. Po dvou letech léčby injekčním přípravkem (3 mg) bylo rovněž pozorováno očekávané snížení kostního obratu („bone turnover"), kost měla normální kvalitu a nebyly zjištěny poruchy mineralizace. Po zastavení léčby se koncentrace markerů kostní remodelace zvyšuje k hodnotám před zahájením léčby postmenopauzální osteoporózy.
Ibandronat je podobně jako jiné bisfosfonáty syntetickým analogem pyrofosfátu rezistentním vůči hydrolýze endogenními pyrofosfatázami. Účinek a mechanismy působení bisfosfonátů na kost závisí na postranních řetězcích molekuly. Díky své struktuře se bisfosfonáty vážou na kost ve vzestupném gradientu vazby clodronat-ibandronat-etidronat-pamidronat-zoledronat-risedronat-alendronat [4]. To je jeden z důvodů, proč po vysazení léčby různými bisfosfonáty přetrvává jejich účinek na kost různě dlouho [5].
Kostní resorpci snižuje kyselina ibandronová i další aminobisfosfonáty inhibicí aktivity farnesyldifosfátsyntázy, jednoho z klíčových enzymů mevalonátové metabolické cesty syntézy cholesterolu [6]. Inhibice enzymu stoupá v gradientu pamidronat-alendronat-ibandronat-risedronat-zole-dronat.
Poměrně specifického účinku na osteo-klasty dosahují aminobisfosfonáty díky svým vysokým koncentracím na povrchu kosti. Aminobisfosfonáty však inhibují také osteoblasty. Při koncentracích, kterých je v klinických situacích dosahováno na povrchu kosti, to platí pro alendronat výrazně více než pro risedronat [8]. Podle histomorfometrického vyšetření kosti i podle biochemických markerů kostní remodelace byla novotvorba kosti po 2 letech léčby alendronatem u žen s postmenopauzální OP desetkrát nižší než ve zdravé kosti [9], při užívání jiných bisfosfonátů zůstává v průměru v rozmezí hodnot před menopauzou [10, 11]. Dosud však není známo, zda dlouhodobý útlum kostní remodelace při léčbě ibandronatem má za následek poruchy kvality kosti (např. kumulaci mikro- trhlin v kosti a zhoršení elasticity kosti, zjišťované po několika letech léčby 70 mg alendronatu týdně) [12, 13].
Vyšší dávky a zejména intravenózní podání bisfosfonátů však mohou navodit změny metabolismu i v jiných tkáních. Clodronat, ibandronat a zoledronat navozují apoptózu buněk karcinomu prsu [14]. Vysoké dávky zoledronatu (nikoli však ibandronatu) mohou navodit tubulární degeneraci ledvin [15]. Časté příznaky akutní fáze po podání 40–70 mg alendronatu perorálně nebo po parenterálním podání pamidronatu, ibandronatu nebo zoledronatu se vysvětlují jejich internalizací v monocytech periferní krve a hromaděním intermediárního produktu mevalonátové cesty (isopentenyldifosfátu). Ten se pak váže na specifické g,d-T-buňky a stimuluje produkci interleukinu-6, TNF-a a interferonu g. To je důvod, proč asi desetina pacientů po prvním parenterálním podání aminobisfosfonátu uvádí horečku, bolesti kostí a svalů, pocení a jiné příznaky reakce akutní fáze. Vazbu isopentenyldifosfátu na specifické T-buňky navozují ve stoupajícím gradientu pamidronat-iban-dronat-alendronat-zoledronat [16]. Vysvětluje se tím známá klinická zkušenost, že aminobisfosfonáty navozují po prvním podání reakce akutní fáze častěji po i.v. podání než při užívání tablet.
Účinnost při udržení kostní hmoty v experimentálních modelech ovariektomie byla prokázána nejenom při denním, ale i při intermitentním podávání ibandronatu u potkanů, psů a opic [21, 22]. Dlouhodobé podávání v těchto modelech vedlo k tvorbě nové kostní hmoty se zachovanou normální kvalitou a udrželo nebo zvýšilo mechanickou pevnost dokonce v dávkách rozmezí toxicity. Podávání kyseliny ibandronové navodilo biochemické změny vypovídající o dávkově závislé inhibici kostní resorpce včetně suprese močových biochemických markerů degradace kostního kolagenu (jako jsou deoxypyridinolin a příčně vázané C- a N-telopeptidy kolagenu typu I (CTX a NTX). Zhoršení mineralizace kosti nebylo u rostoucích potkanů prokázáno ani při podávání ibandronatu v dávce 5000krát vyšší, než je dávka nezbytná pro léčbu osteoporózy.
Farmakokinetické vlastnosti
Farmakokinetika kyseliny ibandronové je u mužů i žen obdobná. Věk nebyl prokázán jako nezávislý faktor žádného ze sledovaných farmakokinetických parametrů. Základní farmakokinetické parametry viz tab. 1.
Absorpce
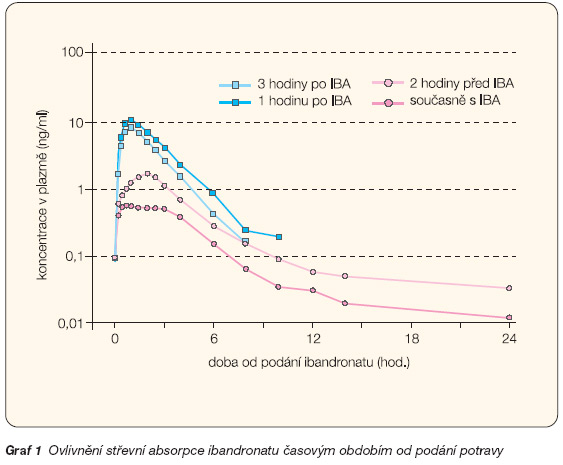
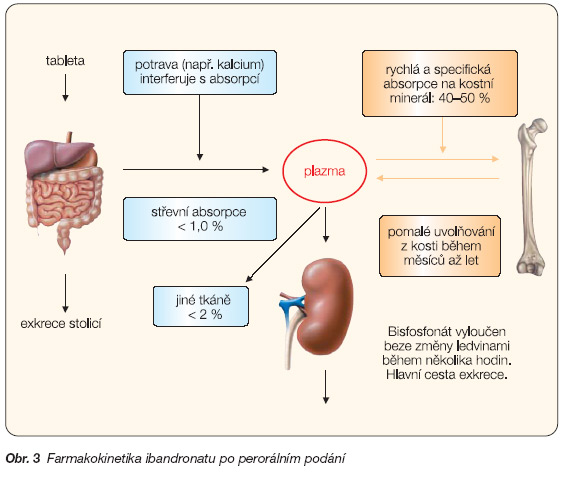
Podobně jako u jiných aminobisfosfonátů je absorpce kyseliny ibandronové v horní části gastrointestinálního traktu po perorálním podání rychlá a plazmatické koncentrace se do perorální dávky 50 mg zvyšují v závislosti na dávce. Maximální pozorované plazmatické koncentrace byly dosaženy během 0,5 až 2 hodin (průměrně za 1 hodinu) ve stavu nalačno (graf 1). Za 3 až 8 hodin po podání klesá plazmatická koncentrace ibandronatu o 90 %. Stupeň absorpce je porušen, je-li přípravek podán s jídlem nebo nápojem (jiným než čistá voda). Biologická dostupnost je při podání léku se standardní snídaní snížena zhruba o 90 % ve srovnání s biologickou dostupností pozorovanou u lačných osob. Strava přijatá po více než hodině od podání tablety už absorpci ibandronatu neovlivňuje. V případě požití jídla nebo nápoje dříve než za 60 minut po podání ibandronatu jsou sníženy jak biologická dostupnost, tak přírůstky kostní denzity (BMD – bone mineral density). Po intravenózním podání 0,5–6 mg kyseliny ibandronové se koncentrace této látky v plazmě zvyšuje úměrně k dávce.
Distribuce
Během 2 hodin po podání ibandronatu se do kostí distribuuje 40–50 % absorbovaného množství (obr. 3). Poločas eliminace ibandronatu z kostí je kolem 1 roku [17]. Primární farmakologické účinky ibandronatu na kost proto nejsou v přímém vztahu k aktuálním plazmatickým koncentracím léku. Méně než 2 % ibandronatu se dostávají do jiných tkání (m.j. do periferních monocytů), zbytek se vylučuje močí. Při léčbě ibandronatem v doporučených dávkách nebylo zjištěno poškození buněk tubulů ledvin jako např. po opakovaném podávání velkých dávek pamidronatu.
Metabolismus
Neexistuje žádný důkaz systémového metabolismu ibandronatu u zvířat a lidí.
Eliminace
Nevstřebaný ibandronat je vyloučen v nezměněném stavu stolicí. Poločas eliminace ibandronatu z plazmy je podle farmakokinetických studií 10–60 hodin [18]. Časně dosažené plazmatické koncentrace se však rychle snižují a dosahují 10 % vrcholových hodnot během 3 až 8 hodin po intravenózním, resp. perorálním podání. Během jednoho měsíce se plazma od podaného ibandronatu zcela očistí. Renální clearance odpovídá za 50–60 % celkové clearance. Rozdíl mezi celkovou a renální clearance odráží vychytávání přípravku kostí.
Pokud není ibandronat zachycen v orgánech, vyloučí se ledvinami úměrně clearance kreatininu [18]. Clearance ibandronatu u pacientů se zhoršenými funkcemi ledvin je tedy nižší než u zdravých osob. Pacienti s těžkou renální insuficiencí (clearance kreatininu nižší než 30 ml/ min.), kteří denně dostávali 10 mg kyseliny ibandronové v perorální formě po dobu 21 dnů, měli 2–3krát vyšší plazmatické koncentrace než osoby s normální funkcí ledvin a celková clearance kyseliny ibandronové činila 44 ml/min. Po intravenózním podání dávky 0,5 mg kyseliny ibandronové se u osob s těžkou renální insuficiencí snížila celková, renální a nerenální clearance o 67 %, 77 %, resp. 50 %, nebyl však pozorován pokles snášenlivosti spojený se zvýšenou expozicí. U pacientů v konečné fázi onemocnění ledvin jsou k dispozici pouze omezené údaje, proto by kyselina ibandronová neměla být v těchto případech podávána.
Játra nemají významnou úlohu v clearance kyseliny ibandronové, která není metabolizována, ale je vylučována ledvinami a absorbována v kostech. U pacientů s jaterní insuficiencí není tedy úprava dávky nutná.
Bisfosfonáty jsou z kostního povrchu internalizovány do osteoklastů a po jejich apoptóze jsou při vyplňování resorbovaných kostních kavit novou kostní hmotou zabudovány do kosti. Pokud je tento úsek kosti v dalších měsících nebo letech znovu resorbován, uplatní se uvolněný bisfosfonát opět inhibicí právě funkčních osteoklastů, a to ve stupni, který odpovídá typu (biologické účinnosti) a množství uvolněného bisfosfonátu.
Např. farmakokinetické modely umožnily odhadnout, že po 10 letech podávání 10mg tablety alendronatu denně se v kosti nahromadí 75 mg léčiva [19]. Pokud se po 10 letech léčba ukončí, může se při remodelaci uvolňovat kolem 6 mg alendronatu denně, což je ekvivalentní čtvrtině doporučované denní dávky 2,5 mg alendronatu.
Rozdíly mezi aminobisfosfonáty v jejich vazbě na kostní povrch a útlumu funkce kostních buněk umožňují různé algoritmy léčby primární a sekundární osteoporózy. Dostatečná vazba na kost, vysoká účinnost a vynikající snášenlivost léčiva umožňují podávat ibandronat perorálně jednou měsíčně. To neplatí o některých jiných aminobisfosfonátech.
Při léčbě ibandronatem musí být zajištěn doporučený denní příjem vápníku (1000 mg) a vitaminu D (800 IU), aby se předešlo sekundární hyperparatyreóze [20].
Klinické zkušenosti
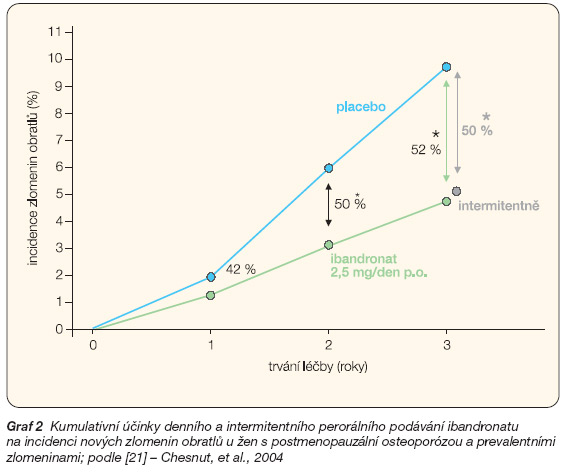
Základem pro hodnocení účinnosti kyseliny ibandronové při léčbě postmenopauzální osteoporózy byla randomizovaná multicentrická dvojitě zaslepená studie BONE [21], která zahrnula 2946 žen (průměrný věk 69 let, rozmezí 55–80 let) s postmenopauzální osteoporózou (vstupní hodnota BMD: T-skóre v bederní páteři pod -2,5 SD) a již prodělanými zlomeninami. Primárně hodnoceným cílem studie BONE byl počet pacientů s novými morfometrickými vertebrálními frakturami po 3 letech léčby. U žen, které dostávaly 2,5 mg ibandronatu denně, bylo riziko nové zlomeniny 4,7%, zatímco u kontrolní skupiny bylo 9,6%. Ibandronat po korekci na statisticky významné interakce snižoval riziko morfometrické zlomeniny obratlů o 62 % (p = 0,0001), více než jiné aminobisfosfonáty (graf 2). Výška postavy pacientek léčených ibandronatem se snížila jen o 3,9 mm, statisticky významně méně než u pacientek kontrolní skupiny (o 5,6 mm) (p < 0,001). Riziko klinické zlomeniny obratle bylo sníženo o 49 % (p = 0,012), riziko nevertebrálních fraktur u pacientek s BMD krčku femoru pod -3 SD bylo sníženo o 69 % (p = 0,013) (graf 2). Po 3 letech se zvýšila BMD bederní páteře a proximálního femoru o 6,5 %, resp. 3,4 %, v kontrolní skupině o 1,3 %, resp. 0,7 % (vždy p < 0,0001). Zvýšení BMD v obou místech bylo průkazné od šestého měsíce léčby. Biochemický marker osteoresorpce (CTX v moči) byl u léčené skupiny snížen o 65,3 % a u kontrolní skupiny o 9,3 % (p < 0,0001).
Druhá skupina žen ve studii BONE dostávala ibandronat intermitentně, dvanáctkrát po sobě 20 mg obden, následovala pauza a opakování po 3 měsících. Po 3 letech bylo riziko nové morfometrické zlomeniny obratle 4,9%, tedy o 50 % nižší (p = 0,0006) než u kontrolní skupiny (9,6 %) (p = 0,0005). Riziko nové klinické zlomeniny obratle bylo nižší o 48 % (p = 0,014) a riziko nevertebrálních zlomenin o 37 % (p = 0,22). Riziko zlomenin při intermitentním podávání nebylo statisticky významně rozdílné oproti riziku u žen léčených denní dávkou ibandronatu. U léčených žen se BMD bederní páteře a v proximálním femuru zvýšila o 5,7 % a 2,9 % (proti kontrolám vždy p < 0,0001). Snížení biochemických markerů bylo obdobné jako při denním podávání ibandronatu.
Ve studii BONE tedy stejná kumulativní dávka (225–240 mg každé 3 měsíce), ať již podaná v denním nebo intermitentním režimu, navodila obdobné zlepšení BMD v bederní páteři a v proximálním femoru, obdobné změny biochemických ukazatelů kostní remodelace a obdobné snížení rizika zlomenin. Poprvé bylo snížení rizika zlomenin prokázáno při podávání aminobisfosfonátu v intervalu delším než 2 měsíce. Z tohoto zjištění se odvíjela koncepce podávat ibandronat v tabletové formě v časových intervalech delších než týdenních.
Na studii BONE proto navazovalo hledání nejvhodnější dávky ibandronatu pro podávání 1x měsíčně. Analýza změn koncentrace C-telopeptidu kolagenu typu I v séru a v moči během 3 měsíců podávání ibandronatu (50 mg, 100 mg a 150 mg jednou za měsíc), nebo placeba ženám s postmenopauzální osteoporózou ukázala závislost účinku na dávce ibandronatu [22].
Na tento výsledek logicky navázala studie MOBILE. Jednalo se o randomizovanou dvojitě zaslepenou a multicentrickou studii u 1609 žen s postmenopauzální osteoporózou [23]. Studie měla 5 ramen (2,5 mg denně, jednou měsíčně tableta 100 mg, jednou měsíčně tableta 50 mg ve dvou po sobě následujících dnech, jednou měsíčně tableta 150 mg, nebo placebo). Všechny pacientky dostávaly denně 500 mg vápníku a 400 IU vitaminu D. Primárním cílem studie bylo zjistit, zda dávkování jednou měsíčně nemá nižší účinek na BMD bederní páteře než denní podávání ibandronatu (hodnocení noninferiority), popřípadě zda některá z dávek podávaných měsíčně nemá lepší efekt než denní dávka 2,5 mg. Byl tedy sledován procentuální nárůst BMD v bederní páteři (obratle L2–L4) v porovnání s výchozím stavem. Sekundárně byly sledovány nárůsty BMD v oblasti kyčle.
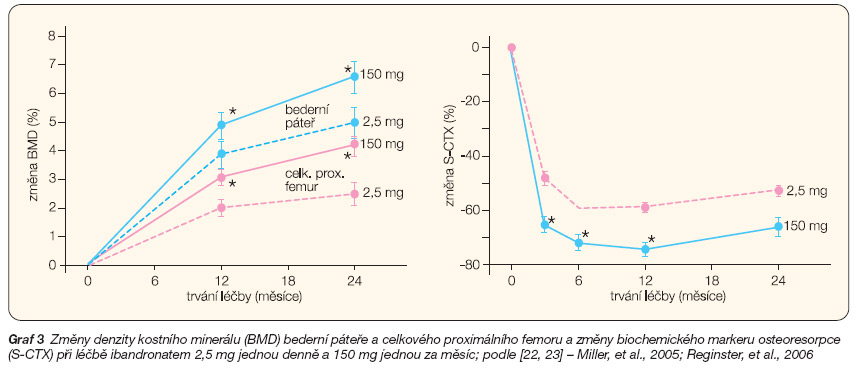
Po roce nenavodil žádný z režimů měsíčního dávkování menší zvýšení BMD než denní podávání léku. Při podávání 150 mg ibandronatu jednou měsíčně se BMD páteře, proximálního femoru a v trochanteru zvýšila více než při denním režimu (4,9 % oproti 3,9 %; p < 0,001) (graf 3). Změny BMD v krčku femoru při měsíčním podávání 150 mg ibandronatu nebyly menší než v denním režimu (oblast kyčle 3,1 % vs 2,0 %, krček stehenní kosti 2,2 % vs 1,7 %, trochanter 4,6 % vs 3,2 %). Pokud se posuzovaly současně změny BMD bederní páteře a BMD celého proximálního femoru, odpovídalo na léčbu po jednom roce 83,9 % (p < 0,001) pacientek užívajících 150 mg ibandronatu jednou měsíčně a 65,7 % pacientek užívajících 2,5 mg ibandronatu jednou denně. Koncentrace CTX v séru se snížily o 67 % pro 100 mg a o 76 % pro 150 mg ibandronatu, tedy zcela srovnatelně s efektem denního dávkování (pokles o 67 %). Pokud změna BMD během prvního roku léčby predikuje snížení rizika zlomenin, lze předpokládat, že měsíční podávání těchto dávek bude mít po 3 letech obdobný efekt na snížení rizika zlomenin jako denní podávání 2,5 mg ibandronatu, které snížilo riziko nové morfometrické zlomeniny obratle o 62 % a klinické zlomeniny obratle o 49 %. Snášenlivost léčby ibandronatem podávaným jednou měsíčně byla srovnatelná s podáváním v denním režimu, kost si zachovala během léčby normální kvalitu.
Po dvou letech [24] byl nezávisle na režimu podávání zjištěn významný vzestup BMD bederní páteře ve všech ramenech studie (5,0 %, 5,3 %, 5,6 % a 6,6 % pro denní podávání i pro podávání jednou za měsíc 50 mg + 50 mg, 100 mg a 150 mg). Všechny režimy podávání jednou za měsíc byly nejméně stejně účinné jako podávání léku jednou denně (graf 3). Režim 150 mg jednou měsíčně byl průkazně účinnější (p < 0,001), ať už se jednalo o vzestup BMD v celkovém proximálním femoru, krčku femoru nebo trochanteru. Vzestup BMD byl v páteři i v celkovém proximálním femoru zjištěn nezávisle na režimu podávání u 70,5–93,5 % léčených žen.
Klinicky významné snížení koncentrací CTX v séru bylo pozorováno ve všech časových bodech studie, tedy v měsících 3, 6, 12 a 24. Po dvou letech léčby byl medián relativní změny CTX ve srovnání se vstupní hodnotou 68 % ve skupině s dávkou 150 mg jednou měsíčně a 62 % ve skupině s dávkou 2,5 mg jednou denně. Po dvou letech léčby odpovídalo na léčbu 78,7 % (p = 0,002) pacientek užívajících ibandronat 150 mg jednou měsíčně a 65,6 % pacientek užívajících ibandronat 2,5 mg jednou denně.
Po dvou letech léčby odpovídalo na léčbu zvýšením BMD ve skupině léčené ibandronatem 150 mg jednou měsíčně 93,5 % (p = 0,004) pacientek a ve skupině léčené ibandronatem 2,5 mg jednou denně 86,4 % pacientek. BMD celého proximálního femoru se po dvou letech léčby zvýšila na vstupní nebo vyšší hodnotu u 93,4 % (p < 0,001) pacientek užívajících ibandronat 150 mg jednou měsíčně a u 78,4 % pacientek užívajících ibandronat 2,5 mg jednou denně. Při použití přísnějšího kritéria, kterým je kombinace BMD bederní páteře a BMD celého proximálního femoru, odpovídalo na léčbu po dvou letech léčby 87,1 % (p < 0,001) pacientek užívajících ibandronat 150 mg jednou měsíčně a 70,5 % pacientek užívajících ibandronat 2,5 mg jednou denně. Dvouletou léčbu ukončilo 80–83 % žen. Také to svědčí o dobré snášenlivosti léku.
Na základě výsledků studie Mobile lze očekávat, že ibandronat podávaný v dávce 150 mg 1x měsíčně bude přinejmenším stejně účinný v prevenci zlomenin jako při podávání v dávce 2,5 mg jednou denně.
Studie DIVA [25] byla randomizovaná dvojitě zaslepená noninferiorní studie prováděná u žen ve věkovém rozmezí 55–80 let (5 a více let po menopauze), s denzitometricky prokázanou osteoporózou. Do studie bylo zařazeno 1395 pacientek, které užívaly 2 mg ibandronatu i.v. 1x za 2 měsíce, 3 mg ibandronatu i.v. 1x za 3 měsíce nebo 2,5 mg p.o. 1x denně. Cílem studie bylo zhodnotit noninferioritu i.v. ibandronatu vzhledem k p.o. dennímu podávání. Primárně hodnoceným cílem studie byla procentuální změna BMD bederní páteře (obratle L2–L4) a v proximálním femoru po 1 roce a po 2 letech v porovnání s výchozím stavem. Byl prokázán nárůst BMD u všech tří dávkovacích režimů: po 2 letech byl nárůst BMD bederní páteře 6,4 % u 2 mg i.v. 1x za 2 měsíce, 6,3 % u 3 mg i.v. 1x za 3 měsíce a 4,8 % u 2,5 mg p.o. 1x denně. Nárůst BMD byl výraznější (p < 0,001) u pacientek léčených intravenózně aplikovaným ibandronatem než při denním perorálním podání. Lze tedy očekávat, že účinek i.v. ibandronatu na snížení rizika fraktur bude vyšší než u denní p.o. formy. Snášenlivost a bezpečnost i.v. podávaného ibandronatu byla srovnatelná s podáváním v denním režimu, kost novotvořená během léčby byla normální kvality.
Zařazení do současné palety léčiv
Osteoporóza je systémové metabolické onemocnění skeletu charakterizované poruchou mechanické odolnosti kosti a v důsledku toho zvýšeným rizikem zlomenin. Mechanická odolnost kosti je podmíněna množstvím a kvalitou kostního minerálu a organické matrix, mikroarchitekturou a makroarchitekturou kosti a dalšími aspekty kvality kostní hmoty [26]. Smyslem léčby tohoto onemocnění je zlepšit a nebo alespoň udržet množství a kvalitu kostní hmoty, zabránit zlomeninám a zachovat nebo zlepšit kvalitu života pacientů.
K léčení osteoporózy jsou určeny jednak léky osteoanabolické (stimulují aktivitu osteoblastů), jednak léky antiresorpční (snižují aktivitu osteoklastů). Činnost osteo-klastů a osteoblastů je sice těsně spřažena, ale při užívání antiresorpčních léků je útlum činnosti osteoblastů opožděn za útlumem osteoresorpce asi o půl roku. To zpravidla postačuje, aby se kostní osteoresorpční kavity, erodované dříve osteoklasty, vyplnily novou kostní hmotou. Tento efekt vyplnění remodelačního prostoru se u dříve neléčených osob uplatňuje při užívání všech antiresorpčních přípravků (pokud neeliminují osteoblastickou aktivitu) a v prvním roce léčby proto zpravidla přibývá nové kostní hmoty. Poté se ustavuje nová rovnováha mezi odbouráváním a novotvorbou kosti a objem kosti se obvykle nemění. Pokračující účinná antiresorpční léčba kalcitoninem, raloxifenem i bisfosfonáty tuto rovnováhu dokáže udržet a zachovává se proto mikroarchitektura kosti, kostní trámečky se neztenčují a neerodují. Čím více užívaný lék tlumí osteoresorpci, tím větší podíl kostních povrchů zůstává v klidové fázi, tím delší je období sekundární mineralizace a tím více stoupá obsah minerálu (BMD). Největší nárůst BMD proto nastává po úplném zablokování osteoresorpce, např. protilátkou proti ligandu pro povrchový protein osteoklastů, který zodpovídá za tvorbu a aktivitu osteoklastů.
Tato protilátka je již v klinickém zkoušení a podobně jako kalcitonin nebo raloxifen zřejmě neinhibuje činnost osteoblastů. Kalcitonin po navázání na své receptory vyřazuje z činnosti až na několik hodin pouze osteoklasty (v závislosti na dávce), ale pokud jeho koncentrace v krvi klesne, osteoklasty rychle získávají plnou aktivitu. Raloxifen se váže na receptor pro estradiol na osteoblastech, snižuje zde produkci cytokinů a zvyšuje produkci osteoprotegerinu a tímto fyziologickým mechanismem upravuje remodelaci kosti k průměru jejích hodnot u žen před menopauzou. Raloxifen však nadměrně netlumí aktivitu osteoblastů a podobně jako kalcitonin umožňuje průběžné nahrazování staré a málo elastické hmoty novou a plně funkční tkání. Při dlouhodobé léčbě raloxifenem se navíc významně snižuje riziko nádorového onemocnění prsu a to příznivě ovlivňuje farmakoekonomickou rozvahu a také dlouhodobou adherenci k léčbě.
Zařazení ibandronatu do palety léčiv pro osteoporózu vyplývá jednak z již uvedených rozdílů mezi mechanismem účinku jednotlivých léků, jednak z důkazů účinnosti jednotlivých léků dokumentované velkými klinickými studiemi nebo metaanalýzami studií. Z těchto studií také vyplynula potřeba stratifikace léčby [27], při níž se v prvé řadě zohledňuje stupeň úbytku kostní hmoty [28], věk nemocných [29, 30], přítomnost prevalentní zlomeniny [31, 32] a vliv léčby na kvalitu kosti [11]. V těchto ohledech ibandronat prokázal vyšší účinnost na nárůst BMD ve srovnání s denní nebo týdenní formou alendronatu nebo risedronatu. Kyselina ibandronová při podávání 2,5 mg denně prokázala největší snížení relativního rizika nové vertebrální fraktury ze všech aminobisfosfonátů používaných v léčbě osteoporózy – o 62 % v porovnání s placebem. Jako jediný bisfosfonát prokázala kyselina ibandronová redukci rizika vertebrálních fraktur u méně častého než týdenního podávání, což umožnilo prodloužit dávkovací interval na dobu delší než 1 týden. Při intermitentním parenterálním podávání ibandronatu (2 mg i.v. jednou za tři měsíce) bylo prokázáno cyklické obnovování remodelace kosti [33, 34].
Osteoporóza je chronickým onemocněním, které vyžaduje dlouhodobou léčbu. Třetím hlediskem při zvažování místa ibandronatu mezi ostatními léčivy v terapii osteoporózy je proto ochota nemocných užívat lék předepsaným způsobem po mnoho let. Stejně jako u jiných chronických onemocnění je i pro účinnou léčbu osteoporózy rozhodujícím faktorem adherence pacientek – tedy jak compliance (jak je lék užíván), tak perzistence k léčbě (doba od zahájení léčby do jejího ukončení). Pacientky, které lék neužívají doporučeným způsobem nebo ho berou nepravidelně, nedosahují dostatečné redukce kostního obratu. Např. ve studii IMPACT s risedronatem [35] dosáhlo pouze 20 % pacientek se špatnou compliance snížení kostního obratu o více než 50 % vs více než 60 % pacientek s dobrou compliance. Při horší compliance je pomalejší nárůst BMD a je vyšší riziko osteoporotické zlomeniny včetně rizika hospitalizace [36].
Uplatňuje se přitom i způsob užívání léku a případné příznivé účinky léku na tkáně jiné než kost. Dlouhodobou compliance, která je při OP závažným klinickým problémem [37], samozřejmě zlepšuje individuální posouzení celkové bezpečnosti léčby a reálnosti mnohaletého podávání zvoleného léku. Podávání ibandronatu jednou měsíčně splňuje rovněž požadavky na vysokou adherenci k léčbě postmenopauzální osteoporózy. Je prokázáno, že prodloužení dávkovacího intervalu se pozitivně odrazí na ochotě pacientů setrvat na terapii dlouhodobě. Zároveň vzrůstá kvalita užívání léku, což se příznivě projeví na dosažených terapeutických výsledcích [38]. V 6měsíční prospektivní randomizované zkřížené studii u 342 pacientek s postmenopauzální osteoporózou (studie BALTO) [39] preferovalo 71,4 % pacientek terapii ibandronatem jednou měsíčně a jen 28,6 % pacientek preferovalo alendronat jednou týdně. Preference ibandronatu jednou měsíčně byla statisticky významná (p < 0,0001). Nejčastějším důvodem preference ibandronatu jednou měsíčně byla snadnost užívání léku při dlouhodobé terapii.
Podávání ibandronatu i.v. maximálně splňuje požadavky na vysokou adherenci k léčbě postmenopauzální osteoporózy. Zůstává-li u současných týdenních forem po 1 roce na terapii asi 45 % pacientů, bude se toto číslo u i.v. formy aplikované lékařem blížit 100 %.
Ibandronat je vítaným rozšířením palety antiresorpčních léčiv, které usnadní rozhodování lékaře o nejvhodnějším způsobu terapie pro jednotlivé pacientky. Od této látky, která dovoluje prodloužit dávkovací interval až na 1 měsíc při léčbě tabletou 150 mg a nebo 3 měsíce při parenterálním podáním, lze očekávat další zlepšení adherence k léčbě a tedy také lepší využití vynaložených finančních prostředků věnovaných na léčbu. Údaje o účinku léčby na riziko zlomenin proximálního femoru chybí, protože ve studii BONE byly pacientky ve věku průměrně 69 let, kdy ještě riziko zlomenin není výrazněji zvýšené a kdy ani žádný jiný bisfosfonát riziko těchto zlomenin průkazně nesnižuje. Podle očekávání však byl ve studii BONE u pacientek s prevalentní zlomeninou a velmi nízkou BMD prokázán efekt léčby na riziko nevertebrálních zlomenin. Další studie by měly ukázat, zda měsíční pauzy mezi užíváním tablety 150 mg, resp. tříměsíční pauzy mezi injekcemi umožňují, aby se v kosti uplatnila fyziologická remodelace a reparace mikropoškození kosti, a jak dlouho je s ohledem na kvalitu kosti vhodné lék podávat. Nový lék vyžaduje lačnění po dobu jedné hodiny po požití tablety, zatímco u alendronatu a risedronatu postačuje 30 minut. Na druhé straně tuto proceduru podstupuje pacientka jen jednou za měsíc místo jednou týdně. Zřejmě i proto v porovnání s týdenní formou vyplývá z publikovaných průzkumů preference užívání léku jednou měsíčně. Podávání ibandronatu i.v. maximálně splňuje požadavky na bezpečnost a na vysokou adherenci k léčbě postmenopauzální osteoporózy a může se stát významným způsobem využití prostředků na léčbu pacientů s osteoporózou.
Moderním přístupem k diagnostice osteoporózy je hodnocení nikoli jen BMD, ale individuálního absolutního rizika zlomenin. Podobně se také stratifikuje léčba podle stupně závažnosti (pokročilosti) osteoporózy u dané pacientky. I přes vyšší cenu je ibandronat vzhledem ke své účinnosti, dávkování a bezpečnosti potřebný zejména pro ženy velmi ohrožené zlomeninami. Více než 40% absolutní riziko prodělat během dalších 10 let zlomeninu, která svou závažností odpovídá zlomenině kyčle, mají podle zahraničních doporučených postupů všechny ženy starší 65 let, pokud už prodělaly zlomeninu obratle a mají BMD v páteři nebo v kyčli nižší než T-skóre -2, a dále ženy, které sice zlomeninu obratle ještě neprodělaly, ale ve věku nad 75 let mají T-skóre nižší než -3 (nebo ve věku nad 65 let mají T-skóre nižší než -2,5 a současně ještě jeden závažný faktor rizika zlomenin).
Indikace
Ibandronat je určen pro prevenci a léčbu postmenopauzální osteoporózy, ke snížení rizika zlomenin obratlů. Před zahájením léčby ibandronatem musí být upravena hypokalcémie. Další klinicky významnou indikací je léčba hyperkalcémie navozené nádorem s výskytem nebo bez výskytu metastáz.
Kontraindikace
Podání je kontraindikováno při hypokalcémii a při přecitlivělosti na ibandronat nebo pomocné látky obsažené v přípravku. Ibandronat se pro nedostatečné klinické zkušenosti nemá podávat pacientkám s clearance kreatininu pod 0,5 ml/s, dětem a těhotným a kojícím ženám.
Nežádoucí účinky
Ibandronat měl v různých dávkách a různých režimech podávání v randomizovaných studiích srovnatelnou tolerovanost a obdobný profil bezpečnosti jako placebo, a to i u pacientek starších 70 let a u pacientek s anamnézou onemocnění horního úseku GIT a nebo léčených nesteroidními antirevmatiky [21, 22]. Platí to zejména pro příznaky dráždění sliznice horního úseku zažívacího traktu při různých režimech podávání. Tyto příznaky byly dříve zejména při denním podávání alendronatu příčinou předčasného ukončení léčby. Při podávání ibandronatu jednou měsíčně byly častěji než v kontrolní skupině hlášeny artralgie (5,3–6,6 % vs 3,5 %), závratě (1,2–2,3 % vs 1 %) a příznaky chřipkového typu v akutní fázi nebo symptomy reakce akutní fáze (bolest svalů, kloubů a kostí, horečka, pocit chladu, únava, nevolnost, ztráta chuti k jídlu) (1,3–2,3 % vs 0,5 %). Posléze uvedené příznaky byly zpravidla hlášeny po užití první tablety nebo po první injekci a upravily se při symptomatické léčbě. Pacientky s anamnézou dysfagií, ezofagitidy a jícnových nebo žaludečních vředů mají velmi důsledně dodržovat pokyny k užívání tablet. Hladina vápníku v séru může klesnout na hypokalcemické koncentrace, může vzniknout také hypomagnezémie. Hypokalcémie bývá častější u nemocných léčených aminoglykosidy. Velmi zřídka nastává reakce z přecitlivělosti na ibandronat.
Lékové interakce
Vazba ibandronatu na plazmatické bílkoviny je při terapeutických koncentracích přibližně 85%, látka není metabolizována (neovlivňuje metabolismus cytochromu P-450) a její vylučování nezávisí na iontových transportních systémech ledvin. Nezjistily se proto významné farmakokinetické interakce ibandronatu s jinými léčivy.
Přípravky s vápníkem, antacida a některé perorální léčivé přípravky obsahující polyvalentní kationty (jako jsou hliník, hořčík, železo), které interferují s absorpcí ibandronatu, nemají být užívány alespoň 6 hodin před požitím a 1 hodinu po požití ibandronatu.
Dávkování
U žen s postmenopauzální osteoporózou se podává jedna tableta 150 mg jednou za měsíc ve stejný kalendářní den, tabletu je třeba spolknout nalačno a zapít nejméně 200 ml obyčejné vody (ne minerálkou, čajem, ani kávou), a to alespoň hodinu před jídlem, pitím nápojů a užitím jiných perorálních léků. Hodinu po požití tablety by pacientka neměla ulehnout, aby se předešlo regurgitaci a iritaci sliznice jícnu. Pacientky by neměly užít dvě tablety v průběhu jednoho týdne. Tableta 2,5 mg se podává denně za dodržení podobných opatření. Přísně i.v. podání 3 mg ibandronatu je doporučeno jednou za 3 měsíce. U nemocných s mírnou až středně těžkou poruchou funkce ledvin, kdy clearance kreatininu je 0,5 ml/s nebo více, není nutné upravovat dávkování.
Balení
Viz tab. 2.
Seznam použité literatury
- [1] Dunford JE, Thompson K, Coxon FP, et al. Structure-activity relationships for inhibition of farnesyl diphosphate synthase in vitro and inhibition of bone resorption in vivo by nitrogen-containing bisphosphonates. J Pharmacol Exp Ther 2001; 296: 235–242.
- [2] Borah B, Dufresne TE, Chmielewski PA, et al. Risedronate preserves bone architecture in postmenopausal women with osteoporosis as measured by three-dimensional microcomputed tomography. Bone 2004; 34: 736–746.
- [3] Recker RR, Weinstein RS, Chesnut CH III, et al. Histomorphometric evaluation of daily and intermittent oral ibandronate in women with postmenopausal osteoporosis: results from the BONE study. Osteoporos Int 2004; 15: 231–237.
- [4] Leu CT, Luegmayr E, Freedman LP, et al. Relative binding affinities of bisphosphosphonates for human bone. Bone 2004; 34 (Suppl 1): S62.
- [5] Tonino RP, Meunier PJ, Emkey R, et al. Skeletal benefits of alendronate: 7-year treatment of postmenopausal osteoporotic women. Phase III Osteoporosis Treatment Study Group. J Clin Endocrinol Metab 2000; 85: 3109–3115.
- [6] Rogers MJ. New insights into the molecular mechanisms of action of bisphosphonates. Curr Pharm Des 2003; 9: 2643–2658.
- [7] Mönkkönen H, Auriola S, Lehenkari P, et al. A new mechanism af action for bisphosphonates: A N-BP-induced endogenous ATP-analog (APPPI) causes mitochondria-mediated apoptosis. Bone 2005; 36 (Suppl 2): S412.
- [8] Still K, Phipps RJ, Scutt A. Effects of risedronate, alendronate, and etidronate on the viability and activity of rat bone marrow stromal cells in vitro. Calcif Tissue Int 2003; 72: 145–150.
- [9] Boivin G, Chavassieux P, Meunier P. Histomorphometry of bone. Effects of different treatments on bone remodeling and mineralization. Osteologicky Bull 2002; 7: 5–9.
- [10] Eriksen EF, Melsen F, Sod E, et al. Effect of long-term risedronate on bone quality and bone turnover in women with postmenopausal osteoporosis. Bone 2002; 31: 620–625.
- [11] Štěpán JJ, Alenfeld F, Boivin G, et al. Mechanisms of action of antiresorptive therapies of postmenopausal osteoporosis. Endocr Regul 2003; 37: 225–238.
- [12] Štěpán JJ, Burr DB, Pavo I, et al. Prevalent fractures, low bone mineral density and ageing are associated with greater histomorphometric indicators of microdamage accumulation in postmenopausal women. J Bone Miner Res 2005; 20 (Suppl 1): SA 356.
- [13] Richer E, Lewis MA, Odvina CV, et al. Reduction in normalized bone elasticity following long-term bisphosphonate treatment as measured by ultrasound critical angle reflectometry. Osteoporos Int 2005; 16: 1384–1392.
- [14] Franke HR, Wolbers F, Vermes I. The induction of apoptosis in human breast cancer cells by bisphosphonates. Bone 2005; 36 (Suppl 2): S217–S218.
- [15] Pfister T, Bauss F, Body J. Nephrotoxic differences of bisphosphonates for metastatic bone disease. Bone 2005; 36 (Suppl 2): S209–S210.
- [16] Thompson K, Rogers MJ. Statins prevent bis-phosphonate-induced g,d-T-cell proliferation and activation in vitro. J Bone Miner Res 2004; 19: 278–288.
- [17] Bauss F, Russell RG. Ibandronate in osteoporosis: preclinical data and rationale for intermittent dosing. Osteoporos Int 2004;15: 423–433.
- [18] Barrett J, Worth E, Bauss F, et al. Ibandronate: a clinical pharmacological and pharmacokinetic update. J Clin Pharmacol 2004; 44: 951–965.
- [19] Rodan G, Reszka A, Golub E. Bone safety of long term bisphosphonate treatment. Curr Med Res Opin 2004; 20:1291–1300.
- [20] Štěpán JJ, Burckhardt P, Hana V. The effects of three-month intravenous ibandronate on bone mineral density and bone remodeling in Klinefelter´s syndrome: the influence of vitamin D deficiency and hormonal status. Bone 2003; 33: 589–596.
- [21] Chesnut CH III, Skag A, Christiansen C, et al. Effects of oral ibandronate administered daily or intermittently on fracture risk in postmenopausal osteoporosis. J Bone Miner Res 2004; 19: 1241–1249.
- [22] Reginster JY, Wilson KM, Dumont E, et al. Monthly Oral Ibandronate is Well Tolerated and Efficacious in Postmenopausal Women: Results From the Monthly Oral Pilot Study. J Clin Endocrinol Metab 2005; 21: Jun 21 Epub ahead of print.
- [23] Miller PD, McClung MR, Macovei L, et al. Monthly oral ibandronate therapy in postmenopausal osteoporosis: 1-year results from the MOBILE Study. J Bone Miner Res 2005; 20: 1315–1322.
- [24] Reginster JY, Adami S, Lakatos P, et al. Efficacy and tolerability of once-monthly oral ibandronate in postmenopausal osteoporosis: 2-year results from the MOBILE Study. Ann Rheum Dis 2006; v tisku.
- [25] Emkey R, Zaidi M, Lewiecki M, et al. Two-year efficacy and tolerability of intermittent intravenous ibandronate injections in postmenopausal osteo-porosis: the DIVA study. In: American College of Rheumatology, 69th Annual Scientific Meeting; 2005; San Diego; 2005.
- [26] NIH Consensus Development Panel on osteoporosis prevention, diagnosis, and therapy. JAMA 2001; 285: 785–795.
- [27] Štěpán J, Payer J, Abrahámová J. Stratifikace léčby postmenopauzální osteoporózy. Prakt Lék 2004; 84: 500–506.
- [28] Assessment of fracture risk and its application to screening for postmenopausal osteoporosis. Report of a WHO Study Group. Geneva: World Health Organisation; 1994.
- [29] Hui SL, Slemenda CW, Johnston CC, Jr. Age and bone mass as predictors of fracture in a prospective study. J Clin Invest 1988; 81: 1804–1809.
- [30] O´Neill TW, Felsenberg D, Varlow J, et al. The prevalence of vertebral deformity in european men and women: the European Vertebral Osteoporosis Study. J Bone Miner Res 1996; 11:1010–1018.
- [31] Lindsay R, Silverman SL, Cooper C, et al. Risk of new vertebral fracture in the year following a fracture. JAMA 2001; 285: 320–323.
- [32] Siris E, Adachi JD, Lu Y, et al. Effects of raloxifene on fracture severity in postmenopausal women with osteoporosis: results from the MORE Study. Multiple Outcomes of Raloxifene Evaluation. Osteoporos Int 2002; 13: 907–913.
- [33] Christiansen C, Tanko LB, Warming L, et al. Dose dependent effects on bone resorption and formation of intermittently administered intravenous ibandronate. Osteoporos Int 2003; 14: 609–613.
- [34] Stakkestad JA, Benevolenskaya LI, Štěpán JJ, et al. Intravenous ibandronate injections given every three months: a new treatment option to prevent bone loss in postmenopausal women. Ann Rheum Dis 2003; 62: 969–975.
- [35] Eastell R, Garnero P, Vrijens B, et al. Influence of patient compliance with risedronate therapy on bone turnover marker and bone mineral density response: The IMPACT Study. Calcif Tissue Int 2003; 72: 408.
- [36] Papaioannou A, Ioannidis G, Adachi JD, et al. Adherence to bisphosphonates and hormone replacement therapy in a tertiary care setting of patients in the CANDOO database. Osteoporos Int 2003; 14: 808–813.
- [37] Cramer J, Amonkar MM, Hebborn A, et al. Does dosing regimen impact persistence with bisphosphonate therapy among postmenopausal osteoporotic women. J Bone Miner Res 2004; 19 (Suppl 1): S448.
- [38] Recker RR, Gallagher R, Amonkar M, et al. Medication persistence is better with weekly bisphosphonates, but it remains suboptimal. J Bone Miner Res 2004; 19 (Suppl 1): S172.
- [39] Emkey R. Patient preference for once-monthly ibandronate versus once weekly alendronate in a randomized, open-label, cross over trial: the Bonviva Alendronate Trial in Osteoporosis (BALTO). Curr Med Res Opin 2005; 21:1895–1903.