Co nám přinášejí výsledky studie HEAAL
Článek podává rozbor studie HEAAL (Heart failure Endpoint evaluation of AII-Antagonist Losartan study in patients intolerant to ACE-inhibitor), která srovnává vliv nízké a vysoké dávky losartanu na morbiditu a mortalitu u pacientů se srdečním selháním a sníženou ejekční frakcí (EF) levé komory, kteří netolerují léčbu inhibitory ACE.
Do studie bylo zařazeno celkem 3846 pacientů se symptomatickým srdečním selháním NYHA II–IV s EF levé komory nižší než 40 %, kteří netolerovali podávání inhibitorů ACE. Pacienti byli randomizováni k podávání nižší a vyšší dávky losartanu – 50 mg vs. 150 mg denně – s mediánem sledování 4,7 roku. Primární kombinovaný cíl zahrnoval úmrtí a hospitalizace pro srdeční selhání. U pacientů léčených vyšší dávkou losartanu byl zaznamenán nižší výskyt tohoto ukazatele (p < 0,027). Dále došlo k častějšímu subjektivnímu zlepšení klinického stavu. Ve skupině léčených vyšší dávkou se častěji vyskytla hypotenze, hyperkalemie či zhoršení renálních funkcí, avšak tyto nežádoucí účinky byly důvodem pro ukončení studie statisticky srovnatelně s ramenem, v němž pacienti dostávali nižší dávku.
U pacientů se srdečním selháním a sníženou EF levé komory docilují vyšší dávky losartanu příznivějšího efektu na klinický vývoj s malým rizikem nežádoucích účinků.
Je obecně známo, že blokáda renin-angiotenzinového systému patří k základním mechanismům léčby pacientů s chronickým srdečním selháním. Lékem první volby jsou inhibitory angiotenzin konvertujícího enzymu (ACE). U pacientů, kteří je netolerují, zejména z důvodu dráždivého kašle, jsou indikovány blokátory receptoru AT1 pro angiotenzin II – sartany [1].
Řada klinických studií prokázala příznivý vliv inhibitorů ACE na morbiditu a mortalitu pacientů se srdečním selháním. Významem dávky se však zabývala velká randomizovaná klinická studie pouze s inhibitorem ACE lisinoprilem. V rámci studie ATLAS byla srovnávána dávka 5 mg oproti 35 mg denně a byl prokázán klinický přínos podávání vyšší dávky [2]. Lisinopril také oddálil úmrtí z jakékoli příčiny nebo prodloužil dobu do hospitalizace o 7,1 měsíce. Část tohoto efektu by mohla být způsobena snížením výskytu ischemických příhod, pravděpodobně na podkladě protektivního vaskulárního efektu vyšší dávky lisinoprilu [3].
Pro sartany taková velká studie zatím chyběla. Tato skutečnost vedla k zahájení multicentrické randomizované dvojitě slepé studie HEAAL [4], která hodnotila podávání vysoké a nízké dávky losartanu u pacientů se srdečním selháním a sníženou systolickou funkcí levé komory, kteří netolerovali podávání inhibitorů ACE. Do studie byli zařazeni pacienti se symptomatickým srdečním selháním klasifikovaným jako NYHA II–IV s ejekční frakcí (EF) levé komory nižší než 40 %, kteří netolerovali podávání inhibitorů ACE. Příčinou intolerance byl v 86 % kašel, v 7 % hypotenze, v 5 % gastrointestinální potíže, ve 3 % vyrážka, ve 2 % poruchy chuti, v 1 % hyperkalemie a rovněž v 1 % azotemie. U některých pacientů byl přítomen více než jeden z těchto symptomů.
Studie zahrnula celkem 3846 pacientů, kteří byli randomizováni k podávání nižší nebo vyšší dávky losartanu: 50 mg vs. 150 mg denně. Střední dávka losartanu v rameni vyšší dávky činila 129 mg, v rameni nižší dávky 46 mg denně. Medián sledování byl 4,7 roku.
![Graf 1 Kumulativní výskyt primárního cíle (úmrtí nebo hospitalizace pro srdeční selhání) ve studii HEAAL; podle [4] – Konstam, et al., 2009.](https://www.remedia.cz/photo-a-28016---.jpg) Primární kombinovaný cíl zahrnoval úmrtí a hospitalizace pro srdeční selhání. Pacienti léčení vyšší dávkou losartanu vykazovali nižší výskyt tohoto ukazatele (p < 0,027, graf 1). Nejčastější příčinou úmrtí byla náhlá smrt (37 %), následovalo úmrtí na progresi srdečního selhání (24,2 %). Ze sekundárních cílů dosáhly statistické významnosti tyto parametry: hospitalizace pro srdeční selhání (p < 0,025), kardiovaskulární (KV) hospitalizace (p < 0,023), KV úmrtí nebo hospitalizace pro srdeční selhání (p < 0,011), KV úmrtí nebo KV hospitalizace (p < 0,034). Nebyl zjištěn rozdíl v celkové mortalitě, KV mortalitě, celkových hospitalizacích a v kombinovaném cíli mortality a KV hospitalizace. U pacientů léčených vyšší dávkou došlo rovněž častěji k subjektivnímu zlepšení klinického stavu. Ve skupině léčených vyšší dávkou byl zjištěn vyšší výskyt hypotenze, hyperkalemie či zhoršení renálních funkcí. Tyto nežádoucí účinky však nevedly k ukončení studie častěji než v rameni s nižší dávkou.
Primární kombinovaný cíl zahrnoval úmrtí a hospitalizace pro srdeční selhání. Pacienti léčení vyšší dávkou losartanu vykazovali nižší výskyt tohoto ukazatele (p < 0,027, graf 1). Nejčastější příčinou úmrtí byla náhlá smrt (37 %), následovalo úmrtí na progresi srdečního selhání (24,2 %). Ze sekundárních cílů dosáhly statistické významnosti tyto parametry: hospitalizace pro srdeční selhání (p < 0,025), kardiovaskulární (KV) hospitalizace (p < 0,023), KV úmrtí nebo hospitalizace pro srdeční selhání (p < 0,011), KV úmrtí nebo KV hospitalizace (p < 0,034). Nebyl zjištěn rozdíl v celkové mortalitě, KV mortalitě, celkových hospitalizacích a v kombinovaném cíli mortality a KV hospitalizace. U pacientů léčených vyšší dávkou došlo rovněž častěji k subjektivnímu zlepšení klinického stavu. Ve skupině léčených vyšší dávkou byl zjištěn vyšší výskyt hypotenze, hyperkalemie či zhoršení renálních funkcí. Tyto nežádoucí účinky však nevedly k ukončení studie častěji než v rameni s nižší dávkou.
Ve skupině osob léčených dávkou 150 mg losartanu denně došlo ke snížení systolického tlaku o 2,2 mm Hg a diastolického tlaku o 2,1 mm Hg, ve skupině léčené dávkou 50 mg denně to bylo 0,8 mm Hg a 0,9 mm Hg. Tyto poklesy krevního tlaku byly při srovnání mezi skupinami statisticky významné (p < 0,008 a p < 0,0001). Ve 12. měsíci sledování se hladina sérového draslíku zvýšila ve skupině léčené vyšší dávkou o 0,02 mmol/l, zatímco ve skupině s nižší dávkou pouze o 0,01 mmol/l. Rozdíl mezi skupinami byl statisticky významný (p < 0,03). Kalemie vyšší než 6 mmol/l však byla zjištěna pouze u 20 pacientů (1 %) ve skupině s vyšší dávkou a u 14 pacientů (1 %) ve skupině s dávkou nižší (p < 0,32).
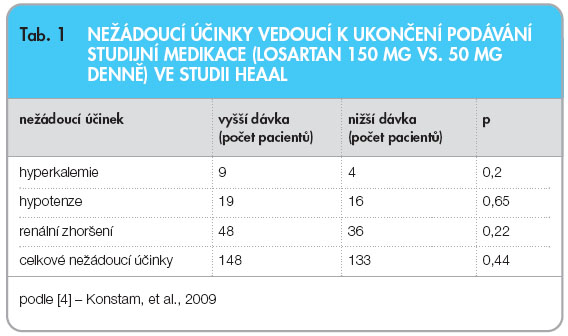 Ve skupině s vyšší dávkou došlo k poklesu glomerulární filtrace o 6,1 ml/min/1,73 m2, zatímco ve skupině s nižší dávkou pouze o 1,9 ml/min/1,73 m2 (p < 0,0001). Po 12 měsících terapie se koncentrace sérového kreatininu zdvojnásobila u 19 pacientů s vyšší dávkou (1 %) a u 9 pacientů (< 1 %) léčených dávkou nižší (p < 0,06). Celkem 544 pacientů ve skupině s vyšší dávkou (28 %) a 522 pacientů s nižší dávkou (27 %) ukončilo léčbu zaslepenou medikací (p < 0,67). Kvůli nežádoucím účinkům ukončil léčbu srovnatelný počet pacientů v obou větvích: 148 léčených vyšší dávkou a 133 s nižší dávkou (p < 0,44). Celkově však byl počet závažných nežádoucích účinků, které vedly k ukončení léčby, v absolutních číslech velmi nízký (tab. 1).
Ve skupině s vyšší dávkou došlo k poklesu glomerulární filtrace o 6,1 ml/min/1,73 m2, zatímco ve skupině s nižší dávkou pouze o 1,9 ml/min/1,73 m2 (p < 0,0001). Po 12 měsících terapie se koncentrace sérového kreatininu zdvojnásobila u 19 pacientů s vyšší dávkou (1 %) a u 9 pacientů (< 1 %) léčených dávkou nižší (p < 0,06). Celkem 544 pacientů ve skupině s vyšší dávkou (28 %) a 522 pacientů s nižší dávkou (27 %) ukončilo léčbu zaslepenou medikací (p < 0,67). Kvůli nežádoucím účinkům ukončil léčbu srovnatelný počet pacientů v obou větvích: 148 léčených vyšší dávkou a 133 s nižší dávkou (p < 0,44). Celkově však byl počet závažných nežádoucích účinků, které vedly k ukončení léčby, v absolutních číslech velmi nízký (tab. 1).
Závěr
Studie HEAAL představuje první studii, která se zabývá klinickým vývojem pacientů se srdečním selháním v závislosti na dávce sartanu. Lze shrnout, že u pacientů se srdečním selháním a sníženou EF levé komory dosahujeme vyššími dávkami losartanu použitými ve studii HEAAL (tedy vyšším stupněm inhibice renin-angiotenzinového systému) vyšší účinnosti s nízkým rizikem nežádoucích účinků.
Seznam použité literatury
- [1] Vítovec J, Špinar J. Farmakoterapie kardiovaskulárních onemocnění. Grada Publishing 2000, s. 250.
- [2] Packer M, Poole-Wilson PA, Armstrong PW, et al. Comparative effects of low and high doses of the angiotensin-converting inhibitor, lisinopril, on morbidity and mortality in chronic heart failure. Circulation 1999; 100: 2312–2318.
- [3] Cleland JGF, Thygesen K, Uretsky BF, et al. Cardiovascular critical event pathways for the progression of heart failure. A report from the ATLAS study. Eur Heart J 2001; 22: 1601–1612.
- [4] Konstam M, Neaton JD, Drexler H, et al. Effects of high-dose versus low-dose losartan on clinical outcomes in patiens with heart failure (HEAAL study): a randomised, double-blind trial. Lancet 2009: 374: 1840–1848.