Dulaglutid – zkušenosti z klinické praxe
Souhrn:
Dulaglutid je dlouhodobě působící agonista receptoru pro GLP‑1 určený k léčbě diabetes mellitus 2. typu s podáváním jednou týdně subkutánně. Článek podává informace o bezpečnosti a účinnosti dulaglutidu včetně bezpečnosti u diabetiků se středně závažným až závažným chronickým onemocněním ledvin a předkládá zkušenosti z praxe formou kazuistiky.
Key words: type 2 diabetes mellitus, long‑acting GLP‑1 receptor agonist, dulaglutide.
Summary:
Dulaglutide is a long‑acting GLP‑1 receptor agonist intended for the treatment of type 2 diabetes mellitus with once weekly subcutaneous administration. The article provides information on the safety and efficacy of dulaglutide, including the safety in diabetics with moderate to severe chronic kidney disease, and presents the experience from clinical practice in case reports.
Úvod
Dulaglutid je dalším z řady registrovaných agonistů receptoru pro glukagonu podobný peptid 1 (GLP 1, glucagon like peptide 1) [1]. Základní dávka indikovaná pro léčbu diabetes mellitus 2. typu je 0,75 mg pro monoterapii, pro přídatnou léčbu je určena dávka 1,5 mg aplikovaná podkožně jednou týdně [1].
Bezpečnost a účinnost dulaglutidu byly hodnoceny v osmi randomizovaných, kontrolovaných studiích fáze III zahrnujících 5 770 pacientů s diabetem 2. typu; 1 139 pacientů bylo ve věku 65 let a více, 115 z nich pak byli pacienti 75letí a starší. Ve všech studiích přispěl dulaglutid ke klinicky významnému zlepšení glykemické kontroly podle měření hodnot glykovaného hemoglobinu (HbA1c) [2]. Léčba dulaglutidem vedla k významnému snížení glykemie nalačno oproti výchozímu stavu. Hlavní účinek na glykemii nalačno se objevil do dvou týdnů. Zlepšení glykemie nalačno přetrvávalo i během studie s nejdelším časovým rozpětím v délce 104 týdnů. Léčba dulaglutidem vedla k významným snížením průměrné postprandiální glykemie oproti výchozímu stavu (změny od výchozího stavu do primárního časového bodu –1,95 mmol/l až –4,23 mmol/l). Byla prokázána souvislost podávání dulaglutidu s trvalým snížením tělesné hmotnosti v průběhu studií (od výchozího stavu do koncového časového bodu –0,35 kg až –2,90 kg). Snížení tělesné hmotnosti bylo pozorováno u pacientů léčených dulaglutidem bez ohledu na výskyt nauzey, ačkoliv snížení bylo numericky vyšší ve skupině s nauzeou [2].
Vzhledem k četnosti výskytu
onemocnění ledvin u diabetiků je nutno jejich renální
funkci pravidelně kontrolovat a dávky i složení
antidiabetické medikace včas adekvátně upravit [3].
Možnosti užití agonistů receptoru pro GLP 1 s ohledem
na stadia onemocnění ledvin u diabetiků udává tabulka 1 [4–8]. U pacientů,
kteří trpí mírnou, středně závažnou nebo závažnou poruchou
funkce ledvin (eGFR < 90 až ≥ 15 ml/min/1,73 m2),
není nutná úprava dávkování dulaglutidu [2].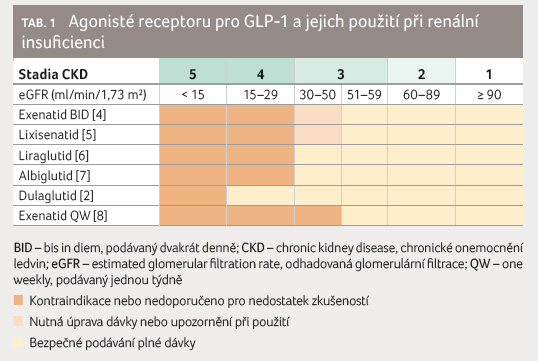
Studie AWARD 7 trvající 52 týdnů
srovnávala dulaglutid 1,5 mg a 0,75 mg a titrovaný
inzulin glargin jako přídatnou léčbu k prandiálnímu
inzulinu lispro, aby bylo možno zhodnotit účinnost kontroly
glykemie a bezpečnost u pacientů se středně závažným
až závažným chronickým onemocněním ledvin (eGFR [podle
CKD EPI] < 60 ml/min/1,73 m2
a ≥ 15 ml/min/1,73 m2). Pacientům byl při
randomizaci ukončen jejich dosavadní inzulinový režim. Při
výchozím stavu byla celková průměrná eGFR 38 ml/min/1,73 m2,
30 % pacientů mělo eGFR < 30 ml/min/1,73 m2.
Po 26 týdnech podávání dulaglutidu v dávce 1,5 mg
i v dávce 0,75 mg byla při srovnání s inzulinem
glarginem doložena non inferiorita ve snižování hodnoty
HbA1c a tento účinek přetrvával i po
52 týdnech. Cílových hodnot HbA1c < 8,0 %
v 26. a v 52. týdnu studie dosáhl podobný
podíl pacientů v obou skupinách s dulaglutidem stejně
jako ve skupině s inzulinem glarginem (tab. 2).
Bezpečnostní profil dulaglutidu u pacientů s poruchou
funkce ledvin byl podobný tomu, který byl pozorován v jiných
studiích s dulaglutidem [9].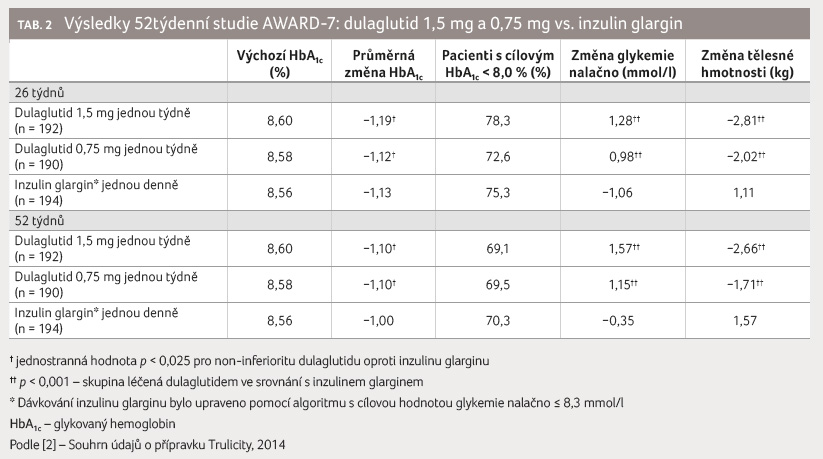
Kazuistika
Kazuistika popisuje případ obézního muže (BMI 35,4 kg/m2) trpícího metabolickým syndromem, narozeného v roce 1948. V roce 2000 byl u pacienta diagnostikován diabetes mellitus 2. typu a dyslipidemie (terapie kombinací atorvastatin a fenofibrát). Dále v roce 2002 byla zahájena léčba hypertenze (ramipril a amlodipin), od roku 2008 se pacient léčí s hyperurikemií (allopurinol).
Zpočátku byl pacient léčen praktickým lékařem a užíval metformin v dávce 2 000 mg denně. V roce 2010 byl předán do diabetologické ambulance, hodnota HbA1c byla 64 mmol/mol, následně redukována díky diabetické dietě, pacient byl motivován ke zvýšení fyzické aktivity a poučen o selfmonitoringu glykemie glukometrem. Zároveň byl proveden screening komplikací diabetu, které zatím nebyly prokázány, renální parametry a jaterní testy byly v normě. Pacient pokračoval v medikaci antihypertenzivy a hypolipidemiky beze změny, krevní tlak i lipidogram byly stabilní.
Koncem roku 2010 byla léčba intenzifikována fixní kombinací metformin 1 000 mg/vildagliptin 50 mg s doporučeným užíváním 2× denně. Ukazatele kompenzace diabetu se zlepšily (pokles HbA1c na 53 mmol/mol) a v období následujících čtyř let byl stav pacienta stabilizován, tělesná hmotnost se měnila o +/–4 kg, HbA1c v rozmezí 50−58 mmol/mol. Spolupráce s pacientem byla kolísavá, období pravidelné fyzické aktivity a dodržování diabetického režimu se střídalo s týdny, kdy se pacientovi nedařilo doporučení dodržet a přibíral na hmotnosti.
V roce 2014 se kompenzace pacienta zhoršila, hodnota HbA1c vzrostla na 68 mmol/mol, s pacientem byly prodiskutovány další možnosti léčby a v té době nepřistoupil na injekční terapii („strach z jehel“). Zvolena byla trojkombinace: metformin/vildagliptin s derivátem sulfonylurey glimepiridem v postupně se zvyšující dávce 1−4 mg denně. V letech 2014−2016 byla kompenzace uspokojivá (HbA1c 57−62 mmol/mol bez hypoglykemií, BMI 36,2 kg/m2).
V lednu 2016 přichází pacient na kontrolu s neuspokojivou kompenzací (HbA1c 72 mmol/mol), přes Vánoce přibral 3 kg, fyzická aktivita byla nízká. Znovu byly s nemocným diskutovány výhody injekční terapie agonisty receptoru pro GLP 1, ale nepodařilo se ho přesvědčit vzhledem ke strachu až fobii z injekční aplikace. Zvolili jsem tedy změnu léčby na trojkombinaci: metformin 2 000 mg/denně (více pacient netoleroval) + glimepirid 4 mg denně + dapagliflozin 10 mg denně. V období leden 2016 až leden 2018 dochází k redukci hmotnosti o 7,5 kg a k přechodnému zlepšení hodnoty HbA1c, která se pohybovala v rozmezí 63−73 mmol/mol. Krevní tlak a lipidogram byly i nadále stabilizovány, ostatní medikace se neměnila. Komplikace diabetu mikrovaskulární ani makrovaskulární nebyly zjištěny.
V lednu 2018 po předvedení demonstračního pera a vysvětlení výhod léčby agonistou receptoru pro GLP 1 dulaglutidem (z

ejména aplikace jednou týdně) se pacient nechal přesvědčit k zahájení léčby tímto antidiabetikem. Nácvik aplikace dulaglutidu proběhl hladce a pacient byl překvapen, jak je jednoduchá a že se jehly nemusí obávat, protože ji ani nezahlédne. Bylo doporučeno měření glykemie ráno nalačno v následujícím období dvou týdnů a následně byl pacient objednán na kontrolu.
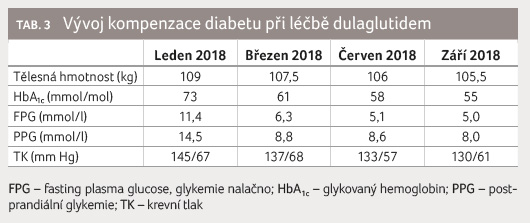
Při kontrolní konzultaci pacient udává dobrou toleranci nové medikace, referuje pokles glykemie nalačno o více než 3 mmol/l (graf 1) a pokračuje i nadále v léčbě dulaglutidem 1,5 mg s.c. jednou týdně v kombinaci s metforminem 2 000 mg denně a glimepiridem 4 mg denně, léčba dapagliflozinem byla ukončena. Tabulka 3 ukazuje vývoj kompenzace diabetu v období leden až září 2018.
Během devítiměsíční léčby dulaglutidem v kombinaci s metforminem a glimepiridem došlo k poklesu hodnoty HbA1c o 18 mmol/mol, glykemie nalačno o 6,4 mmol/l, postprandiální glykemie o 6,5 mmol/l a k redukci hmotnosti o 3,5 kg. Sám pacient je s léčbou velmi spokojen, nepozoroval nežádoucí účinky, aplikaci jednou týdně považuje za pohodlnou a přeje si v medikaci pokračovat.
Závěr
Uvedená kazuistika prezentuje výhody intenzifikace antidiabetické léčby dlouhodobě působícím agonistou receptoru pro GLP 1 dulaglutidem s podáváním jednou týdně subkutánně. Léčba dulaglutidem v trvání devíti měsíců vedla ke klinicky významnému zlepšení glykemické kontroly. Účinek na glykemii nalačno se objevil již v prvních dvou týdnech a u pacienta je léčba dobře tolerována. Z pohledu lékaře bych zdůraznila kvalitu aplikátoru, který přispěl ke změně názoru pacienta, jenž několik let opakovaně injekční terapii odmítal.
Seznam použité literatury
- [1] Kvapil M. Dulaglutid. Remedia 2016; 26: 407–408.
- [2] Souhrn údajů o přípravku Trulicity. Dostupné na: http://www.sukl.cz
- [3] Haluzík M, Rychlík I, Franěk M. Ledviny a léčba diabetu: současnost a perspektivy terapie glifloziny. Praha: Mladá fronta, 2016.
- [4] Souhrn údajů o přípravku Byetta. Dostupné na: http:// www.sukl.cz
- [5] Souhrn údajů o přípravku Lyxumia. Dostupné na: http:// www.sukl.cz
- [6] Souhrn údajů o přípravku Victoza. Dostupné na: http:// www.sukl.cz
- [7] Souhrn údajů o přípravku Eperzan. Dostupné na: http:// www.sukl.cz
- [8] Souhrn údajů o přípravku Bydureon. Dostupné na: http:// www.sukl.cz
- [9] Tuttle KR, Lakshmanan MC, Rayner B. Dulaglutide versus insulin glargine in patients with type 2 diabetes and moderate‑to‑severe chronic kidney disease (AWARD‑7): a multicentre, open‑label, randomised trial, Published Online June 14, 2018. Dostupné na: http://dx.doi.org/10.1016/ S2213‑8587(18)30104‑9