Migréna, anxieta, deprese – může biologická léčba pomoci?
Devátá konference Neurologie pro praxi proběhla v Plzni prezenčně ve dnech 26.–27. ledna 2022. Organizátoři pořídili z této odborné akce videozáznam, a tak bylo v průběhu několika měsíců možno sledovat vybrané přednášky v on‑line formátu v rámci On‑line konference Neurologie pro praxi 2022. Jedním z takto prezentovaných příspěvků byla i přednáška primářky MUDr. Jolany Markové, FEAN, (Neurologická klinika 3. LF UK a FTN, Praha), jež se zaměřila na pacienty s migrénou trpící navíc komorbiditami v podobě deprese nebo příznaků anxiety a na to, zda takto nemocným pomůže biologická léčba stejným způsobem jako pacientům bez jmenovaných komorbidit.
Devátá konference Neurologie pro
praxi proběhla v Plzni prezenčně ve dnech 26.–27. ledna
2022. Organizátoři pořídili z této odborné akce
videozáznam, a tak bylo v průběhu několika měsíců
možno sledovat vybrané přednášky v on line formátu
v rámci On line konference Neurologie pro praxi 2022.
Jedním z takto prezentovaných příspěvků byla i přednáška
primářky MUDr. Jolany Markové, FEAN, (Neurologická klinika
3. LF UK a FTN, Praha), jež se zaměřila na pacienty
s migrénou trpící navíc komorbiditami v podobě deprese
nebo příznaků anxiety a na to, zda takto nemocným
pomůže biologická léčba stejným způsobem jako pacientům bez
jmenovaných komorbidit.
V úvodu přednášky primářka
Marková připomněla základní fakta o patogenezi a léčbě
migrény. V profylaxi migrény se s úspěchem používají
monoklonální protilátky proti CGRP (calcitonin gene related
peptide), klíčovému neuropeptidu v rozvoji migrenózního
děje. Anti CGRP protilátky se dělí na dva typy, z nichž
jeden se zaměřuje na receptor a druhý proti ligandu
CGRP. Tyto monoklonální protilátky patří k makromolekulám.
Novou možnost v terapii akutní migrény představují naopak
malé molekuly, tzv. gepanty, které rovněž působí na základě
blokády CGRP. Mezi malými molekulami a monoklonálními
anti CGRP protilátkami je řada odlišností. Gepanty cílí
intracelulárně a extracelulárně, velké molekuly
extracelulárně. Metabolizace u gepantů probíhá přes
ledviny a játra, velké molekuly jsou metabolizovány cestou
retikuloendotelového systému. Gepanty jsou aplikovány perorálně,
anti CGRP protilátky parenterálně, většinou ve frekvenci
jednou měsíčně. Je nepravděpodobné, že by velká molekula
přestoupila přes hematoencefalickou bariéru. Vzhledem k frekvenci
užití se liší také biologický poločas, který u malých
molekul činí minuty až hodiny, u velkých molekul pak
3-6 týdnů. To umožňuje
u některých anti CGRP protilátek (např. fremanezumabu)
kvartální aplikaci.
Psychiatrické komorbidity migrény
Význam vlivu bolestí hlavy na kvalitu života v posledních desetiletích vzrůstá. Podle tabulek mapujících kvalitu života ve vztahu k jednotlivým onemocněním se bolesti hlavy posunuly od devadesátých let minulého století z dvanáctého na osmé místo v žebříčku zátěže. Podobný trend je zaznamenán rovněž u deprese a depresivních problémů [1,2]. K rozvoji deprese u disponovaných jedinců přispívá i destabilizující životní styl v podobě přejídání, malnutrice, sedavého způsobu života, nedostatku slunečního svitu, spánkové deprivace a sociální izolace. Proměnu podmínek přednášející výstižně doložila schématem, v němž profesorka Braun Galkowská znázorňuje setkávání rodiny v polovině minulého století (v kruhu u stolu), po zavedení televizního vysílání (kdy je přijímač „magnetem“ setkání) a v současnosti (kdy je komunikace narušena používáním mobilních telefonů, tabletů atd.). To může vést k sociální deprivaci i v situaci, kdy je rodina pohromadě a funkční [3].
Literatura uvádí, že deprese se vyskytuje až u 47 % migreniků a úzkost až u 58 %. Velké rozmezí výskytu je zaznamenáno u posttraumatických stresových poruch podle toho, co je za poruchu považováno (9-73 %), dále jsou pacienti trpící migrénou často postiženi traumatem v dětství (58 %) a abúzem v dospělosti (33 %) [4]. V případě abúzu se jedná o velký podíl konzumentů alkoholu, kuřáků, dále uživatelů kanabisu a sedativ, přičemž podíl sedativ, hypnotik a analgetik se stále zvyšuje, podotkla primářka Marková.
Pomůckou pro zjištění stavu pacienta je psychiatrické minimum pro detekci depresivní poruchy, které zahrnuje dva dotazy na náladu a potěšení z aktivit v posledním měsíci [5]. Pokud pacient odpoví dvakrát NE, je diagnóza deprese velmi nepravděpodobná, pokud dvakrát ANO, je třeba pacienta vyšetřit klinicky dle Mezinárodní klasifikace nemocí (MKN 10).
Dále přednášející položila
klíčovou otázku: Zda je deprese u migrén častá, protože
má pacient bolesti hlavy, je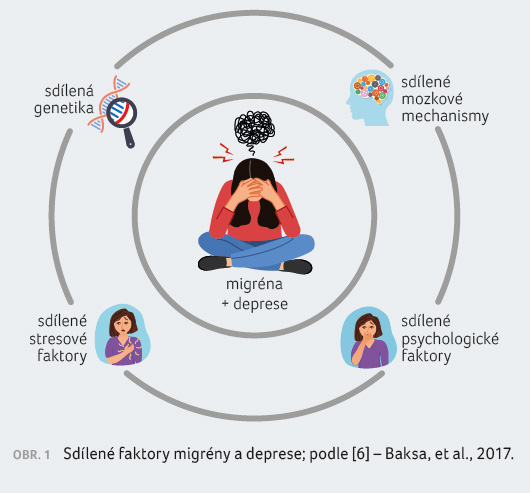 ve stresu a ztrácí radost
ze života, anebo se deprese vyskytuje jako komorbidita migrény?
Společný výskyt obou onemocnění je dost pravděpodobný, neboť
zde fungují sdílené mozkové mechanismy - např.
serotonin jako hormon dobré nálady, blokátory zpětného
vychytávání serotoninu jako antidepresiva a současně jeden
z hlavních mediátorů rozbíhajícího se migrenózního
záchvatu. Sdílené psychologické faktory jsou rovněž velmi
pravděpodobné, o sdílených stresových faktorech není
pochyb - stres migrénu zhoršuje
až z 80 % a depresi prohlubuje. Sdílené genetické
vlivy zatím považujeme za nejisté, ale zřejmě bude
souvislost také brzy prokázána [6], obrázek 1. V případě
migrény je genetický vliv doložen pouze u familiární
hemiplegické migrény, ukazuje se však, že jde spíše o sdílené
dispozice pro migrénu než o to, že by konkrétní gen
zodpovídal za migrénu. Totéž zřejmě bude platit i pro
depresi. Potvrzují to také psychofarmaka, která užíváme v léčbě
migrény (tab. 1) [4]. Tricyklická antidepresiva jsou
u deprese efektivní ve vysokých dávkách, pro migrénu
v dávkách blížících se homeopatii, ale pokud respektujeme
kontraindikace, jsou tyto nízké dávky velmi účinné. Inhibitory
zpětného vychytávání serotoninu a noradrenalinu (např.
venlafaxin) prokazují účinnost u deprese, anxiety
i epizodické migrény, Cochranova databáze ale zpochybňuje
efektivitu v případě chronické migrény. Selektivní
inhibitory zpětného vychytávání serotoninu jsou účinné
u deprese, u migrény studie efektivitu neprokázaly, avšak
často se stane, že zmírněním anxiety a obav se zmírní
rovněž migréna. Betablokátory jsou jednoznačně efektivní
v léčbě migrény, ale mohou zhoršit depresi, na to je
nutné hledět při volbě profylaxe. Topiramát může stabilizovat
náladu, avšak pravidelně zhoršuje depresi. Je efektivní
v prevenci rozvoje migrény. Valproát pomáhá při stabilizaci
nálady, u bipolární poruchy, je efektivní při prevenci
migrény.
ve stresu a ztrácí radost
ze života, anebo se deprese vyskytuje jako komorbidita migrény?
Společný výskyt obou onemocnění je dost pravděpodobný, neboť
zde fungují sdílené mozkové mechanismy - např.
serotonin jako hormon dobré nálady, blokátory zpětného
vychytávání serotoninu jako antidepresiva a současně jeden
z hlavních mediátorů rozbíhajícího se migrenózního
záchvatu. Sdílené psychologické faktory jsou rovněž velmi
pravděpodobné, o sdílených stresových faktorech není
pochyb - stres migrénu zhoršuje
až z 80 % a depresi prohlubuje. Sdílené genetické
vlivy zatím považujeme za nejisté, ale zřejmě bude
souvislost také brzy prokázána [6], obrázek 1. V případě
migrény je genetický vliv doložen pouze u familiární
hemiplegické migrény, ukazuje se však, že jde spíše o sdílené
dispozice pro migrénu než o to, že by konkrétní gen
zodpovídal za migrénu. Totéž zřejmě bude platit i pro
depresi. Potvrzují to také psychofarmaka, která užíváme v léčbě
migrény (tab. 1) [4]. Tricyklická antidepresiva jsou
u deprese efektivní ve vysokých dávkách, pro migrénu
v dávkách blížících se homeopatii, ale pokud respektujeme
kontraindikace, jsou tyto nízké dávky velmi účinné. Inhibitory
zpětného vychytávání serotoninu a noradrenalinu (např.
venlafaxin) prokazují účinnost u deprese, anxiety
i epizodické migrény, Cochranova databáze ale zpochybňuje
efektivitu v případě chronické migrény. Selektivní
inhibitory zpětného vychytávání serotoninu jsou účinné
u deprese, u migrény studie efektivitu neprokázaly, avšak
často se stane, že zmírněním anxiety a obav se zmírní
rovněž migréna. Betablokátory jsou jednoznačně efektivní
v léčbě migrény, ale mohou zhoršit depresi, na to je
nutné hledět při volbě profylaxe. Topiramát může stabilizovat
náladu, avšak pravidelně zhoršuje depresi. Je efektivní
v prevenci rozvoje migrény. Valproát pomáhá při stabilizaci
nálady, u bipolární poruchy, je efektivní při prevenci
migrény.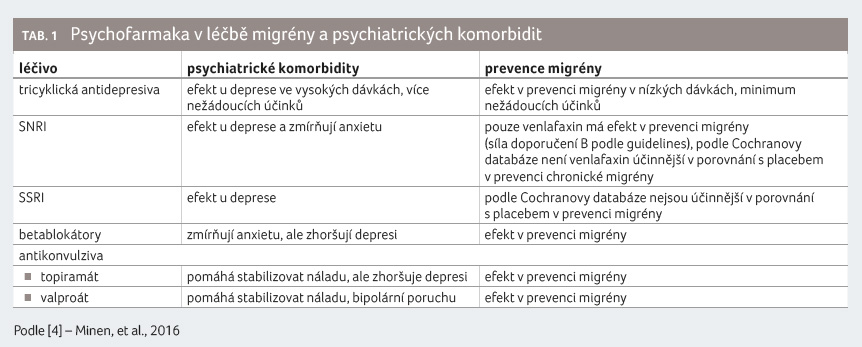
Klinické studie sledující migrénu,
depresi a anxietu
Primářka Marková se zaměřila na klinická hodnocení zohledňující komorbidity ve formě deprese a úzkosti, v nichž byl studijní léčbou fremanezumab. Právě probíhající klinickou studií, která se zaměřuje na migrénu, depresi a anxietu, je UNITE. Příkladem ukončené studie může být FOCUS, do níž byli zařazeni pacienti se závažnou migrénou, u nichž selhaly 2–4 profylaktické medikace. Nemocní byli sledováni ve dvojitě zaslepené fázi po dobu tří měsíců a poté přestoupili do otevřené fáze [7]. Padesátiprocentního nebo vyššího snížení počtu dní s migrénou za měsíc (monthly migraine days, MMD) dosáhlo v průběhu 12 týdnů významně více pacientů léčených fremanezumabem (ať už při dávkování jednou za měsíc, nebo jednou za tři měsíce) v porovnání s placebem, bez ohledu na počet tříd předchozí profylaktické léčby, které selhaly.
V rámci klinické studie HALO se američtí autoři zaměřili na podskupinu pacientů, kteří měli kromě migrény diagnostikovanou střední až těžkou depresi (219 z 1 121 osob). I zde fremanezumab prokazatelně redukoval MMD. Zlepšení bylo doloženo u dávky fremanezumabu jednou za tři měsíce (-5,3 MMD), při podávání fremanezumabu jednou měsíčně (-5,5 MMD) a u placeba (-2,2 MMD) [8].
Shrnutí
Psychiatrické komorbidity migrény jsou časté a invalidizující. Podrobná a pečlivá anamnéza zaměřená na migrénu i psychické problémy je důležitá a pomůže v rozvaze o vhodném léčebném postupu. Léčba a management migrény by měly být „na míru“ pro každého pacienta, zvláště pro nemocné s psychiatrickou komorbiditou – je nutné brát v úvahu potenciální přínos a rizika jednotlivých medikací. Léčba anti CGRP monoklonálními protilátkami je perspektivní i pro pacienty s diagnózou migréna a deprese, úzkostné poruchy.
Pacient vhodný pro péči v Centru
pro diagnostiku a léčbu bolestí hlavy
Vzhledem k tomu, že jsou do specializovaných center bolesti hlavy stále zasíláni chybně referovaní pacienti, shrnujeme závěrem v boxu základní kritéria.
Redakčně zpracovala PhDr. Nikola
Homolová Richtrová
Seznam použité literatury
- [1] Global Burden of Disease Study 2017. Dostupné na: https://www.healthdata.org/sites/default/files/files/policy_report/2019/GBD_2017_Booklet.pdf
- [2] Malhi GS, Mann JJ. Depression. Lancet 2018; 392: 2299−2312.
- [3] Schéma prof. Braun‑Galkowské. Dostupné např. na: http://rodinaoff-line.cz/files/editor/files/materialy/rodina_grafika_web.png
- [4] Minen MT, Begasse De Dhaem O, Kroon Van Dienst A, et al. Migraine and its psychiatric comorbidities. J Neurol Neurosurg Psychiatry 2016; 87: 741−749.
- [5] Schéma z archivu doc. MUDr. Martina Anderse, Ph.D., (Psychiatrická klinika 1. LF UK a VFN, Praha).
- [6] Baksa D, Gonda X, Juhasz G. Why are migraineurs more depressed? A review of the factors contributing to the comorbidity of migraine and depression. Neuropsychopharmacol Hung 2017; 19: 37−44.
- [7] Ashina M, Cohen JM, Galic M, et al. Efficacy and safety of fremanezumab in patients with episodic and chronic migraine with documented inadequate response to 2 to 4 classes of migraine preventive medications over 6 months of treatment in the phase 3b FOCUS study. J Headache Pain 2021; 22: 6880.
- [8] Lipton RB, Cohen JM, Galic M, et al. Effects of fremanezumab in patients with chronic migraine and comorbid depression: Subgroup analysis in the randomized HALO CM study. Headache 2021; 61: 662−672.
