Ovlivnění HDL cholesterolu
Poznámky k výsledkům studie DEFINE
V poslední době je asi vůbec největší pozornost v oblasti základního výzkumu i klinických vlivů dyslipidemie (DLP) a jejího ovlivnění věnována HDL cholesterolu (HDL-C). V této oblasti nacházíme také velký počet nových klinických studií i výsledků experimentálních prací, které mají za cíl objasnit antiaterogenní, ale i proaterogenní působení HDL-C [1–3]. I proto se budeme této problematice věnovat trochu podrobněji. Na jedné straně jsou nezvratné důkazy pro to, že HDL-C a zvýšení jeho koncentrace je spojeno se snížením kardiovaskulárního rizika a s antiaterogenním působením, na druhé straně některé léčebné strategie, které hladinu HDL-C zvyšují, nedosahují jednoznačných výsledků. A dokonce první studie s léky ovlivňujícími hodnoty HDL-C vůbec nejvíce – s inhibitory CETP (cholesterol ester transfer proteinu) [4] – nedopadly příznivě. První účinná látka této skupiny, torcetrapib, byla těsně před uvedením do klinické praxe stažena z používání. O tom, jak vypadá další vývoj v této skupině léků, pojednává několik poznámek níže.
Základní antiaterogenní působení HDL je spojeno s efluxem cholesterolu z makrofágů, respektive již z pěnových buněk. Přitom se předpokládá, že facilitace efluxu cholesterolu může být narušena např. zánětem i dalšími patologickými stavy. Vznikají pak tzv. dysfunkční HDL částice, které jsou nejen nefunkční z hlediska efluxu cholesterolu, ale naopak jsou pravděpodobně aterogenní (což souvisí s přítomností atypických proteinů, které tyto HDL částice nesou). Jiným způsobem narušení „efluxní kapacity“ může být oxidace apolipoproteinu A-I např. myeloperoxidázou. Experimentálně bylo prokázáno, že je to právě „kapacita efluxu cholesterolu“, která přímo koreluje s aterogenezí a se schopností HDL-C ovlivnit pozitivně riziko ischemické choroby srdeční a dalších kardiovaskulárních onemocnění. Stanovení celkové koncentrace HDL-C, a dokonce i apolipoproteinu A-I pak nemusí vypovídat o protiaterogenním potenciálu HDL-C. I když je to experimentálně velmi náročné, bylo by třeba při vyšetřování funkce HDL v budoucnosti využívat právě měření „efluxní kapacity HDL“.
S ohledem na výše napsané je třeba i následující výsledky (s výjimkou niacinu, který má už historicky pozitivní data z intervenčních studií) nahlížet sice s očekáváním, pozitivně, ale i s určitou mírou kritičnosti. U řady na první pohled jednoznačně úspěšných postupů ke zvýšení koncentrace HDL-C budeme muset počkat na výsledky velkých intervenčních studií, které teprve prokáží, zda nové substance budou nejen zvyšovat hladinu HDL-C, ale i pozitivně ovlivní kardiovaskulární riziko.
Z hlediska snah o zvýšení koncentrace HDL-C (opomineme-li nefarmakologickou léčbu, jako je oblíbené pití vína či pacienty méně oblíbené zvýšení fyzické aktivity) má v současné době asi nejpozitivnější důkazy i účinky niacin. Působení niacinu je velmi komplexní. Zjednodušeně lze konstatovat, že niacin pozitivně ovlivňuje – o 20 % – hodnoty LDL-C, HDL-C i triglyceridů. Navíc má příznivý účinek i na koncentraci lipoproteinu (a). Na druhé straně je niacin velmi osamocen.
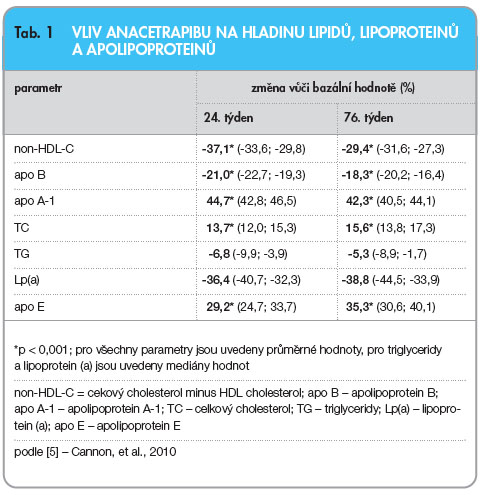 I proto se výrobci léků snaží o vývoj nových molekul, které by hladinu HDL-C dokázaly významně zvýšit. I když jsem výše zmínil „katastrofu“ torcetrapibu, po objasnění (alespoň významné části) příčin jeho nežádoucích účinků pokračuje nadále vývoj dalších inhibitorů CETP, jimiž jsou především dalcetrapib a anacetrapib. Na podzim 2010 byly prezentovány na sjezdu AHA v Chicagu velmi pozitivní výsledky týkající se bezpečnosti a účinnosti anacetrapibu (studie DEFINE). Připomeňme si je grafem 1 a tab. 1. Ve studii, která byla zanedlouho po prezentaci in extenso i publikována [5], lze dokumentovat prakticky pouze pozitivní výsledky u více než 1600 zařazených nemocných. Došlo především ke vzestupu hladiny HDL-C a k současnému poklesu hladiny LDL-C. Tyto změny byly navíc provázeny také odpovídajícími pozitivními změnami v koncentracích apolipoproteinů, došlo tedy ke vzestupu hladiny apo A-1 a k poklesu hladiny apo B. Hladiny triglyceridů se snížily mírně. Výše uvedeným změnám odpovídá i pokles hodnot (u nás zatím spíše nedoceněného parametru) non-HDL-C.
I proto se výrobci léků snaží o vývoj nových molekul, které by hladinu HDL-C dokázaly významně zvýšit. I když jsem výše zmínil „katastrofu“ torcetrapibu, po objasnění (alespoň významné části) příčin jeho nežádoucích účinků pokračuje nadále vývoj dalších inhibitorů CETP, jimiž jsou především dalcetrapib a anacetrapib. Na podzim 2010 byly prezentovány na sjezdu AHA v Chicagu velmi pozitivní výsledky týkající se bezpečnosti a účinnosti anacetrapibu (studie DEFINE). Připomeňme si je grafem 1 a tab. 1. Ve studii, která byla zanedlouho po prezentaci in extenso i publikována [5], lze dokumentovat prakticky pouze pozitivní výsledky u více než 1600 zařazených nemocných. Došlo především ke vzestupu hladiny HDL-C a k současnému poklesu hladiny LDL-C. Tyto změny byly navíc provázeny také odpovídajícími pozitivními změnami v koncentracích apolipoproteinů, došlo tedy ke vzestupu hladiny apo A-1 a k poklesu hladiny apo B. Hladiny triglyceridů se snížily mírně. Výše uvedeným změnám odpovídá i pokles hodnot (u nás zatím spíše nedoceněného parametru) non-HDL-C.
![Graf 1 Vliv anacetrapibu na hladinu (A) LDL cholesterolu (LDL-C), (B) HDL cholesterolu (HDL-C); podle [5] – Cannon, et al., 2010; BL – bazální hodnota](https://www.remedia.cz/photo-a-28451---.jpg) Další velmi zajímavou pozitivní změnou je významný pokles koncentrace lipoproteinu (a) – Lp(a). Ten je považován za nezávislý rizikový faktor vzniku kardiovaskulárních onemocnění a jeho ovlivnění je velmi, velmi obtížné.
Další velmi zajímavou pozitivní změnou je významný pokles koncentrace lipoproteinu (a) – Lp(a). Ten je považován za nezávislý rizikový faktor vzniku kardiovaskulárních onemocnění a jeho ovlivnění je velmi, velmi obtížné.
Především však vzestup hladiny HDL-C ve studii DEFINE o 140 % je ohromující. Na druhé straně se snažme být realisty a oceňme především průkaz bezpečnosti léčby anacetrapibem. Předem specifikovaná Bayesiánská analýza předpokládá s 94% prediktivní pravděpodobností, že léčba anacetrapibem nevede k obdobnému nárůstu kardiovaskulárních onemocnění, jaký byl popsán po torcetrapibu.
V každém případě se staly výsledky studie DEFINE signálem k navržení zásadní mortalitní studie, do které bude zahrnuto 30 000!!! nemocných. Tato velká mortalitně-morbiditní studie je ve fázi zařazování nemocných. Jen ona může přinést data, která potřebujeme k tomu, abychom mohli tuto novou skupinu léků zvyšujících koncentraci HDL-C akceptovat jako účinnou léčbu našich nemocných s DLP.
Práce byla podpořena grantem IGA MZ ČR 10589-3 a Výzkumným záměrem MŠM 0021620807.
Seznam použité literatury
- [1] Heinecke J. HDL and cardiovascular-disease risk–time for a new approach? N Engl J Med 2011; 364: 170–171.
- [2] Khera AV, Cuchel M, de la Llera-Moya M, et al. Cholesterol efflux capacity, high density lipoprotein fiction and atherosclerosis. N Engl J Med 2011; 364: 127–135.
- [3] Joy T, Hegele RA. Is raising HDL a futile strategy for atheroprotection? Nat Rev Drug Discov 2008; 7: 143–155.
- [4] Brousseau ME, Schaefer EJ, Wolfe ML, et al. Effects of an inhibitor of cholesteryl ester transfer protein in HDL cholesterol. N Engl J Med 2004; 350: 1505–1515.
- [5] Cannon CP, Shah S, Dansky HM, et al. Safety of anacetrapib in patients with or at high risk for coronary heart disease. N Engl J Med 2010; 363: 2406–2415.