Studie FIELD Účinek dlouhodobé terapie fenofibrátem na výskyt kardiovaskulárních příhod u 9795 pacientů s diabetem 2. typu
Ačkoliv jsou hladiny celkového cholesterolu a LDL cholesterolu u diabetiků obvyk-le shodné nebo nižší než u nediabetické populace, liší se lipidový profil. Částice LDL jsou menší a hustší, čímž shodná koncentrace LDL cholesterolu maskuje větší počet částic. Navíc mají diabetici obvykle nižší hladiny HDL cholesterolu a vyšší koncentrace triglyceridů. Tato dyslipidémie může být upravena fibráty, kdy je obvykle dosaženo ≥≥ 15% poklesu koncentrace celkového cholesterolu a LDL cholesterolu, 10–15% zvýšení HDL cholesterolu a poklesu plazmatických hladin triglyceridů o 30 %. Terapie fibráty je tedy pro mnoho lékařů logickou volbou. Bylo provedeno několik studií, ve kterých byly zjištěny příznivé účinky fibrátů na snížení kardio-vaskulárního rizika u pacientů s diabetem nebo metabolickým syndromem (VAHIT, BIP, SENDCAP, DAIS). Studie FIELD byla navržena s cílem zjistit účinek dlouhodobé léčby fenofibrátem na koronární morbiditu a mortalitu a současně kvantifikovat ovlivnění HDL cholesterolu a pokles hla-diny triglyceridů u pacientů s diabetem 2. typu a koncentracemi celkového cholesterolu < 6,5 mmol/l.
Metodika
Uspořádání studie: multicentrická (63 center; Austrálie Nový Zéland, Finsko) randomizovaná placebem kontrolovaná studie. Sledovaná populace: diabetici 2. typu ve věku 50–75 let, s výchozí hodnotou celkového cholesterolu mezi 3,0–6,5 mmol/l a současně buď s hodnotou poměru celkový cholesterol/HDL cholesterol ≥≥ 4 nebo plazmatickou koncentrací triglyceridů v rozmezí 1,0–5,0 mmol/l. Vylučovacími kritérii byla renální nedostatečnost (sérový kreatinin > 130 mmol/l); chronické jaterní onemocnění, symptomatické onemocnění žlučníku, kardio-vaskulární příhoda v průběhu 3 měsíců před zařazením do studie. První fází byla 16týdenní úvodní fáze (run-in, sestávající ze 4 týdnů dietních opatření, 6 týdnů jednoduše zaslepeného podávání placeba následovaných 6 týdny jednoduše zaslepeného sledování terapie fenofibrátem). Poté byla provedena randomizace, kdy byli pacienti přiděleni buď k léčbě mikronizovaným fenofibrátem v denní dávce 200 mg, nebo k podávání placeba; pacien-ti byli pravidelně kontrolováni v intervalu 4–6 měsíců během 5 let. V této fázi mohlo být zařazeno do terapie i další hypolipidemikum. Při každé pravidelné návštěvě lékaře byla provedena kontrola compliance, zaznamenány komplikace léčby a provedeno klinické vyšetření (včetně tělesné hmotnosti, TK). Na začátku studie, po 4, 8 a 12 měsících, a dále pravidelně v 12mě-síčních intervalech bylo provedeno biochemické vyšetření krve (plazmatické koncentrace lipidů, kreatininu, alaninaminotrans- ferázy, glukózy, hemoglobinu A1c-HbA1c, apolipoproteinů A1, A2, B, lipoproteinu A, insulinu, C-peptidu, fibrinogenu, homocysteinu a první rok studie biochemické vyšetření kreatinfosfokinázy) a moči (albumin, kreatinin). Bylo prováděno EKG vyšetření.
Primární cíl: koronární příhody (koronární úmrtí, nefatální infarkt myokardu). Sekundární cíle: velké kardiovaskulární příhody (koronární příhody, všechny cévní mozkové příhody, kardiovaskulární mortalita), všechny kardiovaskulární příhody (velké kardiovaskulární příhody, revaskularizace koronárních tepen a karotid), koronární mortalita, kardiovaskulární mortalita, hemoragická a nehemoragická cévní mozková příhoda, koronární a periferní revaskula-rizace, nekoronární mortalita, celková mortalita. Terciární cíle: vaskulární a neuropatické amputace, nefatální nádorové onemocnění, progrese renální insuficience, laserem ošetřená diabetická retinopatie, hospitalizace z důvodů anginy pectoris, počet a délka hospitalizací.
Analýza dat: analýza podle původního léčebného záměru (intention-to-treat), hodnota spolehlivosti pro určení významnosti primár-ního cíle musela být menší než 0,047. Analýza kardiovaskulárního rizika byla provedena i u následujících podskupin vytvořených na základě: anamnézy kardio-vaskulárního onemocnění, pohlaví, věku (< 65 let, > 65 let), metabolického syndromu, hodnot celkového cholesterolu (< 4,5; 4,5–5,5; > 5,5 mmol/l), LDL vyšetření hladiny cholesterolu (< 3,0; 3,0–3,5; > 3,5 mmol/l); data byla analyzována log-rank testem, Coxovou regresí (poměr rizik – HR, 95% interval spolehlivosti CI) včetně analýzy citlivosti, Kaplanovými-Meierovými odhady, testem c2 a standardní regresí.
Výsledky
Z původních 14 247 pacientů bylo následně randomizováno 4900 pacientů k podávání placeba a 4895 k aktivní léčbě fenofibrátem (37 % sledované popu-lace tvořily ženy, 40 % pacienti ve věku ≥≥ 65 let, 22 % pacienti s kardiovaskulárním onemocněním). Obě skupiny byly srovnatelné v základních charakteristikách i další medikaci. Studii opustilo 19 % pacientů ze skupiny placeba a 20 % ze skupiny fenofibrátu.
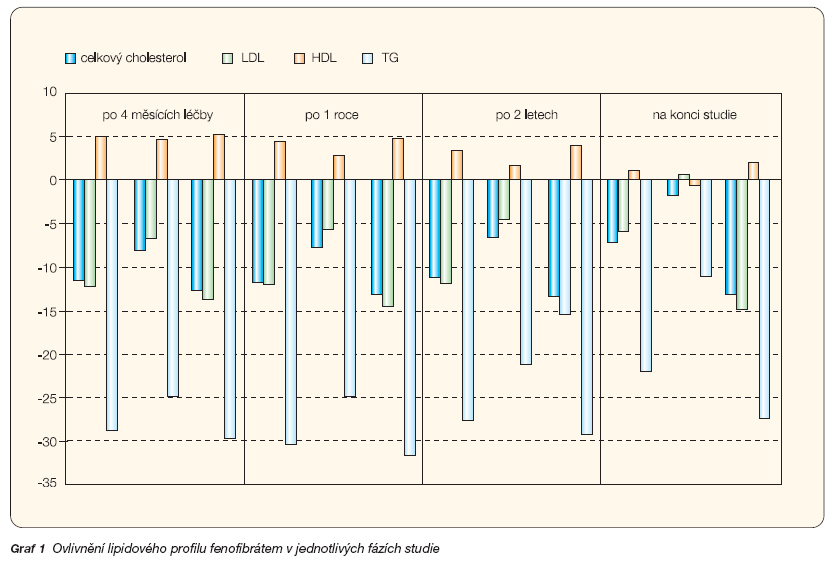
Lipidy: Terapie fenofibrátem znamenala oproti placebu snížení plazmatických koncentrací celkového cholesterolu o 11 %, LDL cholesterolu o 12 % a triglyceridů o 29 % (graf 1). Léčba fenofibrátem zvýšila koncentrace apolipoproteinu A1 o 3,9 % a A2 o 28 % a snížila koncentrace apolipoproteinu B o 13,6 % po 4 měsících, na konci studie byly hladiny ovlivněny následovně: A1 vyšší o 1,8 %, A2 o 23,7 % a B klesla o 7,5 % (u pacientů, kteří nebyli léčeni další hypolipidemickou léčbou, byly hladiny A1 o +2,0 %, A2 +24,5 % a B -5,7 %). Další hypolipidemická léčba: Průměrně během studie užívalo jinou hypolipidemickou medikaci 17 % pacientů ze skupiny placeba a 8 % z aktivně léčené skupiny (p < 0,0001), na konci studie užívalo jinou hypolipidemickou léčbu 19 % pacientů ze skupiny fenofibrátu a 36 % ze skupiny placeba, přičemž se většinou jednalo o statin (> 93 % pacientů). Expozice dal-ším hypolipidemikům měla za následek postupně se oslabující rozdíly v parametrech lipidového spektra (graf 1).
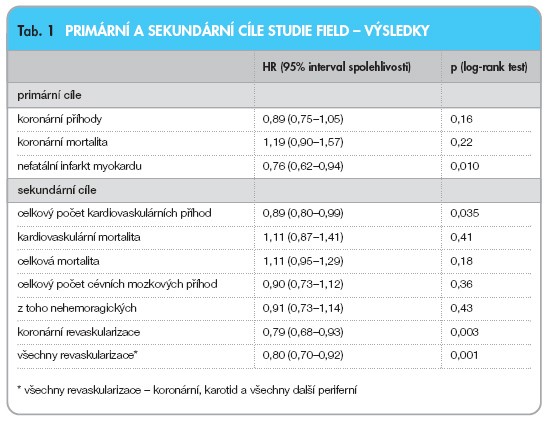
Klinické výsledky: 544 pacientů dosáhlo primárního cíle, fenofibrát byl asociován s nesignifikantním snížením relativního rizika primárního cíle o 11 % (HR = 0,89; 95% CI: 0,75–1,05; p = 0,16), signifikantně bylo sníženo riziko nefatálního IM o 24 % a nesignifikantně se zvýšila koronární mortalita o 19 %. Aktivní léčbou bylo dosaženo významného snížení rizika kompozitního sekundárního cíle o 11 %, zejména díky snížení nefatálního IM a snížení koronárních revaskularizací (což odpovídá snížení absolutního rizika o 1,4 %; NNT = 70, tzn., že 70 pacientů je nutno léčit po dobu 5 let, aby se předešlo 1 nebo více KV přího-dám u 1 pacienta). Další sekundární cíle (CMP, kardiovaskulární mortalita, koronární mortalita, celková mortalita) byly meziskupinově srovnatelné (tab. 1).
Rychlost progrese albuminurie byla signifikantně zpomalena aktivní léčbou (o 2,6 % více pacientů v aktivně léčené skupině dosáhlo regrese nebo nepokračující progrese, p = 0,002). Více pacientů z placebové skupiny vyžadovalo laserovou léčbu retinopatie (rozdíl 1,6 %, p = 0,0003), podobně byl rozdíl signifikantní i v podskupině pacientů bez retinopatie na začátku studie (p = 0,001). Analýza kardiovaskulárních příhod, analýza podskupin: podávání fenofibrátu dosáhlo výraznějších výsledků u pacientů bez anamnézy kardiovaskulárního onemocnění (o 19 %; p = 0,004; NNT = 50; snížení absolutního rizika o 2 %), pacientů mladších 65 let (snížení celkového počtu KV příhod o 20 %, p = 0,003) a pacientů s nízkým HDL cholesterolem (muži: < 1,03 mmol/l a ženy: < 1,29 mmol/l; p = 0,02). Pacienti s metabolickým syndromem měli vyšší KV riziko, nikoliv však vyšší přínos z léčby (p = 0,07). Rovněž riziko koronárních příhod bylo nižší ve skupině bez KV onemocnění v anamnéze, nikoliv však v podskupině s anamnézou KV onemocnění. V časově závislé Coxově regresi s adjustací na další hypolipidemickou terapii snížil fenofibrát riziko koronár-ních příhod o 19 % (p = 0,01) a všech KV příhod o 15 % (p = 0,004). Bezpečnost: 0,5 % pacientů ve skupině placeba a 0,8 % ze skupiny fenofibrátu mělo závažný nežádoucí účinek pravděpodobně způsobený terapií (rabdomyolýza se vyskytla u 1 pa-cienta ze skupiny, které bylo podáváno placebo, a u 3 pacientů ze skupiny s fenofibrátem, žádný neužíval statiny), ve skupině fenofibrátu bylo zaznamenáno vyšší riziko pankreatitidy (0,5 % vs 0,8 %, p = 0,031), plicní embolie (p = 0,022) a hluboké žilní trombózy (p = 0,074). Další výsledky: Koncentrace homocysteinu byla na konci studie průměrně o 3,7 mmol/l vyšší ve skupině fenofibrátu než ve skupině placeba (u pacientů sledovaných po konci studie klesla tato koncentrace z 15,0 mmol/l na 9,5 mmol/l ve skupině fenofibrátu, ve skupině placeba potom z 10,7 mmol/l na 9,5 mmol/l). Medián HbA1c byl ve skupině placeba 6,9 % na začátku i na konci studie, ve skupině fenofibrátu potom 6,9 % na začátku a 7,0 % na konci studie. Hodnota glykémie nalačno ve skupině placeba byla 8,5 mmol/l na začátku a 7,9 mmol/l na konci studie a taktéž stanovené hodnoty ve skupině fenofibrátu byly 8,5 mmol/l a 7,6 mmol/l. Krevní tlak: Ve skupině, jíž bylo podáváno placebo, byl na začátku studie průměrný krevní tlak 140/82 mmHg, na konci potom 138/78 mmHg; ve skupině fenofibrátu byly tyto hodnoty 140/82 mmHg na počátku studie a 136/77 mmHg na jejím konci. Tělesná hmotnost: medián 86 kg v obou skupinách se během studie nezměnil.
Závěr
Terapie fenofibrátem u diabetiků 2. typu neovlivnila riziko primárního cíle (velká ko-ronární příhoda), fenofibrát snížil riziko kardiovaskulárních příhod (zejména díky poklesu nefatálního IM a koronárních revas-kularizací), nesignifikantně zvýšil koro-nární mortalitu a signifikantně snížil mikrovaskulární komplikace diabetu. Tato léčba byla pacienty dobře tolerována.
Komentář ke studii FIELD – Doc. MUDr. Richard Češka CSc.
Centrum preventivní kardiologie, III. interní klinika VFN a 1. LF UK, Praha
Výsledky studie FIELD nejsou zdaleka tak jednoznačné a přesvědčivé, jak jsme zvyklí ze studií se statiny – hypolipidemiky s nejrozšířenějším podáváním. Studie FIELD rozhodně nepřinesla důkazy pro to, že by všichni diabetici měli být léčeni fibráty. Na druhé straně by ale léčba fibráty mohla přinést další pozitivní účinky, bude-li přidána k ověřené a z hlediska EBM dobře dokumentované léčbě statiny. Studie FIELD prokázala bezpečnost kombinace statin + fibrát (i když spíš nechtěně) u tisíce nemocných – nebyla popsána žádná rabdomyolýza.
Na základě výsledků studie FIELD někdo považuje fibráty za léky zcela neúčinné patřící spíše do historie medicíny. Ve skutečnosti je ale třeba uvést, že studie FIELD měla především neuvěřitelně problematický design, zařazeni byli pacienti, které bychom léčili statiny, pouze 38 % nemocných mělo hyperlipoproteinémii nebo dyslipidémii (HLP, DLP) a studie byla „ušpiněna" přidáním statinu v 36 % (!) v placebové větvi. Problém je, že FIELD nepřinesl žádné (ani pozitivní ani negativní) údaje o účincích fibrátů tam, kde je považujeme za potřebné i na základě výsledků předchozích studií (Helsinské, DAIS, BIP či VA HIT), tedy u nemocných s hypertriglyceridémií a nízkým HDL cholesterolem. Nechci podceňovat výsledky, jichž bylo dosaženo ve studii FIELD, přesto je třeba se objektivně podívat na některá fakta, která lze kritizovat, nebo minimálně zpochybnit. Závěry ze studie FIELD je třeba vyvozovat v kontextu všech kritických připomínek. Studii FIELD lze vytknout nedostatky z následujících hledisek:
1. ‑design studie – např. nevhodná skupina nemocných (nízké hodnoty lipidů, nebyla selekce vyšších TG a nízkých HDL, obecně málo DLP – 38 %);
2. ‑vysoký podíl vstupu statinů do populace ve studii (logicky více v placebové skupině – 36 %);
3. ‑naše větší očekávání.
ad 1. Nevhodný design studie se projevuje ve výběru pacientů. Nechci spekulovat, ale sponzor studie zřejmě doufal, že pokud budou výsledky studie přesvědčivé, stane se fenofibrát lékem volby pro všechny diabetiky, bez ohledu na jejich lipidový profil.
To, že účinky hypolipidemika (které navíc nikdy neomračovalo spoustou „nelipidových účinků") byly ověřovány u popula-ce, kde hyperlipoproteinémie či dyslipidémie byly přítomny pouze u zhruba třetiny nemocných, je pro mne nepochopitelné. A když už byla HLP/DLP přítomna, byla to HLP indikovaná k léčbě statinem, nikoliv fibrátem. Pacienti s vyššími hladinami TG nebyli do studie zařazeni.
ad 2. Asi by bylo eticky nezdůvodnitelné, kdyby bylo zakázáno podat pacientovi ve světle přibývajících důkazů pro hypolipidemickou léčbu další medikaci (statiny), pokud by to jeho ošetřující lékař považoval za potřebné. Je ale velkou chybou, že pa-cienti, jejichž onemocnění vyžaduje tuto léčbu, nebyli ze studie vyřazeni. Jistěže lze výsledky posléze „očistit" od účinku další hypolipidemické léčby, nicméně tyto „post-hoc" analýzy působí méně přesvědčivě, než kdyby studie tento princip respektovala od samého počátku.
ad 3. Nepodceňuji (především v naší „fibrátové" zemi, navíc dostatečně „předpřipravené" firemním marketingem) i naše větší očekávání. Dovolím si malou osobní vzpomínku. Když jsme druhý den po prezentaci studie FIELD v Dallasu slyšeli s profesorem Hradcem zmínku hlavního autora Národního cholesterolového programu v USA Scotta Grundyho ohledně studie FIELD, že „včera zazněly některé zajímavé a snad i slibné výsledky při prezentaci fenofibrátové studie FIELD", podívali jsme se na sebe nevěřícně – ten člověk byl snad na jiné prezentaci. Ale ono to tak není. Já jsem očekával, alespoň u diabetiků (doufal jsem ale přeci jen v zařazení nemocných s typickou diabetickou DLP) výsledky srovnatelné s tím, čeho bylo dosaženo ve studiích se statiny. Prezident IAS Scott Grundy nikoli. Ten jen poukázal na to, že fibráty by mohly přinést další užitek nemocným léčeným již zavedenou a důkazy ověřenou léčbou statiny.
Studie FIELD bohužel nepřinesla žádné důkazy o tom,
–‑ jak se fibráty uplatní v terapii nemocných s diabetickou dyslipidémií (nízký HDL-C, hypertriglyceridémie, malé denzní LDL částice);
– ‑jak se fibráty uplatní v léčbě nemocných s metabolickým syndromem a aterogenní dyslipidémií při MS.
V komentáři k „Late-Breaking Clinical Trials" uvádí C. P. Cannon [1], že výsledky studie FIELD prokázaly pozitivní účinky fibrátů, ty však nepovažuje za dostatečné k tomu, aby fibráty byly automaticky podávány všem nemocným s DM 2. typu. Fibráty nejsou statiny a jejich kardioprotektivní účinek je nižší. Na druhé straně je pravděpodobné, že léčba fibráty přinese nemocným další aditivní pozitivní účinky, zejména těm pacientům, kteří budou mít lipidové spektrum, které lze právě fibráty optimálně ovlivnit. Je proto nasnadě, že i místo fibrátů bude především v kombinační léčbě se statiny. Tato kombinace je účinná a bezpečná, a navíc je třeba považovat kombinační léčbu HLP/DLP za budoucnost v terapii a prevenci aterosklerózy. Možná někomu připadá nepříhodné zvyšovat počet tablet, které pacient užívá. Užívání troj- či čtyřkombinace se ale považuje za zcela běžné např. u antihypertenziv. Na výsledky „mortalitní" studie s kombinací statin + fibrát však budeme muset čekat až do roku 2009, kdy bude ukončena studie ACCORD.
Seznam použité literatury
- [1] Cannon CP. Late-Breaking Clinical Trials on Cholesterol Management From the American Heart Association. Medscape: http: //www.medscape.com/viewarticle/520164. (on-line, 28. 3. 2006).