Fixní kombinace beklomethason-formoterol v léčbě CHOPN
Chronická obstrukční plicní nemoc (CHOPN) je onemocnění, které má řadu systémových projevů. Pro vysokou prevalenci (7–8 %), závažnost exacerbací, komorbidit a pozvolna vzrůstající mortalitu nemocných je stále středem zájmu. Zásadní charakteristikou CHOPN je obstrukční ventilační porucha, která ale není zcela reverzibilní. Pozvolná progrese bronchiální obstrukce a hyperinflace plic je doprovázena abnormální zánětlivou odpovědí plic na řadu škodlivých nox. Neutrofilní typ zánětu a jeho následné patologické změny postihují dýchací cesty, především periferní průdušky, plicní parenchym a plicní cévy. Kromě chronického plicního zánětu jsou přítomny strukturální změny. Následkem opakovaného poškození architektoniky průdušek, periferních dýchacích cest alveolů a sept dochází k jejich destrukci, přestavbě a výsledkem je pak nevratné poškození. CHOPN je onemocnění léčitelné, ale nevyléčitelné. Současné léčebné možnosti mohou významně zpomalit progresi tohoto chronicky probíhajícího onemocnění. Kombinace inhalačního kortikosteroidu a dlouhodobě působícího β2-mimetika redukuje četnost exacerbací a zlepšuje plicní funkce. Nově bude možné do bronchodilatační léčby CHOPN vložit fixní kombinaci beklomethason-formoterol ve formě extra jemných částic.
Chronická obstrukční plicní nemoc (CHOPN) je závažné onemocnění s celosvětovým výskytem. Jeho prevalence má narůstající trend. Pro CHOPN je charakteristické, že začíná nenápadně, plíživě a teprve později dochází ke klinické manifestaci symptomů a stanovení diagnózy. Jednou z příčin tohoto stavu je zvyšující se počet kuřáků v rozvojových zemích, především mezi ženami, znečištěné životní prostředí a stárnutí populace. Typickým, nejčastějším a zároveň nejhůře vnímaným příznakem je narůstající dušnost. Ta je pozorována nejprve při námaze a limituje pacienta v jeho aktivitách. V pokročilých stadiích je přítomna při minimální denní zátěži, a dokonce i v klidu. Dalšími doprovodnými symptomy jsou kašel, někdy s expektorací sp uta, únava, svalová slabost spojená se svalovou dystrofií, bolestí zad a hrudníku, celkové chátrání, kachexie, úzkost, deprese. Závažným momentem pro průběh onemocnění jsou exacerbace. Při nich se zhoršují typické příznaky – progreduje námahová i klidová dušnost a kašel, výrazně klesá kvalita života.
Symptomy pacienta, dopad jeho potíží na denní aktivity spolu s funkčním plicním vyšetřením tvoří podklady pro určení fenotypu onemocnění a jeho prognózu. Na tomto základě lze pak koncipovat optimální léčbu tzv. ušitou na míru každému nemocnému. Podle posledních doporučení GOLD (Global Initiative for Chronic Obstructive Lung Disease) má léčba CHOPN za úkol zmírnit symptomy pacienta, snížit riziko exacerbací a zároveň by měla zlepšit toleranci zátěže a kvalitu života [1]. Základním předpokladem a také požadavkem pro optimální terapii je ukončení kuřácké aktivity nemocného, což je v mnoha případech svízelná a někdy až nepřekonatelná překážka.
Mezi léky s bronchodilatačním efektem patří dlouhodobě působící β2-mimetika, anticholinergika, theofyliny. U pacientů s mírnými nebo jen intermitentně se vyskytujícími příznaky CHOPN stadia I dostačují krátkodobě působící bronchodilatancia aplikovaná při potížích pacienta. V dalších stadiích – II, III, IV – se léčba opírá již o dlouhodobě působící léky s bronchodilatačním efektem. Specifické postavení mají u CHOPN inhalační kortikosteroidy (IKS) [2].
Další krok v léčbě CHOPN představuje selektivní inhibitor fosfodiestarázy 4 roflumilast, který je určen pro těžká a velmi těžká stadia onemocnění s častými exacerbacemi a chronickým kašlem s vykašláváním hlenů. Dosud málo doceněná je plicní rehabilitace. Ve stadiu IV při respirační nedostatečnosti je namístě dlouhodobá domácí oxygenoterapie aplikovaná denně alespoň po dobu 16 hodin. Mezi poslední terapeutické možnosti se řadí chirurgická léčba s volumredukční operací a transplantace plic.
Bronchodilatační a protizánětlivá terapie má za cíl snížit četnost exacerbací CHOPN, zajistit větší stabilitu onemocnění, zredukovat počet hospitalizací, omezit aplikaci tzv. záchranné medikace. Tím lze zajistit příznivější prognózu onemocnění a kvalitnější prožití života.
Bronchodilatační léčba
Základem léčby CHOPN jsou bronchodilatancia, která se aplikují především inhalačně. Snižují tonus hladkých svalů průdušek, zlepšují vyprazdňování hlenu z průdušek, snižují plicní hyperinflaci. Tím dochází ke zlepšení a zmírnění námahové dušnosti, zlepšuje se tolerance námahy a fyzická zdatnost. Bronchodilatancia mají krátkodobý (short acting) nebo dlouhodobý (long acting) účinek. Jsou ze skupiny β2-agonistů (short acting beta agonists – SABA, long acting beta agonists – LABA) nebo ze skupiny anticholinergik – muskarinových antagonistů (short acting muscarinic antagonists – SAMA, long acting muscarinic antagonists – LAMA).
Obecně platí, že krátkodobě působící bronchodilatancia (SAMA, SABA) se podávají jako záchranná a úlevová medikace při stavech s akutním zhoršením dušnosti, LABA a LAMA se podávají již od druhého stadia nemoci. Jejich cílem je omezit počet exacerbací a snížit poškození respiračního epitelu vyvolané respiračními bakteriemi Haemophilus influenzae a Pseudomonas aeruginosa. Mezi LABA patří i zástupce ultra-LABA (U-LABA) indakaterol, inhalační β2-agonista s ultradlouhým účinkem, který se vyznačuje 24hodinovou bronchodilatací a současně rychlým nástupem účinku do 5 minut.
Inhalační kortikosteroidy zaujímají v léčbě CHOPN specifické postavení jako součást kombinační bronchodilatační terapie. Jejich aplikace je indikována od III. stadia CHOPN u pacientů s hodnotou vteřinové vitální kapacity – FEV1 (forced expiratory volume in 1 second) < 50 % náležitých hodnot. Dále pak u pacientů s více exacerbacemi během roku a u nemocných v kombinaci s asthma bronchiale (tzv. overlap syndrom).
Účinnost IKS se zvyšuje při podání spolu s LABA v podobě fixní kombinace v porovnání s tím, když jsou aplikovány samostatně [3–5]. Studie prokázaly, že IKS snižují u pacientů s CHOPN stadia III–IV četnost a tíži exacerbací o 20–30 %. Systémově podané kortikosteroidy jsou přínosné hlavně pro léčbu exacerbací CHOPN. Zredukují symptomy exacerbace a přispívají k dřívějšímu obnovení plicních funkcí. Doporučuje se aplikovat 30–40 mg prednisonu denně po dobu 10–14 dnů. Protizánětlivá léčba je zastoupena selektivním inhibitorem fosfodiesterázy 4 roflumilastem [1]. Antibiotika jsou doporučována pro léčbu infekčních bakteriálních exacerbací. Profylaktické dlouhodobé podávání především makrolidů je diskutováno v případech častých exacerbací a při současném výskytu bronchiektazií. Je však třeba předpokládat rozvoj bakteriální rezistence [6]. Pravidelné podávání mukolytik u nemocných s CHOPN nemá jednoznačné doporučení. Lze je podávat u nemocných s obtížnou expektorací vazkého sputa.
K současné již zavedené a používané léčbě IKS a LABA ve fixní kombinaci nyní přibyl beklomethason dipropionát s formoterol fumarátem v provedení extra jemných částic, který je dosud podáván u pacientů s asthma bronchiale. Tyto částice aerosolové mlžiny v inhalačním systému Modulite vytvořené aerosolovým dávkovačem mají velikost okolo 1,5 µm a menší. Právě díky těmto vlastnostem dokáže léčivá látka dosáhnout depozice i v malých dýchacích cestách a tím zvýšit svoji účinnost [7, 8]. Formoterol fumarát způsobuje po aplikaci rychlý nástup bronchodilatačního efektu, který je pacienty velmi příznivě vnímán a hodnocen [9, 10].
Studie FORWARD
V tomto roce byly publikovány výsledky studie FORWARD porovnávající beklomethason/formoterol (BDP/FF) s podáním samotného formoterolu (FF) u pacientů s CHOPN. Do každé skupiny bylo randomizováno 602, respektive 597 pacientů se středně těžkou a těžkou obstrukční ventilační poruchou, u kterých dosahovala hodnota postbronchodilatační FEV1 30–50 % náležitých hodnot, v předchozím roce prodělali maximálně jednu exacerbaci a jejichž kuřácká anamnéza byla více než 10 balíčkoroků. BDP/FF v dávce 100/6 µg byl aplikován 2krát denně 2 dávky a FF 12 µg byl podáván 2krát denně v jedné dávce po dobu 48 týdnů. Kromě salbutamolu byla povolena léčba tiotropiem a theofylinem, pokud byla již dříve podávána.
Primárním cílem bylo vyhodnocení počtu exacerbací a změny ranní FEV1 před podáním dávky. Dále byla sledována doba do první exacerbace CHOPN a kvalita života pomocí dotazníku SGRQ (St. George Respiratory Questionnaire). Výsledky pak byly stratifikovány v závislosti na užití tiotropia, na kuřácké „náloži“ a pohlaví nemocného. Tato srovnávací studie prokázala ve skupině pacientů léčených BDP/FF nižší výskyt exacerbací (44,4 %) ve srovnání se skupinou pacientů léčených pouze FF (49,7 %). Změna FEV1 před užitím ranní dávky byla statisticky významná – ve skupině s léčbou BDP/FF představovala 0,081 l, zatímco ve skupině s FF 0,012 l (tab. 1). Obdobně příznivě byl vyhodnocen údaj o době do první exacerbace a zmírnění symptomů onemocnění u skupiny léčených BDP/FF. 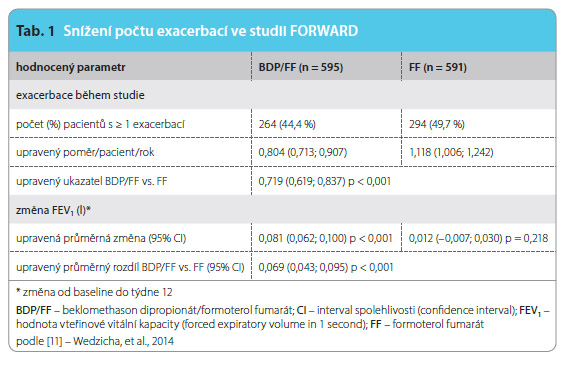
Studie FORWARD tak jasně prokázala, že fixní kombinace BDP/FF signifikantně snižuje riziko exacerbací a zlepšuje plicní funkce proti léčbě samotným LABA. Protizánětlivý účinek IKS v synergické interakci s LABA je u pacientů s anamnézou exacerbací CHOPN a těžkou obstrukční poruchou velmi výrazný. Za pozitivně hodnocený rychlý nástup účinku odpovídá právě formoterol. Je třeba zdůraznit, že uvedené výsledky byly získány při užití nízké dávky IKS – 400 µg BDP za den při inhalaci extra jemných částic. Účinnost nízké dávky BDP/FF byla dosažena právě homogenní a až periferní distribucí velmi jemných částic v bronchiálním stromu. Efekt BDP/FF vychází právě ze snížení periferní obstrukce s redukcí reziduálního objemu (RV) a s tím spojeným zvýšením usilovné vitální kapacity (FVC) [11].
Nefarmakologická léčba
U nemocných s CHOPN stadia II a vyššího se doporučuje ještě plicní dechová rehabilitace. Do nefarmakologické terapie patří i chirurgická léčba zahrnující bulektomii a volumredukční operace. Méně zatěžujícím výkonem je bronchoskopická volumredukce. V těchto případech se instaluje do průdušky, která funkčně drénuje oblast plic s hyperinflací, jednosměrný ventil. Výsledkem je pak zlepšení funkčních parametrů a symptomů onemocnění. Transplantace plic jako poslední řešení se indikuje u nemocných s krátkodobou prognózou života. U pacientů starších 65 let je pak vhodná ještě protichřipková a protipneumokoková vakcinace. U pacientů s hypoxemií je součástí komplexní léčby dlouhodobá domácí oxygenoterapie podávaná minimálně po dobu 16 hodin denně [1].
Závěr
Současný přístup k CHOPN se zaměřuje na posouzení příznaků pacienta s dopadem na kvalitu života. Podrobným diagnostickým postupem a vyhodnocením nálezů lze pak sestavit optimální terapeutickou intervenci. Optimální bronchodilatační léčba má mít rychlý nástup svého účinku během 5–15 minut a prodloužené působení. Tím lze docílit i snížení počtu aplikací záchranné medikace a rychle navodit bronchodilataci se zlepšením tolerance fyzické zátěže po probuzení [12]. Je nutné věnovat dostatek času podrobné edukaci pacienta, vysvětlit a vyzkoušet správnou inhalační techniku, objasnit princip léčby. Tím lze docílit dobré spolupráce pacienta a přidělit mu úlohu partnera ve společném léčebném úsilí. Udává se, že až 50 % exacerbací CHOPN nemusí být hlášeno, a tedy ani léčeno. Ve snaze snížit riziko exacerbací a zabránit rychlé progresi choroby bychom měli využít všechny dostupné terapeutické možnosti a nabídnout pacientovi pro něho optimální a vysoce účinnou léčbu. K ní lze nově zařadit i dózovaný aerosol beklomethason/formoterol s extra jemnými částicemi. Jeho nesporným a zásadním přínosem je, že při malé inhalační denní dávce IKS v systému Modulite lze docílit požadovaného protizánětlivého účinku zároveň s rychle nastupujícím bronchodilatačním efektem [9, 10].
Seznam použité literatury
- [1] Vestbo J, Hurd SS, Agusti AG, et al. Strategy for the diagnosis, management and prevention of chronic obstructive pulmonary disease, GOLD executive summary. Am J Respir Crit Care Med 2013; 187: 347–365.
- [2] Barnes PJ. Scientific rationale for inhaled combination therapy with long-acting beta2-agonists and corticosteroids. Eur Respir J 2002; 19: 182–191.
- [3] Dong ZH, Lin HH, Shau WY, et al. Comparative safety of inhaled medications in patients with chronic obstructive pulmonary disease: systematic review and mixed treatment comparison meta-analysis of randomized controlled trials. Thorax 2013; 68: 48–56.
- [4] Caramori G, Ito K, Papi A, et al. Interactions between long-acting ß2-agonists and glucocorticoids. Drug Discov Today Ther Strateg 2006; 3: 261–268.
- [5] Drummond MB, Dasenbrook EC, Pitz MW, et al. Inhaled corticosteroids in patients with stable chronic obstructive pulmonary disease: a systematic review and meta-analysis. JAMA 2008; 300: 2407–2416.
- [6] Martinez FJ, Curtis JL, Albert R. Role of macrolide therapy in chronic obstructive pulmonary disease. Int J Chron Obstruct Pulmon Dis 2008; 3: 331–350.
- [7] Singh D, Kampschulte J, Wedzicha JA, et al. A trial of beclomethasone/formoterol in COPD using EXACT-PRO to measure exacerbations. Eur Respir J 2013; 41: 12–17.
- [8] Calverley PM, Kuna P, Monsó E, et al. Beclomethasone/formoterol in the management of COPD: a randomised controlled trial. Respir Med 2010; 104: 1858–1868.
- [9] Linderg A, Szalai Z, Pullerits T, et al. Fast onset of effect of budesonide/formoterol versus salmeterol/fluticasone and salbutamol in patients with chronic obstructive pulmonary disease and reversible airway obstruction. Respirology 2007; 12: 732–739.
- [10] Partridge MR, Schuermann W, Beckman O, et al. Effect on lung function and morning activities of budesonide/formoterol versus salmeterol/fluticasone in patients with COPD. Ther Adv Respir Dis 2009; 3: 1–11.
- [11] Wedzicha JA, Singh D, Vestbo J, et al. Extrafine beclomethasone/formoterol in severe COPD patients with history of exacerbations. Respir Med 2014; http://dx.doi.org/10.1016/j.rmed.2014.05.013
- [12] Partridge MR, Karlsson N, Small IR. Patient insight into the impact of chronic obstructive pulmonary disease in the morning: an internet survey. Curr Med Res Opin 2009; 28: 2043–1048.