EXPLORER‑HCM – nové možnosti v léčbě obstrukce ve výtokovém traktu u hypertrofické kardiomyopatie
Souhrn:
Zemánek D. EXPLORER‑HCM – nové možnosti v léčbě obstrukce ve výtokovém traktu u hypertrofické kardiomyopatie. Remedia 2021; 31: 160–163.
Randomizovaná dvojitě zaslepená, placebem kontrolovaná studie fáze III EXPLORER‑HCM zkoumala efekt mavacamtenu, inhibitoru srdečního myozinu, u symptomatických pacientů s hypertrofickou kardiomyopatií s obstrukcí ve výtokovém traktu. Celkem bylo zařazeno 251 pacientů, kteří byli randomizováni k léčbě mavacamtenem (n = 123) a placebem (n = 128) trvající 30 týdnů. Léčba mavacamtenem pak vedla ke zmírnění obstrukce ve výtokovém traktu levé komory, ke zvýšení zátěžové kapacity, zlepšení funkční klasifikace dle NYHA (New York Heart Association) a subjektivního hodnocení zdravotního stavu.
Summary:
Zemanek D. EXPLORER‑HCM – new possibilities in the treatment of outflow tract obstruction in hypertrophic cardiomyopathy. Remedia 2021; 31: 160–163.
Phase 3, multicentre, randomized, double‑blind, placebo‑controlled EXPLORER‑HCM trial evaluated mavacamten, a cardiac myosin inhibitor, in symptomatic patients with hypertrophic cardiomyopathy and outflow tract obstruction. In total, 251 patients were enrolled and randomly assigned to mavacamten (n = 123) or placebo (n = 128) and treated for 30 weeks. The treatment with mavacamten improved exercise capacity, left ventricular outflow tract obstruction, NYHA functional class, and subjectively assessed health status in these patients.
Key words: hypertrophic cardiomyopathy, left ventricular outflow tract obstruction, mavacamten
Úvod
Hypertrofická kardiomyopatie (hypertrophic cardiomyopathy, HCM) je od počátku své existence spojena s výskytem obstrukce ve výtokovém traktu levé komory (left ventricle outflow tract, LVOT), a to až u 70 % pacientů s touto diagnózou [1]. Protože se podílí na klinické symptomatologii a také představuje jeden z rizikových faktorů výskytu náhlé srdeční smrti, je důležitá její léčba. Po dlouhou dobu jsme měli k dispozici pouze historická data o prospěšnosti nespecifické léčby pomocí betablokátorů, blokátorů vápníkových kanálů (verapamil) nebo disopyramidu [2]. Jejich efekt byl však často pouze přechodný, a tak se léčba obstrukce ve LVOT stávala v posledních letech stále více doménou nefarmakologických terapeutických přístupů, především chirurgické myektomie a katetrizační alkoholové septální ablace [3]. V roce 2020 však byla publikována přelomová studie EXPLORER HCM, která se zabývala lékem mavacamtenem [4]. Jedná se o selektivní inhibitor enzymu myozinové ATPázy, který redukuje vazbu aktinu a myozinu, což vede ke snížení kontraktility a zlepšení energetiky srdečního svalu. Tato studie navazovala na předchozí preklinická data a studii fáze II PIONEER HCM, která prokázala, že mavacamten je dobře tolerován a snižuje obstrukci ve LVOT hodnocenou pomocí maximálního gradientu po zátěži [5].
Cíl studie
Cílem studie EXPLORER HCM bylo porovnat účinnost mavacamtenu s placebem u pacientů se symptomatickou obstrukcí ve LVOT u HCM. Primární složený cílový ukazatel byl definován jako zvýšení vrcholné spotřeby kyslíku (VO2max) při spiroergometrii o 1,5 ml/kg/min a současně zmírnění dušnosti nejméně o jednu třídu funkční klasifikace dle NYHA (New York Heart Association) nebo zlepšení při spiroergometrii o 3,0 ml/kg/min bez současného zhoršení skóre NYHA.
Sekundární cílové ukazatele zahrnovaly změnu pozátěžového vrcholového gradientu ve LVOT, VO2max, námahové dušnosti (hodnoceno pomocí NYHA) a kvality života (hodnocené dle dotazníku Kansas City Cardiomyopathy Questionnaire Clinical Summary Score [KCCQ CSS] a Hypertrophic Cardiomyopathy Symptom Questionnaire Shortness of Breath [HCMSQ SoB]) před léčbou a po třicetitýdenní léčbě.
Charakteristika pacientů a metodika
EXPLORER HCM byla randomizovaná multicentrická, dvojitě zaslepená, placebem kontrolovaná studie fáze III. V 68 centrech ve 13 zemích (včetně České republiky) do ní bylo zařazeno celkem 251 pacientů. Vstupní kritéria zahrnovala pacienty starší 18 let s HCM (definována jako jinak nevysvětlitelná hypertrofie levé komory s tloušťkou stěny > 15 mm nebo 13 mm v případě familiárního výskytu), vrcholovým gradientem ve LVOT > 50 mm Hg v klidu, po Valsalvově manévru nebo po zátěži, se zachovalou systolickou funkcí levé komory (ejekční frakce levé komory [EF LK] > 55 %), kteří byli symptomatičtí dušností ve funkční třídě NYHA II a III. Pacienti museli být schopni absolvovat spiroergometrii a zátěžovou echokardiografii. Vylučující kritéria zahrnovala synkopu nebo setrvalou komorovou tachykardii při zátěži v době šesti měsíců před screeningem, prodloužený QT interval (QTc > 500 ms), paroxysmální fibrilaci síní a permanentní fibrilace síní bez antikoagulační léčby nejméně čtyři týdny před screeningem nebo nedostatečně kontrolované během posledního půl roku. Pacienti, kteří podstoupili septální redukční léčbu, mohli být zařazeni nejdříve po uplynutí šesti měsíců od procedury. Betablokátory a blokátory kalciových kanálů (verapamil) mohly být ponechány ve stejné dávce, pokud se jednalo o monoterapii. Dávka těchto léků musela být stabilní minimálně dva týdny před screeningem. Léčba disopyramidem musela být přerušena po dobu trvání studie. Randomizace probíhala v poměru 1 : 1 a zohledňovala funkční třídu dušnosti, léčbu betablokátory, typ zátěže (běhátko, ergometr) a zařazení do podstudie s magnetickou rezonancí.
Pacienti na počátku a také na konci studie podstoupili komplexní vyšetření včetně spiroergometrie a zátěžové echokardiografie. Poté byli randomizováni a sledováni v intervalech 2‒4 týdny, během nichž byla na podkladě maximálního gradientu ve LVOT upravena dávka mavacamtenu. Při kontrolách byly prováděny kontrolní laboratorní odběry a také klidová echokardiografie s provokací obstrukce ve LVOT pomocí Valsalvova manévru.
Výsledky
V době od 30. května
2018 do 12. července 2019 bylo zařazeno 251 pacientů
(59 % z nemocných, u nichž byl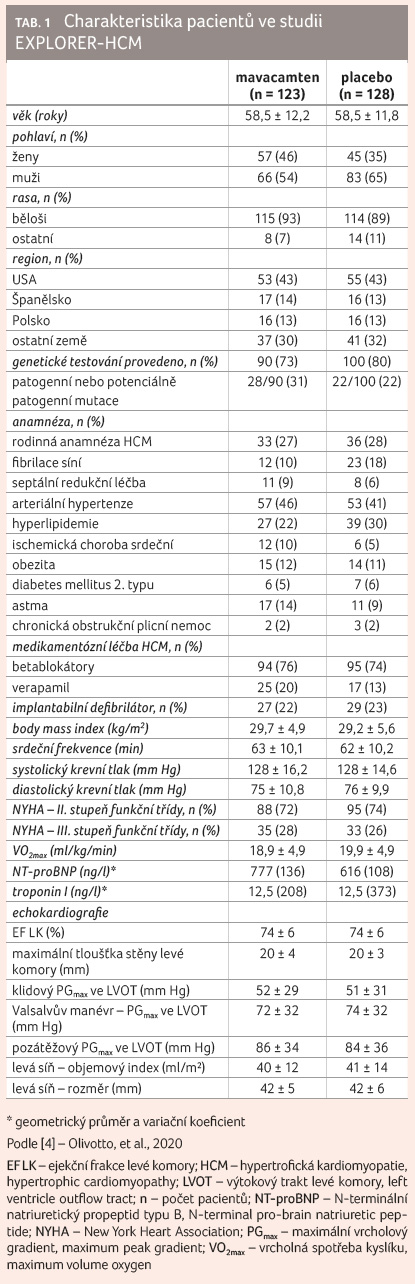 proveden screening). Ti
pak byli následně randomizováni do větve s mavacamtenem
(123 pacientů) a do placebové části (128 pacientů).
Základní charakteristika obou skupin je uvedena v tabulce 1
a soubory byly plně srovnatelné ve většině parametrů
s malým rozdílem u pohlaví (více žen v léčené
skupině), anamnézy fibrilace síní (více u placebové
skupiny) a koncentrací N terminálního natriuretického
propeptidu typu B (NT proBNP; vyšší u léčené
skupiny). Většina pacientů byla symptomatická dušností
II. funkční třídy NYHA (n = 183; 73 %) a většina
byla v průběhu studie nadále léčena betablokátorem nebo
verapamilem (n = 231; 92 %). U většiny pacientů
byla ponechána stejná dávka po celou dobu studie, pouze u 26
jedinců byla v průběhu upravována (16krát ve skupině
léčené mavacamtenem a 10krát ve skupině s placebem).
Předchozí septální redukční léčba byla provedena u 19
nemocných.
proveden screening). Ti
pak byli následně randomizováni do větve s mavacamtenem
(123 pacientů) a do placebové části (128 pacientů).
Základní charakteristika obou skupin je uvedena v tabulce 1
a soubory byly plně srovnatelné ve většině parametrů
s malým rozdílem u pohlaví (více žen v léčené
skupině), anamnézy fibrilace síní (více u placebové
skupiny) a koncentrací N terminálního natriuretického
propeptidu typu B (NT proBNP; vyšší u léčené
skupiny). Většina pacientů byla symptomatická dušností
II. funkční třídy NYHA (n = 183; 73 %) a většina
byla v průběhu studie nadále léčena betablokátorem nebo
verapamilem (n = 231; 92 %). U většiny pacientů
byla ponechána stejná dávka po celou dobu studie, pouze u 26
jedinců byla v průběhu upravována (16krát ve skupině
léčené mavacamtenem a 10krát ve skupině s placebem).
Předchozí septální redukční léčba byla provedena u 19
nemocných.
Studii dokončilo 244 pacientů (97 %). Mezi těmi, kteří sledování nedokončili, bylo pět pacientů, kteří přerušili léčbu. Z nich tři pro nežádoucí událost (dvě v mavacamtenové skupině – synkopa, fibrilace síní; jedna v placebové skupině – náhlá smrt). Další dva nemocní stáhli informovaný souhlas se studií (po jednom v každé větvi). Všichni ostatní dokončili plánované sledování.
Na konci studie 45 pacientů
(37 %) ve skupině léčené mavacamtenem splnilo primární
cíl, v placebové skupině to bylo pouze 22 pacientů (17 %)
a tento rozdíl byl statisticky významný (p = 0,0005).
Navíc zlepšení hodnoty VO2max o 3,0 ml/kg/min se
současným subjektivním zmírněním dušnosti nastalo u 25
(20 %) léčených a pouze u 10 (8 %) osob v placebové
skupině. Data jsou prezentována v tabulce 2.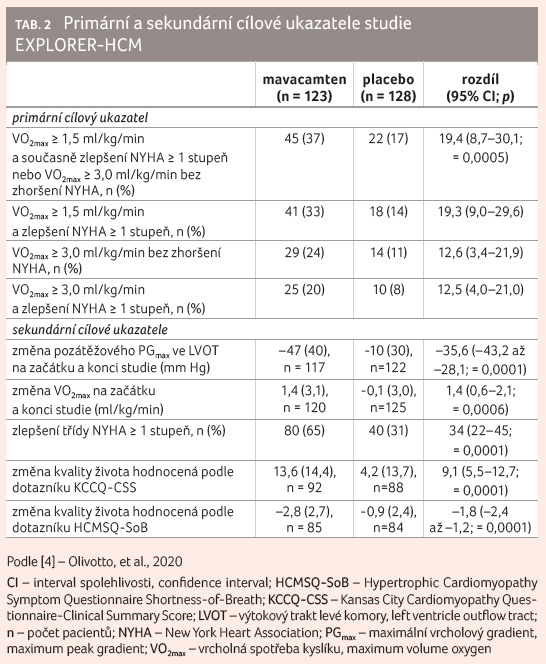
Při sledování dalších cílových ukazatelů vedla léčba mavacamtenem ke statisticky významnému poklesu vrcholového gradientu ve LVOT po zátěži (‒47 mm Hg vs. –10 mm Hg), ke zvýšení VO2max při spiroergometrii (‒1,4 ml/kg/min vs. –0,1 ml/kg/min), k subjektivnímu zmírnění dušnosti nejméně o jednu třídu hodnocenému pomocí funkční klasifikace NYHA (65 % vs. 31 %) a také ke zlepšení kvality života hodnocenému dle dotazníků KCCQ CSS (13,6 vs. 4,2) a HCMSQ SoB (‒2,8 vs. –0,9).
Pokles vrcholového gradientu ve LVOT
hodnocený podle klidového vyšetření a při provokaci
Valsalvovým manévrem byl patrný již od prvních týdnů
léčby a přetrvával po celou dobu studie. U léčené
skupiny došlo sice k malému poklesu EF LK ze 74,1 %
na 70,2 %, nicméně zároveň došlo ke snížení
koncentrace NT proBNP z hodnoty 777,4 ng/l na 163,1 ng/l,
jež bylo statisticky významné (graf 1A‒D). Změna EF LK
a pokles NT proBNP naopak nebyly pozorovány u placebové
skupiny. Navíc u 32 pacientů (17 %) léčených mavacamtenem
bylo dosaženo plné remise onemocnění definované jako pokles
vrcholového gradientu ve LVOT (v klidu i po provokaci)
pod 30 mm Hg a I. stupně funkční třídy NYHA.
Naopak u placeba to bylo pouze u jednoho pacienta (1 %).
Na konci studie byl rovněž u 75 pacientů (74 %)
v léčené skupině klidový i provokovaný gradient
ve LVOT menší než 50 mm Hg, a to na rozdíl
od pouze 22 pacientů (21 %) u kontrolní skupiny.
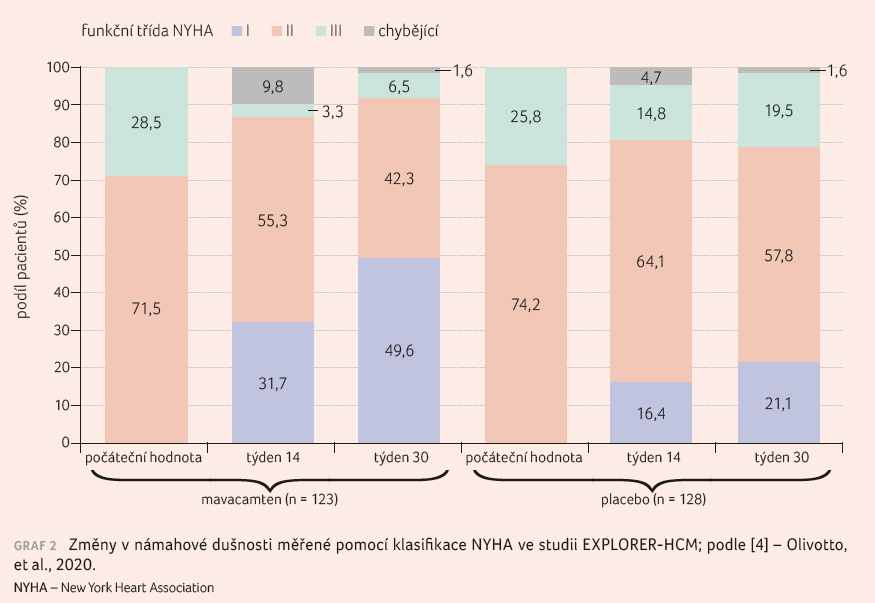
V grafu 2 jsou prezentovány změny v námahové
dušnosti hodnocené pomocí NYHA v průběhu studie v obou
skupinách, které ukazují subjektivně lepší vnímání dušnosti
u pacientů léčených mavacamtenem.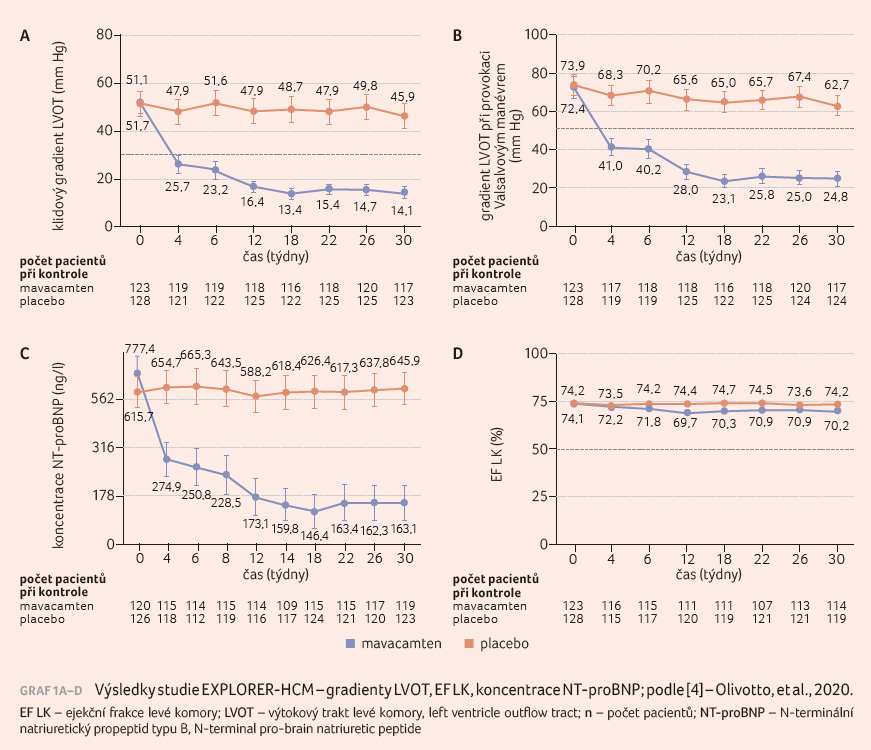
Nežádoucí účinky nebyly časté a byly hlášeny 11krát u 10 pacientů léčeným mavacamtenem a 20krát u 11 pacientů léčených placebem. U skupiny s mavacamtenem to byly fibrilace síní (2), synkopa (2), stresová kardiomyopatie (2), divertikulitida, závažná infekce, zhmoždění a zlomenina předloktí. U placebové větve to byly fibrilace síní (4), synkopa (1), náhlá smrt (1), tranzitorní ischemická ataka (1), srdeční selhání (1), virová gastroenteritida (1), močová infekce (2), revmatoidní artritida (1), dehydratace (1), nádor prostaty (1), cholesteatom (1) a polyp hlasivky (1). Z těchto nežádoucích příhod byly čtyři hodnoceny jako závažné u mavacamtenu (2 fibrilace síní, 2 stresová kardiomyopatie) a čtyři u placeba (3 fibrilace síní, 1 fibrilace síní se srdečním selháním). Kromě toho byl u devíti pacientů (7 mav
acamten, 2 placebo) pozorován pokles EF LK pod 50 %. U pěti z nich (3 mavacamten, 2 placebo) bylo přistoupeno k protokolem vedenému dočasnému přerušení léčby, během nějž došlo k úpravě EF LK. U zbylých čtyř pacientů (léčených mavacamtenem) byl pozorován pokles EF LK až na konci studie při třicetitýdenní kontrole, z toho u tří bylo hlášeno zlepšení EF LK během osmitýdenního sledování po ukončení podávání medikace. Zbylý pacient měl těžký pokles EF LK hodnocený jako procedurální komplikace ablace fibrilace síní, provedené po ukončení studie s úpravou EF LK k 50 %. Šest pacientů (tři v každé skupině) mělo také prodloužený QTc interval, což vedlo k dočasnému přerušení léčby s plnou úpravou přetrvávající po znovuzahájení léčby.
Diskuse
Ve studii EXPLORER HCM byla léčba pomocí mavacamtenu u symptomatické obstrukční HCM dobře tolerována a vedla k poklesu obstrukce ve LVOT a ke zmírnění klinických symptomů. Ve studii bylo dosaženo statisticky významných rozdílů pro všechny primární i sekundární cílové ukazatele. Léčba mavacamtenem vedla k redukci jak klidového, tak pozátěžového vrcholového gradientu ve LVOT a současně ke zlepšení klinického stavu hodnoceného pomocí objektivních kritérií (VO2max) nebo subjektivních kritérií (dotazníky KCCQ CSS a HCMSQ SoB). Navíc kompletní remise (třída NYHA I a vrcholový gradient ve LVOT v klidu i při zátěži < 30 mm Hg) byla během třicetitýdenní léčby pozorována u 27 % pacientů v léčené skupině ve srovnání s 1 % v placebové větvi.
Prospěch z léčby mavacamtenem hodnocený pomocí dosažení primárního cíle byl prokázán napříč různými podskupinami, byť v některých případech to nebylo na statisticky významné hladině. Jednalo se především o mladší pacienty, pacienty s léčbou betablokátory, kteří byli vyšetřováni pomocí bicyklového ergometru a s negativním průkazem patogenní mutace. Pokud bychom však hodnotili tyto podskupiny na základě snížení vrcholového gradientu ve LVOT, budou výsledky statisticky významné pro všechny podskupiny.
Studie EXPLORER HCM ukázala, že léčba obstrukce ve LVOT u pacientů s HCM pomocí mavacamtenu je efektivní a bezpečná. Do budoucna bude potřeba ještě získat data o dlouhodobém efektu, a to především ve vztahu k mírnému poklesu EF LK. Tímto tématem se zabývá probíhající extenze studie s názvem MAVA LTE (NCT03723655). Další otázkou je pak postavení mavacamtenu v algoritmu léčby obstrukce ve LVOT u HCM, a to především ve vztahu k septální redukční léčbě. Tímto tématem se zabývá studie VALOR HCM (NCT04349072). V uvedené studii jsou zařazeni i pacienti ve IV. funkční třídě NYHA a léčení disopyramidem, kteří byli ze studie EXPLORER HCM vyloučeni.
Závěr
Mavacamten se ve studii EXPLORER HCM ukázal jako bezpečný a účinný u pacientů s HCM a obstrukcí ve LVOT. Jeho třicetitýdenní podávání vedlo ke snížení vrcholového klidového i provokovaného gradientu ve LVOT a také ke zlepšení klinického stavu hodnoceného podle objektivních (VO2max při spiroegometrii) nebo subjektivních parametrů (třída NYHA, dotazníky kvality života).
Seznam použité literatury
- [1] Zemánek D, Tomasov P, Homolová S, et al. Sublingual isosorbide dinitrate for the detection of obstruction in hypertrophic cardiomyopathy. Eur J Echocardiogr 2011; 12: 684–687.
- [2] Elliott PM, Anastasakis A, Borger MA, et al. 2014 ESC Guidelines on diagnosis and management of hypertrophic cardiomyopathy: the Task Force for the Diagnosis and Management of Hypertrophic Cardiomyopathy of the European Society of Cardiology (ESC). Eur Heart J 2014; 35: 2733‒2779.
- [3] Nishimura RA, Seggewiss H, Schaff HV. Hypertrophic Obstructive Cardiomyopathy: Surgical Myectomy and Septal Ablation. Circ Res 2017; 121: 771‒783.
- [4] Olivotto I, Oreziak A, Barriales‑Villa R, et al.; EXPLORER‑HCM study investigators. Mavacamten for treatment of symptomatic obstructive hypertrophic cardiomyopathy (EXPLORER‑HCM): a randomised, double‑blind, placebo‑controlled, phase 3 trial. Lancet 2020; 396: 759‒769.
- [5] Heitner SB, Jacoby D, Lester SJ, et al. Mavacamten Treatment for Obstructive Hypertrophic Cardiomyopathy: A Clinical Trial. Ann Intern Med 2019; 170: 741‒748.