Rivaroxaban u pacientů s akutním koronárním syndromem – studie ATLAS ACS 2-TIMI 51
Akutní koronární syndromy jsou způsobeny aterosklerotickými pláty a následnou trombózou. Faktor Xa hraje zásadní roli v procesu trombózy, proto by podávání inhibitoru faktoru Xa – rivaroxabanu – mohlo snížit výskyt kardiovaskulárních příhod u pacientů s akutním koronárním syndromem.
ATLAS ACS 2-TIMI 51 je dvojitě slepá, randomizovaná, placebem kontrolovaná studie, do které bylo zařazeno 15 526 nemocných s akutním koronárním syndromem. Nemocní dostávali 2,5 mg nebo 5,0 mg rivaroxabanu 2krát denně proti placebu po dobu průměrně 13 měsíců. Pacienti byli randomizováni v poměru 1 : 1 : 1 (5174 pacientů dostávalo rivaroxaban v dávce 2krát denně 2,5 mg, 5176 pacientů v dávce 2krát denně 5,0 mg). Primárním cílem studie bylo zjištění výskytu úmrtí z kardiovaskulárních příčin, infarktu myokardu nebo cévní mozkové příhody.
Rivaroxaban signifikantně snížil riziko primárního cíle ve srovnání s placebem: 8,9 % vs. 10,7 % (HR 0,84, CI: 0,74–0,96; p = 0,008), se signifikantním zlepšením pro obě dávky: 2,5 mg (9,1 % vs. 10,7 %; p = 0,02), 5 mg (8,8 % vs. 10,7 %; p = 0,03), což celkově znamená snížení o 16 %. Podávání 2,5 mg rivaroxabanu 2krát denně snížilo výskyt úmrtí z kardiovaskulárních příčin (2,7 % vs. 4,1 %; p = 0,002) i počet úmrtí celkově (2,9 % vs. 4,5 %; p = 0,002). Rivaroxaban ve srovnání s placebem zvýšil výskyt krvácivých komplikací, které nebyly součástí bypassové operace (2,1 % vs. 0,6 %; p < 0,001), i intrakraniálních krvácení (0,6 % vs. 0,2 %; p = 0,009). Výskyt fatálních krvácení byl nižší při dávkování 2krát denně 2,5 mg než při podávání dávky 2krát denně 5,0 mg (0,1 % vs. 0,4 %; p = 0,04).
Výsledky studie lze shrnout závěrem, že u pacientů s akutním koronárním syndromem došlo po léčbě rivaroxabanem k poklesu výskytu složeného cíle (úmrtí z kardiovaskulárních příčin, infarkt myokardu a cévní mozková příhoda). Rivaroxaban zvýšil výskyt velkých i intrakraniálních krvácení, nezvýšil však výskyt fatálních krvácení.
Úvod
U nemocných po akutním koronárním syndromu přetrvává vysoké riziko dalších koronárních trombotických příhod, a to i přes léčbu kyselinou acetylsalicylovou a thienopyridiny. Proto se stalo velmi zajímavou otázkou sledování účinku perorálních antikoagulancií u těchto nemocných. Již existují některé pozitivní informace o podávání léčebné kombinace warfarin + aspirin u nemocných po akutní koronární příhodě. Na druhé straně jsou ale známy i krvácivé komplikace při této léčbě, výrazně limitující její široké užití. Podobně ximelagatran přidaný k aspirinu měl pozitivní efekt, avšak byl stažen z trhu pro hepatotoxicitu.
Rivaroxaban je perorální antikoagulans, které selektivně inhibuje faktor Xa. Tento faktor je jedním z konečných faktorů společné cesty koagulační kaskády vedoucí k formaci trombinu, který je významným faktorem pro agregaci destiček. Studie Acute Coronary Syndrome-Thrombolysis in Myocardial Infarction 46 (ATLAS ACS-TIMI 46) byla studií druhé fáze a zařadila 3491 nemocných ve snaze najít optimální dávku rivaroxabanu. Rivaroxaban byl testován v dávce 5–20 mg denně a srovnáván s placebem. Nejnižší dávka se ukázala být nejúčinnější a nejbezpečnější, vysoké dávky výrazně zvyšovaly výskyt krvácení. Na základě těchto dat byla připravena studie ATLAS ACS 2-TIMI 51 se dvěma dávkami: 2krát denně 2,5 mg a 2krát denně 5,0 mg.
Výběr nemocných a cíle studie
Do studie mohli být zařazeni nemocní starší 18 let s akutním koronárním syndromem – infarktem myokardu s elevacemi ST, infarktem myokardu bez elevací ST nebo s nestabilní anginou pectoris. Pacienti mladší 55 let museli mít diabetes mellitus nebo anamnézu již prodělaného infarktu myokardu. Mezi důležitá vylučovací kritéria patřila trombocytopenie < 90 000/ml3, anémie s hemoglobinem < 10 g/dcl, anamnéza krvácení do trávicího traktu v po-
sledních 12 měsících či krvácení do mozku kdykoliv v anamnéze. Vyloučeni byli i nemocní, kteří při léčbě aspirinem či thienopyridinem prodělali cévní mozkovou příhodu.
Pacienti byli randomizováni do sedmi dní po přijetí do nemocnice v poměru 1 : 1 : 1 k užívání 2krát denně 2,5 mg rivaroxabanu, 2krát denně 5,0 mg rivaroxabanu nebo placeba. Všichni pacienti měli dostávat aspirin a thienopyridiny byly podávány v souladu s místními doporučeními. Maximální doba sledování byla 31 měsíců, kontrolní návštěvy probíhaly měsíc po zařazení, 3 měsíce po zařazení a následně každé 3 měsíce.
Primární cíl byl složený: jednalo se o úmrtí, infarkt myokardu nebo o cévní mozkovou příhodu. Sekundární cíle byly součástí primárního cíle jednotlivě. Primární bezpečnostní cíl představovalo krvácení, které nebylo v souvislosti s bypassovou operací.
Základní charakteristika a výsledky
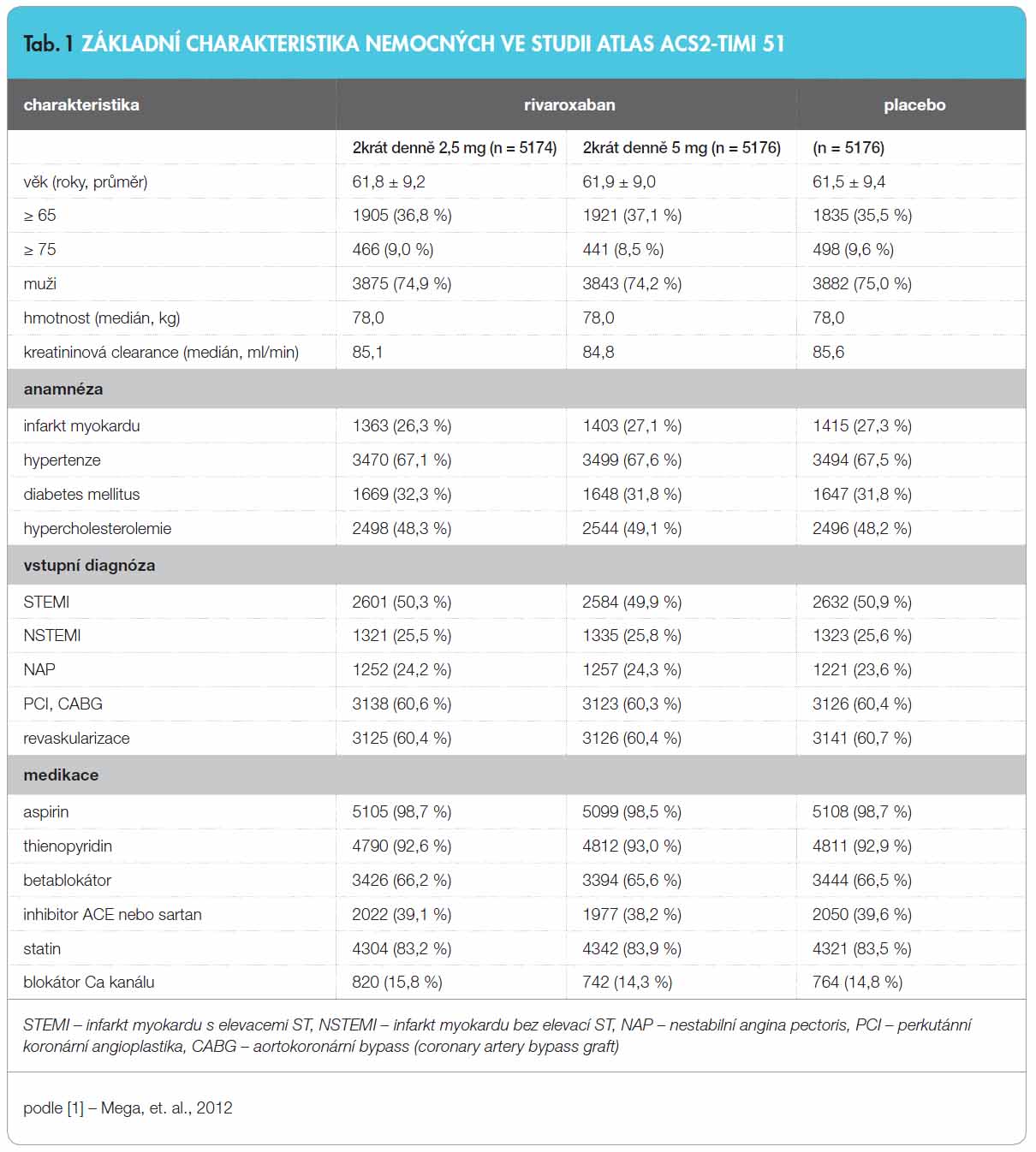 Studie probíhala od listopadu 2008 do srpna 2011. Randomizováno bylo 15 526 nemocných v 766 centrech ze 44 zemí. Základní charakteristiku nemocných podle jednotlivých větví ukazuje tab. 1.
Studie probíhala od listopadu 2008 do srpna 2011. Randomizováno bylo 15 526 nemocných v 766 centrech ze 44 zemí. Základní charakteristiku nemocných podle jednotlivých větví ukazuje tab. 1.
Průměrná doba léčby ve studii byla 13,1 měsíce. K předčasnému ukončení studijní medikace došlo u 26,9 % pacientů léčených dávkou 2krát denně 2,5 mg a u 29,4 % pacientů s dávkou 2krát denně 5 mg, resp. u 26,4 % pacientů užívajících placebo. Nejčastější příčinou ukončení léčby rivaroxabanem byly nežádoucí účinky a rozhodnutí pacienta.
![Graf 1 Primární cíl ve studii ATLAS ACS2-TIMI 51: kardiovaskulární úmrtí, infarkt myokardu a cévní mozková příhoda; podle [1] – Mega, et. al., 2012. NNT – Number Needed to Treat](https://www.remedia.cz/photo-a-28891---.jpg)
Hlavní výsledky pro obě síly rivaroxabanu ukazují grafy 1 a 2. Primární cíl a kardiovaskulární úmrtí pacientů léčených dávkou 2krát denně 5 mg rivaroxabanu ukazuje graf 3. Primární cíl, kardiovaskulární úmrtí a celková úmrtí, k nimž došlo při podávání dávky 2krát denně 2,5 mg rivaroxabanu, ukazuje graf 4. Primární cíl pro obě dávky rivaroxabanu podle podskupin ukazuje graf 5.
I![Graf 2 Vliv léčby rivaroxabanem na výskyt trombózy ve stentu ve studii ATLAS ACS2-TIMI 51; podle [1] – Mega, et. al., 2012.](https://www.remedia.cz/photo-a-28892---.jpg) ntrakraniální krvácení se vyskytlo u 14 (0,4 %) pacientů léčených dávkou 2krát denně 2,5 mg, u 18 (0,7 %) pacientů léčených dávkou 2krát denně 5 mg, u 32 (0,6 %) pacientů léčených nějakou dávkou rivaroxabanu a u 5 (0,2 %) pacientů užívajících placebo, což bylo statisticky významné (2krát denně 2,5 mg vs. placebo; p = 0,04, 2krát denně 5 mg vs. placebo; p = 0,005, jakákoliv dávka vs. placebo; p = 0,009). Smrtelné krvácení nastalo u 6 (0,1 %) nemocných dostávajících dávku 2krát denně 2,5 mg, u 15 (0,4 %) nemocných s dávkou 2krát denně 5 mg, u 21 (0,3 %) nemocných při léčbě jakoukoli dávkou rivaroxabanu a u 9 (0,2 %) nemocných dostávajících placebo, což nebylo statisticky významné; můžeme uzavřít, že ani jedna dávka nezvýšila výskyt úmrtí na krvácení. Podávání rivaroxabanu nebylo spojeno s žádným jiným specifickým nežádoucím účinkem.
ntrakraniální krvácení se vyskytlo u 14 (0,4 %) pacientů léčených dávkou 2krát denně 2,5 mg, u 18 (0,7 %) pacientů léčených dávkou 2krát denně 5 mg, u 32 (0,6 %) pacientů léčených nějakou dávkou rivaroxabanu a u 5 (0,2 %) pacientů užívajících placebo, což bylo statisticky významné (2krát denně 2,5 mg vs. placebo; p = 0,04, 2krát denně 5 mg vs. placebo; p = 0,005, jakákoliv dávka vs. placebo; p = 0,009). Smrtelné krvácení nastalo u 6 (0,1 %) nemocných dostávajících dávku 2krát denně 2,5 mg, u 15 (0,4 %) nemocných s dávkou 2krát denně 5 mg, u 21 (0,3 %) nemocných při léčbě jakoukoli dávkou rivaroxabanu a u 9 (0,2 %) nemocných dostávajících placebo, což nebylo statisticky významné; můžeme uzavřít, že ani jedna dávka nezvýšila výskyt úmrtí na krvácení. Podávání rivaroxabanu nebylo spojeno s žádným jiným specifickým nežádoucím účinkem.
Diskuse
![Graf 3 Primární cíl (A) a kardiovaskulární úmrtí (B) pacientů léčených dávkou 2krát denně 5 mg rivaroxabanu ve studii ATLAS ACS2-TIMI 51; podle [1] – Mega, et. al., 2012. NNT – Number Needed to Treat](https://www.remedia.cz/photo-a-28893---.jpg)
Nemocní po akutním koronárním syndromu jsou ohroženi další trombotickou příhodou, a to i přes maximální antiagregační terapii, která dnes zahrnuje podávání kyseliny acetylsalicylové, ve většině případů v kombinaci s thienopyridiny (v České republice zpravidla v kombinaci s klopidogrelem, tiklopidin se již v ČR nepoužívá a na trhu se nově objevil prasugrel – na přelomu let 2011/2012). Ve studii ATLAS ACS 2-TIMI 51 rivaroxaban významně snížil výskyt primárního cíle úmrtí z kardiovaskulárních příčin, výskyt infarktu myokardu a cévní mozkové příhody u nemocných po akutní koronární příhodě. Byl pozorován jasný účinek i pro jednotlivé komponenty primárního cíle a nebylo podstatné, o jakou formu akutního koronárního syndromu se jednalo – zda o infarkt myokardu s ST elevacemi, infarkt myokardu bez ST elevací či o nestabilní anginu pectoris. Pozitivní účinek byl pozorován ve všech regionech, tedy v Severní i Jižní Americe, východní i západní Evropě či v Asii. Při léčbě dávkou 2krát denně 2,5 mg bylo dosaženo statistické ![Graf 4 Primární cíl (A), kardiovaskulární úmrtí (B) a celková úmrtí (C), k nimž došlo při podávání dávky 2krát denně 2,5 mg rivaroxabanu, ve studii ATLAS ACS2-TIMI 51; podle [1] – Mega, et. al., 2012. NNT – Number Needed to Treat](https://www.remedia.cz/photo-a-28894---.jpg) významnosti i pro ten nejtvrdší cíl: kardiovaskulární úmrtí (p = 0,005) a všechna úmrtí (p = 0,002). Co se týká bezpečnosti, obě dávky rivaroxabanu lehce zvýšily výskyt krvácení ve srovnání s placebem, ale bez zvýšení počtu úmrtí na krvácení.
významnosti i pro ten nejtvrdší cíl: kardiovaskulární úmrtí (p = 0,005) a všechna úmrtí (p = 0,002). Co se týká bezpečnosti, obě dávky rivaroxabanu lehce zvýšily výskyt krvácení ve srovnání s placebem, ale bez zvýšení počtu úmrtí na krvácení.
![Graf 5 Primární cíl pro obě dávky rivaroxabanu podle podskupin ve studii ATLAS ACS2-TIMI 51; podle [1] – Mega, et. al., 2012. HR – poměr rizik; CI – konfidenční interval; ASA – kyselina acetylsalicylová; IM – infarkt myokardu; DM – diabetes mellitus; STEMI – infarkt myokardu s elevacemi ST; NSTEMI – infarkt myokardu bez elevací ST; NAP – nestabilní angina pectoris](https://www.remedia.cz/photo-a-28895---.jpg)
Antikoagulační léčba je mnohdy užívána společně s antiagregační léčbou v akutní fázi koronárního syndromu. Po propuštění z nemocnice však nemocní většinou užívají pouze antiagregační léčbu, přestože menší studie naznačily možnost dalšího prospěchu z přidání léčby antikoagulační. Informace však nebyla podepřena mortalitními důkazy a popisované komplikace ve smyslu krvácení byly poměrně časté. Studie ATLAS ACS 2-TIMI 51 přinesla jasné důkazy ve prospěch nízké dávky rivaroxabanu – přímého inhibitoru Xa.
Při dávce 2krát denně 2,5 mg rivaroxabanu byl výskyt kardiovaskulárních úmrtí snížen o 34 % a výskyt úmrtí celkově o 32 %. Tato nízká dávka také snižovala výskyt recidiv infarktu myokardu a trombózy ve stentu. Z tohoto pohledu se zdá být přidání malé dávky rivaroxabanu k antitrombotické léčbě účinné a bezpečné.
Velmi důležitou otázkou je bezpečnost, v tomto případě především výskyt krvácení. Dřívější studie srovnávaly rivaroxaban s warfarinem či s enoxaparinem a ukázaly stejný výskyt krvácení. Ve studii ATLAS ACS 2-TIMI 51 byl rivaroxaban srovnán s placebem a výskyt krvácení byl vyšší při aktivní léčbě, především při dávkování 2krát denně 5 mg, ale ani jedna dávka nezvýšila výskyt krvácivých smrtelných komplikací.
Všechny dosud provedené studie s podobnými preparáty, jako je rivaroxaban (apixaban, dabigatran či darexaban), ukázaly zvýšený výskyt krvácení, ale současně snížený výskyt kardiovaskulárních příhod. Velmi důležité je srovnání s podobnou studií s apixabanem (studie APPRAISE-2), která ukázala zvýšený výskyt krvácivých komplikací bez pozitivního účinku na kardiovaskulární příhody. Rozdíly jsou obtížně vysvětlitelné, hlavním rozdílem je pravděpodobně fakt, že se studie ATLAS ACS 2-TIMI 51 nesměli účastnit nemocní po cévní mozkové příhodě.
Důležité je také zmínit, že ve studiích u nemocných s fibrilací síní užívajících rivaroxaban byly použity mnohem vyšší dávky, konkrétně ve studiích EINSTEIN či ROCKET dávka 1krát denně 20,0 mg, tedy dvoj- až čtyřnásobně vyšší dávka než ve studii ATLAS ACS 2-TIMI 51.
Závěr
Léčba malou dávkou rivaroxabanu u nemocných po akutním koronárním syndromu snížila výskyt kardiovaskulárních úmrtí, infarktu myokardu i cévní mozkové příhody. Tento výrazně pozitivní efekt byl ale doprovázen zvýšeným výskytem krvácení, nebyl však pozorován trend ve zvýšení výskytu smrtelných krvácení. Dávka 2krát denně 2,5 mg významně snížila jak kardiovaskulární, tak celkovou mortalitu. Můžeme tedy uzavřít, že malá dávka nového anti-koagulačního léku rivaroxabanu by mohla být další cestou v léčbě nemocných po akutním koronárním syndromu.
Seznam použité literatury
- [1] Mega JL, Braunwald E, Wiviott SD, et al. for the ATLAS ACS 2-TIMI 51 Investigators: ATLAS: Rivaroxaban in Patients with a Recent Acute Coronary Syndrome. N Engl J Med 2012; 366: 9–19.