Sekukinumab v terapii psoriatické artritidy
Souhrn:
Šimíčková E. Sekukinumab v terapii psoriatické artritidy. Remedia 2022; 32: 33–36.
Psoriatická artritida je chronické systémové autoimunitní onemocnění, pro něž jsou typické kloubní postižení (artritida) a přítomnost kožní psoriázy. Vhodně nastavenou léčbou lze dosáhnout remise základního onemocnění, jak popisuje následující kazuistika. U pacientky trpící kožní formou plakové psoriázy od roku 1985 a kloubními obtížemi (artritidou) od prosince 2018 byla iniciálně zahájena léčba metotrexátem (MTX). Ani po navýšení dávky MTX nedošlo ke zlepšení kožní a kloubní složky. Z důvodu přetrvávající vysoké klinické a laboratorní aktivity onemocnění byla u pacientky zahájena léčba biologickým lékem sekukinumabem v dávce 150 mg. K významnému zlepšení stavu i laboratorních parametrů došlo již za měsíc po začátku terapie. Léčba sekukinumabem aktuálně probíhá 30 měsíců, onemocnění je trvale v remisi, pacientka se vrátila do běžného života a její klinický i psychický stav se významně upravily.
Summary:
Simickova E. Secukinumab in the therapy of psoriatic arthritis. Remedia 2022; 32: 33–36.
Psoriatic arthritis is a chronic systemic autoimmune disease that typically affects joints (arthritis) and presents as skin psoriasis. A remission of the underlying condition can be achieved by adequately setting the therapy, as evidenced by the following case study. In a patient suffering from a skin form of plaque psoriasis since 1985 and joint problems (arthritis) since December 2018, the therapy with methotrexate was initiated at first. Skin and joint status improvement were not reached even after the dose increase. Because of lingering high clinical and laboratory disease activity, the therapy with 150 mg of secukinumab, a biologic, was initiated. The improvement of clinical status and laboratory parameters was achieved a month from the beginning of treatment. Currently, the therapy has been administered for 30 months, the disease reached a permanent remission, the patient returned to her daily life, and her clinical and psychological status has improved significantly.
Key words: psoriatic arthritis, biologic therapy, secukinumab.
Úvod
Psoriatická artritida (PsA) představuje systémové zánětlivé autoimunitní revmatické onemocnění řazené do skupiny spondyloartritid (obvykle séronegativní) [1]. Nemoc je charakterizována postižením kloubů a páteře, kožní psoriázou i dalším postižením organismu.
Typickým klinickým nálezem je psoriáza kůže a nehtů (postižení nehtové matrix, nehtového lůžka), daktylitida (difuzní otok prstu, tzv. párkovitý prst), entezitida, periferní artritida kloubů, časté postižení distálních interfalangeálních (DIP) kloubů, postižení páteře.
Laboratorně bývá zachycena absence revmatoidních faktorů (RF) a protilátek proti cyklickým citrulinovaným peptidům (anti CCP), elevace sedimentace erytrocytů (FW) a proteinu akutní fáze (C reaktivní protein, CRP). Na rentgenovém nálezu (hlavně malých kloubů rukou a nohou) jsou časté eroze a resorpce, zúžení kloubní štěrbiny (eroze v místě entezí, kostní novotvorba v místě entezí), syndesmofyty či sakroiliitida v oblasti páteře.
Při začátku onemocnění PsA kožní
složka postižení (psoriáza) obvykle předchází kloubní
postižení (artritidu), současný začátek kloubních i kožních
projevů PsA se vyskytuje ojediněle. Případ, kdy postižení
kloubů předchází kožní projevy, bývá nejméně častý.
Nemoc postihuje ženy i muže rovnoměrně. Roli při
vzniku tohoto onemocnění hrají faktory genetické, imunologické
a vlivy zevního prostředí [2]. Při PsA bývají často
přítomny extraartikulární manifestace, např. iridocyklitidy,
Crohnova choroba, postižení kardiovaskulárního systému a další
[3].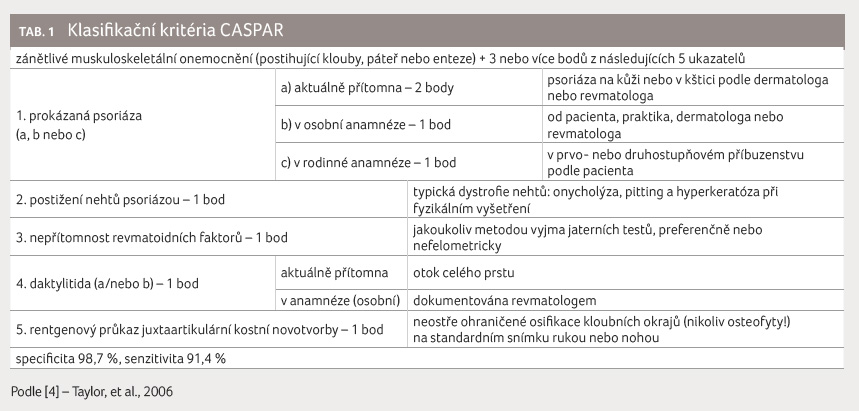
Pro potvrzení diagnózy PsA jsou používána klasifikační kritéria CASPAR (Classification Criteria for Psoriatic Arthritis), tabulka 1 [4].
Kazuistika
V této kazuistice prezentujeme případ čtyřiapadesátileté pacientky. Z rodinné anamnézy je významná pouze revmatoidní artritida babičky, ostatní členové rodiny včetně dvou dětí jsou bez klinicky významných diagnóz. Psoriáza ani PsA se v rodině nevyskytují.
Pacientka se dlouhodobě léčila pro vertebrogenní algický syndrom v oblasti lumbosakrální části páteře, pro osteoartrózu kolen a kyčlí bilaterálně a neurastenii. V minulosti podstoupila cholecystektomii pro lithiázu. Kožní problémy (psoriasis vulgaris) začaly kolem roku 1985, nejvíce v oblasti loktů, holení a zad. Kloubní obtíže se přidaly v prosinci roku 2018. Do medikace byl praktickým lékařem zaveden meloxikam 15,0 mg (1 tbl. dle potřeby).
Při prvním revmatologickém vyšetření pacientka splnila kritéria CASPAR pro diagnózu PsA: plaková forma psoriázy (přibližně 25 % povrchu těla), daktylitida na třetím prstu levé ruky, psoriáza nehtů, oligoartritida. Z výsledků laboratorního vyšetření byla zjištěna elevace CRP – 28 mg/l, elevace FW – 50 mm/h, negativita autoprotilátek včetně RF a anti CCP, lidský leukocytární antigen B27 (HLA B27) byl rovněž negativní. U pacientky byla doložena vysoká aktivita základního onemocnění podle používaných skóre: PASI (Psoriasis Area Severity Index) 24,6; DAPSA (Disease Activity in Psoriatic Arthritis) 49; NAPSI (Nail Psoriasis Severity Index) – takzvaný pitting edém, onycholýza na horních končetinách, hyperkeratóza na dolních končetinách; DAS28 (Disease Activity Index) 7,98; VAS (Visual Analogue Scale) 78. Entezitidy byly přítomny na Achillových šlachách bilaterálně. Po potvrzení diagnózy PsA v únoru 2019 byly do medikace nově přidány metotrexát (MTX) subkutánně (s.c.) 15,0 mg (1× týdně), kyselina listová perorálně (p.o.) 10,0 mg (1× týdně), diklofenak p.o. 100,0 mg (1 0 0). Bromazepam 3,0 mg dle potřeby a citalopram 10,0 mg (1 0 0) byly ponechány, meloxikam byl vysazen.
V rámci rutinní kontroly po měsíci užívání nově nastavené léčby nebyly zaznamenány větší klinické změny. Stále přetrvávaly vysoká zánětlivá aktivita s hodnotou CRP 29 mg/l, FW 48 mm/h, DAS28 7,76, VAS 80, DAPSA 49,3, PASI 27,2, NAPSI se stejnými projevy, daktylitida na třetím prstu levé ruky a entezitidy v oblasti Achillových šlach. Pacientka udávala významné kožní a kloubní obtíže bez extraartikulárních projevů. Medikace zahrnovala MTX 15,0 mg s.c. (1× týdně), kyselinu listovou p.o. 10,0 mg (1× týdně), diklofenak p.o. 100,0 mg (1× denně), bromazepam 3,0 mg dle potřeby, citalopram 10,0 mg (1 0 0). Pacientka užívala navíc při bolesti paracetamol 500,0 mg 2−3× denně.
Po třech měsících byl stav pacientky bez větších uspokojivých změn (CRP 26 mg/l, FW 41 mm/h, DAS28 6,97, VAS 80, DAPSA 48,1, PASI 24,2). U stávající medikace byla navýšena dávka MTX na 20,0 mg 1× týdně. Z důvodu významné aktivity onemocnění byly při kontrole aplikovány intramuskulárně glukokortikoidy (Diprophos v dávce 1,0 ml). Týden po této aplikaci bylo u pacientky zaznamenáno mírné zlepšení v oblasti kožních změn, po dalším týdnu nastalo opět zhoršení.
Při kontrole jeden měsíc po navýšení
dávky MTX byl celkový stav pacientky neuspokojivý (CRP 28 mg/l,
FW 56 mm/h, DAS28 7,1, VAS 90, DAPSA 50,2, PASI 28,2), nasazená
medikace neprokázala účinnost u kožních ani kloubních změn
(obr. 1A, B).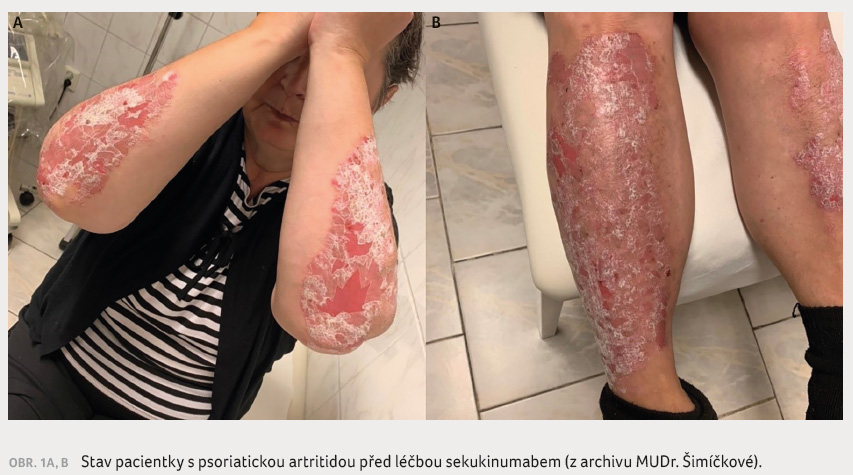
Vzhledem ke stále se zhoršujícímu klinickému stavu (postižení kloubů a kůže), k trvale vysokým hodnotám reaktantů akutní fáze, zhoršujícímu se psychickému rozpoložení pacientky a nepříznivé prognóze onemocnění byla zahájena léčba sekukinumabem (Cosentyx) v dávce 150,0 mg s.c. v týdnu 0, 1, 2, 3, 4 a posléze aplikace jednou za měsíc. Před podáním biologické léčby byla pacientka vyšetřena plicním lékařem (Mantoux test negativní, Qauntiferon test negativní, klinické vyšetření a RTG plic bez patologického nálezu), v naší ordinaci byly provedeny laboratorní testy potřebné k zahájení terapie sekukinumabem dle aktuálních doporučených postupů České revmatologické společnosti [5]. Ostatní medikace byla u pacientky ponechána.
Při kontrole po měsíci léčby
sekukinumabem bylo zjištěno významné klinické i laboratorní
zlepšení (obr. 2A, B). Zároveň došlo k výraznému
poklesu hodnot skórovacích indexů aktivity onemocnění: DAPSA
11,6; PASI 4,8; NAPSI − nehty odrůstají a hojí
se, pitting edém, onycholýza a hyperkeratóza v regresi;
DAS28 3,6; VAS 25. Daktylitia ani entezitidy nejsou přítomny.
Laboratorně byly potvrzeny hodnoty CRP 7 mg/l, FW 12 mm/h. Při
léčbě se neobjevily žádné nežádoucí účinky. Medikace
nemocné zahrnovala: sekukinumab 150,0 mg s.c. (1× za měsíc),
MTX 20,0 mg s.c. (1× týdně), kyselinu listovou 10,0 mg
(1× týdně), diklofenak 100,0 mg (1 0 0) užívaný
dle potřeby, bromazepam 3,0 mg dle potřeby, citalopram 10,0 mg
(1 0 0).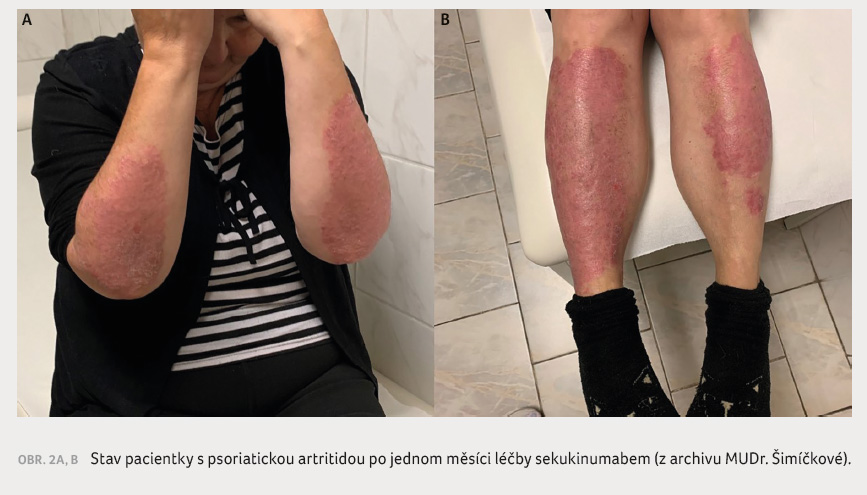
Při kontrole za tři měsíce
od začátku užívání sekukinumabu došlo k remisi PsA
jak po stránce kloubních projevů, tak i kožních
manifestací (obr. 3A, B). Nejsou přítomny otoky ani bolesti
kloubů, kůže je zklidněná, přetrvává jen lehký erytém.
Entezitida ani daktylitida nejsou přítomny, nehty jsou téměř
zhojeny. Laboratorní parametry se u léčené upravily, stejně
tak hodnoty skórovacích indexů a klinického stavu (CRP
3 mg/l, FW 9 mm/h; PASI 0,67, DAPSI 2,1, DAS28 1,65, VAS 8).
Psychický stav pacientky se oproti výchozí situaci výrazně
zlepšil, efekt terapie hodnotí žena jako výborný a je velmi
spokojená.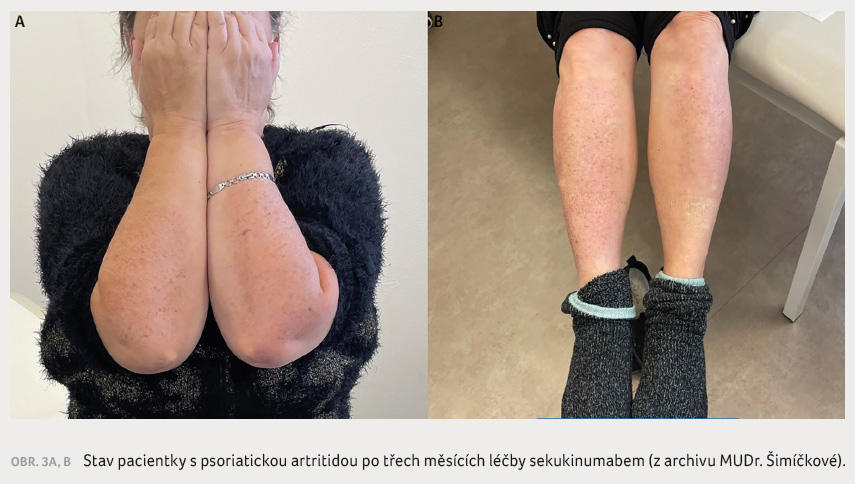
Závěr
Pacientka je aktuálně sekukinumabem léčena 30 měsíců, efekt uvedené terapie je výborný. Aktivita základního onemocnění je dlouhodobě v remisi jak klinicky, tak laboratorně.
Sekukinumab je monoklonální plně humánní protilátka selektivně inhibující interleukin 17A. Užívá se k léčbě psoriatické artritidy, axiální spondyloartritidy (radiografické i non radiografické), ložiskové psoriázy u dospělých a dětí. Sekukinumab je aplikován subkutánně v dávce 150 mg nebo 300 mg, podle aktivity onemocnění. Iniciální podání probíhá v týdnech 0, 1, 2, 3, 4, dále pak každý měsíc [6].
Naše kazuistika ukazuje na významnou účinnost terapie sekukinumabem. Pacientka se vrátila do běžného života, její psychický stav se velmi zlepšil a byl u ní zaznamenán pokles hodnot jak laboratorních ukazatelů zánětu, tak i skórovacích indexů PsA. U pacientky byla navozena plná remise onemocnění a během léčby se nevyskytly žádné nežádoucí příhody.
Seznam použité literatury
- [1] Brockbank J, Gladman DD. Psoriatic Arthritis. Exp Opin Invest Drugs 2000; 9: 1511–1522.
- [2] Gladman D, Antoni C, Mease P, et al. Psoriatic arthritis: epidemiology, clinical features, course, and outcome. Ann Rheum Dis 2005; 64(Suppl 2): ii14–ii17.
- [3] Who’s At Risk. National Psoriasis Foundation and Arthritis Foundation. Dostupné na: https://www.psoriasis.org/risk‑for‑psoriatic‑arthritis/ [update 10. 1. 2020]
- [4] Taylor W, Gladman D, Helliwell P, et al; CASPAR Study Group. Classification criteria for psoriatic arthritis: development of new criteria from a large international study. Arthritis Rheum 2006; 54: 2665–2673.
- [5] Štolfa J, Vencovský, J, Pavelka K. Doporučené léčebné postupy pro psoriatickou artritidu. Čes Revmatol 2016; 24: 142–152.
- [6] Souhrn údajů o přípravku Cosentyx. Dostupné na: https://www.ema.europa.eu/en/documents/product‑information/cosentyx‑epar‑product‑information_cs.pdf [navštíveno 4. 1. 2022]