Antimalarická chemoprofylaxe
Souhrn:
V posledních letech dochází celosvětově k poklesu morbidity i mortality na malárii, přesto však toto onemocnění zůstává i nadále významnou hrozbou pro populaci v endemických oblastech i pro cestovatele. Vzhledem ke globální rezistenci malarických plasmodií na chlorochin, s výjimkou Střední Ameriky a ostrova Hispaniola, a následkem přerušení dodávek meflochinu do České republiky v loňském roce jsou u nás v současné době klíčovými prostředky anti-malarické chemoprofylaxe kombinovaný přípravek atovaquon/proguanil a doxycyclin. První z nich je vhodný ke krátkodobé profylaxi tropické malárie v oblastech s výskytem Plasmodium falciparum, druhý je možné použít pro dlouhodobou ochranu v trvání měsíců až několika let. V obou případech je však nutné znát jejich interakce a způsoby užívání s cílem zabránit vzniku průlomových infekcí; např. užívání kombinovaného přípravku atovaquon/proguanil nalačno nebo zapíjení doxycyclinu mlékem či ovocným sirupem s obsahem kalcia může vést k jejich nedostatečnému účinku a k ohrožení zdraví a života cestovatele.
Key words: malaria – prevention – antimalarials – chemoprophylaxis – self treatment – interactions – contraindications.
Summary:
Despite the reduction of malaria morbidity and mortality worldwide in recent years, it is still considered to be an important threat to the population living in endemic areas as well as to foreign travelers. Due to global resistance to chloroquine, with the exception of Central America and the island of Hispaniola, and owing to delivery suspension of mefloquine to the Czech Republic since the last year, the key agents for malaria chemoprophylaxis are currently atovaquone/proguanil and doxycycline in our country. The former is suitable for a short term prophylaxis in areas of tropical malaria caused by Pl. falciparum, the latter can be used for a long term prophylaxis even for several months and up to several years. However, it is important to be familiar with their interactions and conditions of usage in order to prevent break through infections, e.g. taking atovaquone/proguanil on an empty stomach or doxycycline with milk or fruit syrup containing calcium may result in reduction of their effect and in jeopardizing the health and life of the traveler.
Úvod
Když se v devadesátých letech minulého století objevila ve většině endemických oblastí rezistence malarických plasmodií na chlorochin, byli jsme svědky prudkého nárůstu nemocnosti a úmrtnosti na toto onemocnění. Od té doby až do dnešních dnů výskyt malárie postupně klesá, nejvíce na asijském kontinentu, přesto však i nadále zůstává malárie významnou zdravotní hrozbou pro cestovatele a jedním z největších zabijáků lidské populace [1]. Kromě importovaných případů se malárie v Evropě běžně nevyskytuje, zavlečení nemoci na území našeho kontinentu nechráněným cestovatelem však může způsobit výskyt případů onemocnění i u osob, které nikdy rizikové oblasti nenavštívily. V posledních letech došlo k autochtonnímu přenosu zejména na území Řecka, dlouhodobá endemizace však nebyla možná kvůli chladnějšímu ročnímu období, kdy klesá aktivita vektorů nákazy. V teritoriu Česko‑Slovenska byl zatím poslední neimportovaný případ malárie domácího původu zaznamenán koncem padesátých let.
Přenos a vývojový cyklus malárie
Onemocnění přenášejí samičky komára rodu Anopheles, které jsou aktivní od soumraku do svítání. Oplodněné samičky potřebují krev pro dozrání vajíček, samečkové se živí rostlinnými šťávami, a proto nejsou neb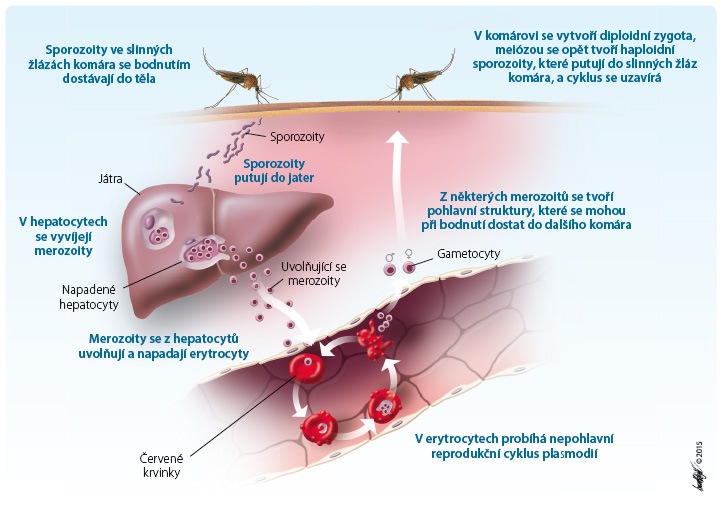 ezpeční. Po nabodnutí cévy vypustí komár antikoagulační substanci a současně ze slinných žláz i malarického parazita. Ten za krátkou dobu pronikne z krve do hepatocytů, kde prochází první fází svého vývoje. Po jejím dokončení proniká z jaterních buněk zpět do krve. Svůj vývoj dokončuje v erytrocytech, kde dozrává, zvětšuje se a dělí se na množství nových parazitů, kteří se z krvinky uvolňují a napadají další krevní buňky, což se mnohokrát opakuje (obr. 1). Když v tomto období nasaje lidskou krev s parazity komár, může přenést nákazu (s odstupem času, který je potřeba k vývoji parazita v jeho zažívacím traktu) na jiného člověka.
ezpeční. Po nabodnutí cévy vypustí komár antikoagulační substanci a současně ze slinných žláz i malarického parazita. Ten za krátkou dobu pronikne z krve do hepatocytů, kde prochází první fází svého vývoje. Po jejím dokončení proniká z jaterních buněk zpět do krve. Svůj vývoj dokončuje v erytrocytech, kde dozrává, zvětšuje se a dělí se na množství nových parazitů, kteří se z krvinky uvolňují a napadají další krevní buňky, což se mnohokrát opakuje (obr. 1). Když v tomto období nasaje lidskou krev s parazity komár, může přenést nákazu (s odstupem času, který je potřeba k vývoji parazita v jeho zažívacím traktu) na jiného člověka.
Klinické příznaky nemoci
Přítomnost plasmodií v krvi vyvolává opakované záchvaty zimnice, horečky a pocení s následnou spontánní normalizací tělesné teploty. Tento cyklus se ze začátku objevuje nepravidelně, později se obvykle opakuje každý třetí den (tzv. terciána) nebo každý čtvrtý den (kvartána), v závislosti na druhu malarického parazita. U nejnebezpečnější, tzv. tropické malárie se však mohou záchvaty objevovat nepravidelně v různých časových intervalech. Dalšími doprovodnými příznaky mohou být nechutenství, nevolnost, průjem, bolesti hlavy, kloubů a svalů. V pokročilejších fázích se může objevit také bledost nebo zežloutnutí kůže (v důsledku rozpadu červených krvinek), psychické poruchy (halucinace, delirium, paranoidní stavy apod.), poruchy vědomí až kóma.
Onemocnění způsobuje pět druhů plasmodií (z toho jeden opičí – Pl. knowlesi), z nichž nejčastěji se vyskytující a nejnebezpečnější je Plasmodium falciparum, jež je příčinou obávané tropické formy malárie. Tento druh malarického parazita způsobuje obstrukci drobných cév, čímž omezuje přívod krve do vnitřních orgánů, a navíc uvolňuje škodlivé produkty svého metabolismu. V případě postižení mozku nebo jiných vitálně důležitých orgánů může mít onemocnění fatální následky. Proto je Pl. falciparum příčinou téměř všech úmrtí na malárii. Obzvlášť nebezpečná je nákaza u těhotných žen (včetně plodu) a dětí předškolního věku; ty by měly cestovat do endemických oblastí tropické malárie jen v absolutně nezbytných případech.
Prevence malárie
Desetiletí klinických pokusů směřujících k vývoji účinné očkovací látky neskončila valným úspěchem. I když vakcína již nedávno získala evropskou registraci, její účinnost nedosahuje ani 50 %, u nejzranitelnější nejmladší věkové skupiny je dokonce ještě významně nižší. Vzhledem k dávkování a věkové indikaci pro dětskou populaci nebude vhodná pro běžné cestovatele, využít ji však mohou pro své děti rodiče tzv. expats – dlouhodobí rezidenti z vyspělých zemí v malarických oblastech. Bude však žádoucí paralelně vyvíjet nové molekuly plošných insekticidů, protože i na ně vzniká u komárů rezistence, a je proto nezbytná pravidelná výměna jejich účinných látek. Nejúčinnějším specifickým ochranným opatřením však i nadále zůstává antimalarická chemoprofylaxe doplněná o použití repelentů s obsahem ne více než 50 % DEET (diethyltoluamid, N,N‑diethyl‑3‑methylbenzamid) a ochranných sítí v období od západu slunce po svítání.
Antimalarická chemoprofylaxe
Existuje řada léčiv, jež zabraňují plasmodiím, aby po průniku do organismu uplatnila svůj patogenní účinek. Všechny tyto přípravky se mají užívat s jídlem a dobře zapít.
Po dlouhou dobu nejpoužívanější hydroxychlorochin můžeme v současnosti bez obav z rezistence doporučit už jen cestujícím do Střední Ameriky severně od Panamského průplavu a na karibský ostrov Hispaniola (Dominikánská republika, Haiti). Obvyklá dávka pro dospělého představuje dvě tablety jednou týdně (roli hraje i tělesná hmotnost).
Nejběžnějším prostředkem chemoprofylaxe byl u nás v posledním období meflochin, užívaný v jedné dávce týdně. Může se podávat už u dětí od 5 kg tělesné hmotnosti: při tělesné hmotnosti 5–10 kg představuje týdenní dávka jednu osminu tablety, při tělesné hmotnosti 10–20 kg jednu čvrtinu tablety, při 20–30 kg jednu polovinu tablety, při tělesné hmotnosti 30–45 kg tři čtvrtiny tablety a při tělesné hmotnosti přesahující 45 kg se podává jedna celá tableta (250 mg) týdně. Zejména u pacientů s neuropsychiatrickými problémy se však objevovaly nepříjemné nežádoucí reakce od tíživých snů přes halucinace až po těžké deprese, proto bylo nutné přísně dbát na kontraindikace podávání. Výhodou byla jednoduchost užívání – jedna tableta užitá např. v neděli s obědem a dobrá tolerance drtivou většinou cestovatelů. Výrobce léčivého přípravku však začátkem roku 2014 oznámil ukončení dodávek do ČR, a tak je v současné době možné zakoupit meflochin v některých jiných zemích EU nebo přímo v rizikových oblastech, ne však na našem území.
Antimalarikem volby není meflochin v oblastech s popsanou rezistencí na toto léčivo: východní část Barmy (státy Shah, Kayin, Kayah), některé provincie Kambodže na hranici s Thajskem a všechny malarické oblasti Thajska [2]. Meflochin je možné použít i jako tzv. stand‑by terapii na cesty (tj. samoléčbu v případě zdravotních problémů) – vyžaduje se 5–6 tablet: 3 tablety po 250 mg na úvod léčby, za 6–8 hodin 2 tablety po 250 mg a u pacientů s hmotností vyšší než 60 kg za dalších 6–8 hodin 1 tableta po 250 mg. Pro riziko intoxikace následkem vysoké dávky však není k samoléčbě lékem první volby.
Všeobecně platí, že meflochin i hydroxychlorochin je třeba začít užívat 2 týdny před odjezdem, pokračovat v užívání po celou dobu pobytu v rizikové oblasti a následně 4 týdny po návratu domů v případě meflochinu a až 8 týdnů po návratu při podávání hydroxychlorochinu.
Z důvodu nedostupnosti meflochinu představují v ČR v současné době hlavní možnosti antimalarické chemoprofylaxe doxycyclin a fixní kombinace atovaquon/proguanil.
Nejmodernější a současně finančně nejnáročnější variantou ochrany výlučně před původcem tropické malárie je fixní kombinace 100 mg atovaquonu a 250 mg proguanilu. S profylaxí se začíná 1–2 dny před odjezdem do malarické oblasti, následně se užívá jedna tableta denně po celou dobu pobytu a ještě jeden týden po opuštění oblasti. Preventivní podávání fixní kombinace atovaquon/proguanil se nedoporučuje osobám s hmotností nižší než 40 kg, přípravek by se neměl užívat déle než 12 týdnů. Vzhledem k tomu, že atovaquon jako jedna ze dvou účinných látek přípravku je vysoce lipofilní, musí se tento přípravek užívat s tučným jídlem, ideálně ráno, nebo zapít mlékem. Užití nalačno může vést k selhání antimalarického účinku kvůli poklesu plazmatické koncentrace až o desítky procent [3]. Tento přípravek je současně nejvhodnějším antimalarikem pro krátkodobé návštěvy rizikových oblastí, např. při pobytu v bezpečné oblasti u moře s návštěvou endemického safari parku jen na několik dní.
Nejlevnější variantou antimalarické chemoprofylaxe je doxycyclin, je však nevhodný pro děti do věku 8 let a pro těhotné ženy. V dávce 100 mg (1 tableta) denně se užívá 1–2 dny před příjezdem do rizikové oblasti, po celou dobu pobytu a ještě 4 týdny po odjezdu. Jeho antibiotický účinek působí sekundárně i na jiné formy infekčních agens, a přípravek je proto výhodný např. pro cestovatele, kteří tráví čas v přírodě, jako prevence onemocnění rickettsiemi, leptospirózou apod. Při užívání doxycyclinu je nutné vyhnout se po tři hodiny mléku a mléčným výrobkům, antacidům i ovocným sirupům obsahujícím vápník, železo, dále aktivnímu uhlí a cholestyraminu. Doxycyclin je nejvhodnější pro dlouhodobé pobyty v horizontu měsíců až let v tzv. chlorochin‑rezistentních malarických oblastech [3].
Při výskytu jakýchkoli zdravotních potíží, které se objeví v rámci inkubační doby malárie (6 dní až 10 měsíců), je nezbytné bez prodlení vyhledat kvalifikovanou pomoc; v případě, že to v endemických oblastech není možné, je třeba provést malarický rychlotest za účelem posouzení vhodnosti včasného zahájení léčby. Samoléčba naslepo v rizikové oblasti je až poslední volbou při neexistenci jiné alternativy.
Pohotovostní samoléčba v rizikových oblastech
Antimalarickou samoléčbu se doporučuje v oblastech tropické malárie aplikovat, pokud jsou přítomny příznaky svědčící o malárii (teplota vyšší než 38 °C, nevolnost, bolest hlavy a končetin, trávicí potíže), když je lékařská pomoc nedostupná do 12 hodin a od příchodu do malarické oblasti uplynulo více než pět dní.
Verifikace diagnózy malárie je při pobytu v oblasti bez dostupné zdravotnické péče možná vlastními jednorázovými malarickými testy z kapky krve z bříška prstu. Protože pohotovostní samoléčba vysokou dávkou meflochinu může akcentovat nežádoucí účinky tohoto léčiva, je vhodnější použít pro tento účel fixní kombinaci atovaquon/proguanil. Tři po sobě následující dny je nutné užít denní terapeutickou dávku, která se liší podle tělesné hmotnosti cestovatele: 11–20 kg – 1 tableta denně, 21–30 kg – 2 tablety denně, 31–40 kg – 3 tablety denně a děti s tělesnou hmotností převyšující 40 kg a dospělí – podávají se 4 tablety denně. Tato samoléčba není vhodná pro těhotné a kojící ženy [2]. Po návratu do civilizace se i v případě ústupu příznaků po aplikování samoléčby doporučuje co nejdříve vyhledat lékaře kvůli ověření diagnózy a případnému doléčení.
Pokud při užívání přípravku nedojde ke zlepšení klinického stavu pacienta do 72 hodin, je nutné zvážit alternativní léčbu. Antimalarika jsou v rozvojových zemích mnohdy dostupná i bez lékařského předpisu, a to nejen v lékárnách. Artemisinové přípravky jsou k dostání za velmi příznivou cenu, avšak jejich používání cestovatelem k léčbě jakéhokoliv horečnatého onemocnění bez jasné indikace a bez ověření diagnózy malárie může vést ke vzniku rezistence. Ta může následně způsobit selhání léčby. V rozvojových zemích jsou navíc v prodeji statisíce balení falešných antimalarik, která od pravých nerozezná ani specialista v oboru infekčních nemocí, může jít např. jen o neplatné číslo šarže. Přípravky bez účinné látky nebo s její nedostatečnou koncentrací vedou k neúčinnosti léčby nebo ke vzniku rezistence. Analýza antimalarického přípravku zakoupeného v Africe španělskou turistkou ukázala, že místo účinné látky artemisinu obsahoval přípravek jen paracetamol. Následkem toho se zdravotní stav pacientky natolik zhoršil, že musela být po návratu domů ve vážném stavu hospitalizována na jednotce intenzivní péče. Další podobné antimalarikum zakoupené v jiné africké zemi, v Kamerunu, obsahovalo místo účinné látky jen hydroxychlorochin, na který je na africkém kontinentě plošná rezistence. Antimalarikum z Ghany obsahovalo pyrimethamin a v Demokratické republice Kongo se účinná látka artemisin zjistila, ale jen na úrovni 70 % deklarovaného množství, což je právě situace hrozící vznikem rezistence.
Analýza situace ukázala, že velká část zemí subsaharské Afriky nemá fungující regulační úřady zabývající se kontrolou léků. Nebezpečné je, že padělané jsou nejen produkty společností pocházejících z rozvojových zemí, ale i výrobky farmaceutických producentů sídlících ve vyspělém světě, jejichž léky známe i v České republice. V některých situacích může chyba nastat i neúmyslně, například špatným skladováním při vyšších teplotách, než je doporučovaných 25 °C, nebo nedbalostí při výrobě. Ta způsobila například epidemii malárie v Pákistánu, kdy se vyráběný léčivý přípravek po užití v zažívacím systému vůbec nevstřebal kvůli špatnému poměru látek a ve stejné formě se z těla vyloučil.
Tolerance a kontraindikace antimalarik
Hydroxychlorochin
Hydroxychlorochin je i přes hořkou chuť cestovateli většinou dobře snášen. Případný výskyt nevolnosti nebo bolesti hlavy zmírní užívání tablet zároveň s jídlem. Hydroxychlorochin někdy zhoršuje průběh psoriázy a jeho užívání může být provázeno výskytem křečí u predisponovaných osob, proto by hydroxychlorochin neměli užívat psoriatici ani jedinci s epilepsií.
Meflochin
Meflochin většina cestovatelů rovněž toleruje velmi dobře. Přibližně u 20–30 % se vyskytují nežádoucí účinky, které jsou však mírného charakteru a trvají jen krátké období: nevolnost, zvláštní sny, závratě, změny nálady, nespavost, bolest hlavy, průjem. Závažnější polékové reakce neuropsychiatrického charakteru (psychóza, křeče, děsivé sny, úzkost, deprese apod.) se vyskytují v průměru u 1 % uživatelů. Objevují se obvykle již na začátku léčby už po 2–3 počátečních dávkách. V takových případech je vhodnější výměna meflochinu za jiné antimalarikum. Osoby s uvedenými stavy v anamnéze by neměly tento druh chemoprofylaxe užívat.
Užívání meflochinu není vhodné u dětí s hmotností do 5 kg, při onemocnění srdce a při poruše srdečního rytmu, v první třetině gravidity a při současném užívání chlorochinu, případně chininových přípravků. Nežádoucí účinky zahrnují také poruchu prostorové orientace a koordinace pohybů, proto se užívání meflochinu nedoporučuje pilotům, řidičům, horolezcům, strojvůdcům a potápěčům.
Doxycyclin
Doxycyclin se nesmí používat u těhotných a kojících žen ani u dětí do věku 8 let. U cestovatele může doxycyclin způsobit zažívací problémy, jimž je možné předejít užitím přípravku s potravou a zapitím dostatečným množstvím tekutiny (ne však mlékem). Doxycyclin by se neměl užívat těsně před spaním ani současně s přípravky potlačujícími vylučování žaludeční kyseliny (tzv. antacidy). Doxycyclin zvyšuje citlivost kůže na sluneční záření, používání krémů s ochranným faktorem před ultrafialovým zářením typu A a/nebo oblečení s UV filtrem však může tento problém eliminovat. Dalším nežádoucím účinkem doxycyclinu je zvýšení rizika vzniku kvasinkových infekcí pochvy, proto by cestovatelky měly mít u sebe antimykotickou léčbu. O tomto antibiotiku se tradovalo, že způsobuje selhání orální antikoncepce, studie z poslední doby však toto tvrzení vyvrátily [4].
Proguanil
Proguanil je dobře snášen a může se používat také u těhotných a kojících žen. Aftózní ulcerace (vředy) v ústní dutině se u cestovatelů objevují v důsledku jeho užívání jen velmi zřídka. Proguanil může zvýšit antikoagulační účinek warfarinu a příbuzných antikoagulancií na bázi kumarinu. V průběhu užívání kombinace atovaquon/proguanil se nedoporučuje kojit. Po podání přípravku byl popsán výskyt závratí, což může narušovat činnosti vyžadující zvýšenou pozornost.
Shrnutí
Antimalarická chemoprofylaxe musí zohledňovat nejen malarickou situaci v zemi pobytu, včetně rezistence, ale i přesnou oblast, délku a charakter pobytu, roční období, plánované výlety a samozřejmě i věk, tělesnou hmotnost a zdravotní stav cestovatele.
Žádný ze způsobů ochrany před malárií není stoprocentně účinný, proto se doporučuje nechat si po návratu domů (případně v pravidelných intervalech při delším pobytu v endemické oblasti) vyšetřit vzorky tzv. periferní krve odebrané z malého vpichu do polštářku prstu, případně ze žíly. Mikroskopické vyšetření barveného nátěru z kapky krve představuje rychlou a levnou metodu, která může infikovanému zachránit život. V Evropě se vyskytlo několik smrtelných případů, kdy byly úvodní příznaky malárie chybně považovány za chřipku a na správnou diagnózu se přišlo až v nevratném stadiu onemocnění. Riziko nákazy snižuje kombinace jednotlivých preventivních metod (repelent, moskytiéra, insekticid, antimalarika).
Seznam použité literatury
- [1] Arguin PM, Tan KR. Malaria. Centers for Disease Control and Prevention, Yellow Book 2016, www.cdc gov/malaria
- [2] Maďar R. Ochrana zdraví na cestách. Martin: Osveta, 2014; 136 s.
- [3] Croft AM. Malaria – prevention in travellers. BMJ Clin Evid 2010; 2010, pii: 0903.
- [4] Voumard R, Berthod D, Rambaud Althaus C, et al. Recommendations for malaria prevention in moderate to low risk areas: travellers´s choice and risk perception. Malaria Journal 2015; 14: 139.