Glaukom – včasná diagnostika a léčba
Souhrn:
Glaukom je multifaktoriální onemocnění, při němž je jeden z rizikových faktorů – vysoký nitrooční tlak – příliš vysoký pro zajištění dostatečného průtoku krve terčem zrakového nervu, který je nutný pro zachování stálých zrakových funkcí. V současném pojetí etiopatogeneze glaukomu se poukazuje na poškození retinální gangliové buňky, nervových vláken a v poslední době je uváděn i vztah k centrálnímu nervovému systému. V konečném důsledku dochází k ireverzibilnímu poškození zraku. Léčba glaukomu může být konzervativní (medikamentózní), laserová nebo chirurgická. Výběr vhodné terapie se řídí typem glaukomu a stupněm postižení zraku, rizikovými faktory, přidruženými onemocněními pacienta a jeho věkem. V konzervativní léčbě glaukomu se uplatňují analoga prostaglandinů a prostamidy, beta‑blokátory, inhibitory karboanhydrázy, α2‑sympatomimetika, parasympatomimetika a hyperosmotické látky. Hlavním cílem léčby glaukomu je zachovat adekvátní zrakové funkce a dobrou kvalitu života pacienta.
Key words: glaucoma – intraocular pressure – prostaglandin analogs – beta-blockers – carbonic anhydrase inhibitors – α2‑sympatomimetics – parasympatomimetics – hyperosmotic agents.
Summary:
Glaucoma is a multifactorial disease, in which one of the risk factors – high intraocular pressure – renders the blood flow through the papilla of the optic nerve insufficient, thus compromising the visual functions. The current concept of etiopathogenesis of glaucoma refers to damage of the retinal ganglion cells, nerve fibers, and recently was also to related to the central nervous system. Eventually, irreversible visual loss ensues. Glaucoma can be treated conservatively (using pharmacotherapy), with a laser or surgically. The choice of appropriate therapy depends on the type of glaucoma, severity of visual loss, risk factors, the patient’s comorbidities, and his/her age. As for the drugs used in glaucoma pharmacotherapy, these are prostaglandin analogues and prostamides, beta-blockers, carbonic anhydrase inhibitors, α2‑sympatomimetics, parasympatomimetics, and hyperosmotic substances. The main goal of glaucoma treatment is to maintain adequate visual function and good quality of life.
Úvod
Glaukomy – jeden z nejzávažnějších problémů oftalmologie – zaujímají čelné místo mezi příčinami slepoty, na které se podílejí v celosvětovém měřítku 13 %. Přibližně 2,5–3,0 % populace starší 40 let trpí glaukomovým poškozením zrakového nervu spojeným se ztrátou vidění a zorného pole. Výskyt stoupá s přibývajícím věkem až na – v poslední době uváděná – 3,5 % u osob ve věku 70–75 let. Je celá řada typů glaukomů, které postihují i mladší generaci, a tak se glaukom stává celospolečenským problémem.
Epidemiologie
V současné době na světě trpí glaukomem téměř 70 milionů lidí. Z nich je 6 milionů slepých. Asi polovina z nich, zhruba 3,5 milionu, oslepla v důsledku angulárního glaukomu a z toho 1,5 milionu trpí slepotou pro akutní glaukomový záchvat. Se stoupajícím věkem populace vzrůstá i toto číslo. Primární glaukom uzavřeného úhlu se vyskytuje ve 20–30 % případů primárních glaukomů. Častěji postihuje ženy (66 %), zpravidla po čtyřicátém roce života. Vzácně vzniká u myopů, častěji u emetropů a nejčastěji u hypermetropů.
Glaukom je celosvětově druhou nejčastější příčinou ztráty zraku. V rozvinutých zemích si je své choroby vědomo méně než 50 % postižených lidí. Glaukom s normální tenzí je příčinou třetiny až poloviny případů glaukomu s otevřeným úhlem, v Japonsku dokonce dvou třetin těchto případů. Primární glaukom s otevřeným úhlem se vyskytuje častěji u černošské rasy, zatímco primární glaukom s uzavřeným úhlem vykazuje častější výskyt u asijské rasy. Kongenitální glaukom postihuje častěji romské etnikum.
Glaukom nepředstavuje jedno onemocnění, ale řadu různých stavů s některými společnými znaky, ale také s řadou odlišností, jež je nutno diferencovat i vzhledem k léčbě. V posledních desetiletích se proto užívá spíše pojem glaukomy. Společným znakem většiny glaukomů je vyšší nitrooční tlak, přičemž není možné určit všeobecně platnou hranici normálního a abnormálního tlaku. Tlak, který je pro dané oko příliš vysoký, může působit typickou neuropatii zrakového nervu, která opět může vyvolat charakteristické změny zorného pole. Nitrooční tlak však není jediným faktorem, který působí atrofii papily. Klasifikaci glaukomů uvádí tab. 1.
Zcela typickým způsobem na sebe upozorní akutní glaukomový záchvat, glaucoma angulare acutum, který, pokud je rozpoznán, správně diagnostikován a okamžitě léčen laserovou iridotomií, může být pouze jediným projevem takovéhoto typu glaukomu. Akutní glaukomový záchvat patří ke stavům vyžadujícím neodkladnou lékařskou pomoc, proto musí být pacient při podezření na záchvat akutního glaukomu okamžitě odeslán k oftalmologovi.
Nejobtížnějším typem glaukomu pro stanovení diagnózy je primární glaukom s otevřeným komorovým úhlem. Tento typ glaukomu představuje dvě třetiny z celkového výskytu glaukomů. Čím dříve je tento typ glaukomu diagnostikován a čím menší funkční změny jsou přítomny, tím větší je pravděpodobnost kompenzace nitroočního tlaku monoterapií.
Etiopatogeneze
Glaukom je chronická progresivní optická neuropatie charakterizovaná exkavací papily zrakového nervu a defekty retinální citlivosti s postižením zorného pole a dalších funkcí. I když je klinický obraz dobře znám, není znám přesný mechanismus vyvolávající specifický typ postižení. Uvádí se teorie mechanická, vaskulární, neurodegenerativní a změny axoplazmatického toku.
Patofyziologické mechanismy glaukomu jsou spojeny s poruchami hydrodynamiky a hydrostatiky oka. Nitrooční tekutina, která se tvoří ve výběžcích řasnatého tělíska, vyplňuje přední a zadní komoru oka a je odváděna zvláštním drenážním systémem do episklerálních a intrasklerálních vén. Nitrooční tekutina cirkuluje v předním segmentu oka a účastní se metabolismu sklivce, rohovky a trabekula, udržuje optimální nitrooční tlak.
Rizikové faktory
Nitrooční tlak
Nitrooční tlak je všeobecně považován za nejvýznamnější rizikový faktor. Čím vyšší jsou hodnoty nitroočního tlaku, tím vyšší je riziko vzniku a rozvoje glaukomového poškození. U zhruba 80 % jedinců se zvýšeným nitroočním tlakem se však nikdy zrakový nerv nepoškodí (tzv. oční hypertenze). Je to dáno jeho vyšší odolností. Na druhé straně skoro čtvrtina glaukomatiků trpí normotenzním glaukomem – formou glaukomu s normálními hodnotami nitroočního tlaku. Neexistuje tedy definice specifického nitroočního tlaku, který by bylo možné označit jako „glaukomový tlak“. Hodnoty běžného nitroočního tlaku se pohybují v dospělé populaci nejčastěji v rozmezí 10–21 mm Hg.
Náhlé zvýšení nitroočního tlaku (tato situace nastává např. u akutního glaukomu s uzavřeným úhlem) je lépe snášeno než jeho chronicky zvýšené hodnoty. Důležité jsou také velikosti výchylek (tedy vzestupy a poklesy) nitroočního tlaku během dne. Opět zde platí pravidlo, že čím větší cirkadiánní výchylky, tím je riziko vzniku poškození pravděpodobnější. Tlakové špičky se pravděpodobně nevyskytují pouze ráno, ale i jindy během dne a jsou závislé mimo jiné na spánku. Nitrooční tlak kolísá během dne a dle období roku. K určení nejvyšší špičky nitroočního tlaku je třeba nejméně 12 měření formou denní křivky (jež však nevypovídá o nočních hodnotách).
Vysoký nitrooční tlak poškozuje terč zrakového nervu, snižuje oční perfuzi a blokuje axoplazmatický tok.
Ke zvýšení nitroočního tlaku mohou významně přispívat těžký psychický stres a kouření. Vypitím velkého množství tekutin za krátký časový okamžik může také dojít k výkyvům nitroočního tlaku. Naopak některé sportovní aktivity, pobyt v sauně či podání marihuany jeho hodnoty snižují.
Věk
Přestože glaukomové poškození může postihnout i novorozence, se zvyšujícím se věkem je riziko glaukomových změn vyšší. Věk tedy hraje jednu z velmi důležitých rolí. Za pomyslnou hranici rizika vzniku optické neuropatie se uvádí věk 40–45 let.
V průběhu života dochází k degenerativním změnám trámčiny, jedné z důležitých odtokových cest. Na druhou stranu se ale fyziologicky snižuje tvorba nitrooční tekutiny, takže výsledný nárůst nitroočního tlaku není tak výrazný.
Dědičnost
Polovina z celkového počtu glaukomatiků má pozitivní rodinnou anamnézu. V současné době jsou identifikovány geny zodpovědné za výskyt některých typů sekundárních glaukomů.
Rasa
Obecně lze říci, že černošská populace má vyšší nitrooční tlak a zvýšený nitrooční tlak se u jejích příslušníků objevuje v mladším věku. Prevalence glaukomu je u nich 4,3× vyšší než u bělochů. U bělochů se více vyskytuje glaukom pseudoexfoliační. Asijské obyvatelstvo je postiženo převážně angulárním glaukomem. U Japonců, kterým se nitrooční tlak v průběhu života mírně snižuje, se nejčastěji objevuje normotenzní forma glaukomu.
Pohlaví
Přestože je nitrooční tlak stejný u obou pohlaví, jednotlivé formy glaukomu se vyskytují v odlišném zastoupení. Navíc ženy mají terč zrakového nervu citlivější na působení nitroočního tlaku, proto se u nich glaukomové poškození projeví dříve než u mužů se stejnými hodnotami. Z výzkumů rovněž vyplývá, že významnou úlohu při regulaci nitroočního tlaku hrají pohlavní hormony – v těhotenství nitrooční tlak v průměru klesá, naopak v menopauze dochází k jeho mírnému vzestupu.
Refrakční vady
Krátkozraké oči jsou jednak méně odolné vůči působení vyššího nitroočního tlaku, jednak mají zhoršenou perfuzi. U dalekozrakých jedinců hrozí zvýšené riziko vzniku pupilárního bloku. V této souvislosti má svůj význam měření tloušťky rohovky.
Oční rizikové faktory
Hlavními rizikovými faktory pro rozvoj glaukomu mohou být:
- předchozí trauma (důležité pro vznik sekundárního glaukomu),
- krvácení při okrajích disku,
- peripapilární atrofie,
- choroidální skleróza,
- úzké retinální arterioly.
Celkové rizikové faktory
Za hlavní příčinu porušené oční perfuze se považuje vaskulární dysregulace neboli neschopnost přizpůsobit prokrvení tkáně momentálním potřebám. Vaskulární dysregulace navíc zvyšuje citlivost oka vůči kolísání nitroočního tlaku. K poruchám perfuze vede také značně snížený krevní tlak.
Zjistilo se, že pacienti s vazospasmy trpí glaukomem častěji, ale také to, že pacienti s glaukomem, převážně normotenzním, mají vyšší výskyt vazospasmů. Je rovněž znám vztah mezi bolestmi hlavy a normotenzním glaukomem. U pacientů s migrénami byl prokázán vyšší výskyt vazospasmů. Nicméně vztah mezi glaukomem a bolestmi hlavy je zatím stále kontroverzní.
Vysoký krevní tlak nemá v patogenezi glaukomu příliš velký význam. Pokud však pacient trpí chronicky zvýšeným krevním tlakem, postupně dochází k ateroskleróze cév, včetně očních, a tím k vytvoření podmínek pro rozvoj glaukomu.
Daleko závažnější je ale nízký krevní tlak, resp. jeho cirkadiánní poklesy. K nim dochází především v nočních hodinách (zhruba mezi 1. a 3. hodinou ranní). U pacientů s glaukomem jsou tyto poklesy daleko výraznější než u zdravých jedinců, proto je nutná opatrnost v navozené nokturální hypotenzi u pacientů léčených celkově podávanými antihypertenzivy.
Další rizikové faktory
K rizikovým faktorům, které mohou vést ke glaukomovému poškození, patří i onemocnění štítné žlázy, onemocnění karotid, abnormality krevní srážlivosti a viskozity, hyperlipoproteinemie a systémové cévní choroby.
Anamnéza
Obecně platí, že primární glaukom je geneticky podmíněn, neznáme přesné dědičné faktory, ale je znám rodinný charakter onemocnění. Přestože primární glaukom s otevřeným úhlem nemá žádné klinické projevy ve svých počátcích, měli bychom věnovat pozornost i nespecifickým vizuálním symptomům vyšetřovaného – pocitu diskomfortu, horšímu vidění při slabším osvětlení, potížím při čtení. Na základě anamnézy se soustředíme na možné rizikové faktory.
Glaukom je specifickou oční chorobou, která má mnoho příčin a různé klinické projevy. Zvýšený nitrooční tlak není konstantním nálezem u všech typů glaukomů, jak se dříve uvádělo, ale je pouze jedním z rizikových faktorů. Nitrooční tlak je tedy jasnou příčinou poškození u glaukomu kongenitálního, u chronického glaukomu s uzavřeným komorovým úhlem a u dalších glaukomů sekundárních. Jestliže naměříme u pacienta vyšší hodnotu nitroočního tlaku, nejlépe aplanační tonometrií, pozveme si ho k opakovanému měření tlaku v různých denních dobách a na základě výsledku si stanovíme průměrnou výši nitroočního tlaku. Diagnostikujeme li na základě předchozích vyšetření u nemocného glaukom, zahajujeme léčbu.
Léčba glaukomu
V léčbě glaukomu sledujeme tři cíle – zabránit progresi poškození zrakového nervu, snížit nitrooční tlak na hodnotu „cílového tlaku“ a minimalizovat nežádoucí účinky a komplikace léčby. Volíme léčbu, která neohrožuje kvalitu vidění (zachovává zrakové funkce, které jsou adekvátní individuálním potřebám jedince) a neomezuje kvalitu života (léčba s minimálními nežádoucími účinky s ohledem na délku životní prognózy).
Terapie glaukomu může být:
- konzervativní (medikamentózní),
- laserová,
- chirurgická.
Hlavní aspekty léčby glaukomu:
- individuální koncepce a strategie léčby dle rizikových faktorů;
- zhodnocení stupně postižení:
- stupeň postižení zrakového nervu,
- funkční stav druhého oka,
- nitrooční tlak před zahájením léčby;
- předpoklad dodržování léčby;
- výběr přípravku (v případě konzervativní terapie);
- zhodnocení účinnosti.
Konzervativní léčba
Glaukom je multifaktoriální onemocnění, při němž jeden z rizikových faktorů – nitrooční tlak – je příliš vysoký pro zajištění dostatečného průtoku krve terčem zrakového nervu, který je nutný pro zachování stálých zrakových funkcí. Současná definice glaukomu s otevřeným komorovým úhlem konstatuje, že jde o chronickou progresivní neuropatii zrakového nervu, při které je poškození zrakových funkcí způsobeno mimo jiné i vysokým nitroočním tlakem jako nejdůležitějším rizikovým faktorem.
V léčbě glaukomu jsou proto vhodné přípravky, jež účinně snižují nitrooční tlak a současně zlepšují pulsní a retinální průtok krve a mají neuroprotektivní charakter. Ideální by měl být přípravek, který je pro nemocného bezpečný, má minimální nežádoucí účinky, snižuje nitrooční tlak na hodnoty dostatečně bezpečné pro oko, zlepšuje průtok krve terčem zrakového nervu, zlepšuje hemodynamické ukazatele a má dostatečné neuroprotektivní vlastnosti (zabraňuje poškození buněk – apoptóze – např. blokádou kalciových kanálů).
Z hlediska mechanismu účinku a z farmakologického hlediska lze přípravky dostupné v léčbě glaukomu rozdělit na několik skupin:
Léčiva snižující tvorbu nitrooční tekutiny:
- beta blokátory,
- inhibitory karboanhydrázy,
- neselektivní a selektivní sympatomimetika.
Léčiva ovlivňující odtok nitrooční tekutiny:
- analoga prostaglandinů a prostamidy,
- α2 sympatomimetika,
- parasympatomimetika.
- hyperosmotika.
Naprostá většina antiglaukomatik je aplikována ve formě očních kapek, v určitých případech, např. jako součást komplexní terapie glaukomového záchvatu, jsou podávána celkově i osmotika.
Beta blokátory
Látky blokující receptory β mají významné použití ve více lékařských oborech. V léčbě glaukomu jsou používány déle než 25 let, a to zejména pro léčbu primárního glaukomu s otevřeným úhlem. Obsazením receptorů β v hladké svalovině očních cév vyvolávají beta blokátory vazokonstrikci, čímž se následně sníží krevní průtok a produkce nitrooční tekutiny. Výsledkem je pokles nitroočního tlaku. Beta blokátory dělíme na neselektivní, na beta blokátory s vnitřní sympatomimetickou aktivitou (intrinsic sympathomimetic activity, ISA) a na selektivní blokátory β1 receptorů.
Neselektivní beta blokátory působí antagonisticky na receptory β1 i β2. Přestože vykazují mnoho závažných celkových nežádoucích účinků, mají významný vliv na snížení nitroočního tlaku.
Nevýhodou neselektivních beta blokátorů je jejich účinek i na β2 receptory v bronších a na β1 receptory v myokardu. Bylo zjištěno, že až 60 % lokálně podávaných beta blokátorů se vstřebává nazofaryngeální sliznicí a mohou způsobovat velmi vážné systémové nežádoucí účinky.
K nejzávažnějším nežádoucím účinkům léčby neselektivními beta blokátory patří jejich vliv na oběhovou soustavu. Mohou se vyskytnout poruchy srdečního rytmu (bradykardie, arytmie), změny krevního tlaku (hypotenze či kolísání krevního tlaku). Blokádou β2 receptorů dochází k ovlivnění dýchací soustavy, hrozí riziko zejména bronchospasmů či obstrukční dušnosti. Proto je použití beta blokátorů kontraindikováno hlavně u pacientů trpících astmatem, chronickou obstrukční chorobou plicní, AV blokem 2. a 3. stupně, sinusovou bradykardií a dekompenzovanou srdeční nedostatečností. Z dalších systémových nežádoucích účinků se může objevit ztráta libida, impotence, deprese, únava, svalová slabost či periferní otoky, vypadávání vlasů.
Mezi nejčastěji používané lokálně aplikované neselektivní beta blokátory patří timolol, dále levobunolol a metipranolol. Timolol byl do praxe zaveden roku 1978. Jde o lék, který má z celé skupiny největší vliv na snížení nitroočního tlaku. Nástup účinku timololu je velmi rychlý – zhruba za 20–30 mi-
nut od aplikace. Svého maxima dosahuje po dvou hodinách a významně snížený nitrooční tlak udržuje po dobu 24 hodin.
Selektivní blokátory β1 receptorů jsou poměrně bezpečné, účinek na nitrooční tlak je však méně výrazný. Mají ochranný vliv na zrakový nerv (neuroprotektivní účinek). A navíc tím, že nevytěsňují adrenalin na β2 receptorech, umožňují normální vazoregulaci. Betaxolol blokuje především β1 receptory, β2 receptory jen mírně. Z tohoto důvodu je relativně vhodným léčivem pro glaukomové pacienty s onemocněním respiračního ústrojí. V porovnání s timololem snižuje nitrooční tlak slaběji, usnadňuje však oční mikrocirkulaci (zlepšuje a zrychluje průtok krve sítnicí a terčem zrakového nervu). Nástup účinku betaxololu je průkazný během 30 minut od aplikace, vrcholu je dosaženo po dvou hodinách a účinek trvá okolo 12 hodin.
Beta blokátory s ISA nejen blokují, ale také stimulují sympatický nervový systém. Chovají se tedy jako parciální agonisté. Důsledkem je nižší výskyt nežádoucích účinků jak na kardiovaskulární systém, tak i na dýchací soustavu. Karteolol zlepšuje díky ISA oční perfuzi. V porovnání s ostatními beta blokátory má karteolol příznivý vliv na obsah lipidů v krvi. Proto se přednostně doporučuje podávat pacientům s glaukomem, kteří trpí hyperlipidemií. Karteolol stimuluje endotelový relaxační faktor, inhibuje kontrakční endotelový faktor a zvyšuje sekreci prostacyklinu.
Analoga prostaglandinů a prostamidy
Prostaglandiny jsou fyziologicky se vyskytující látky podobné hormonům odvozené od kyseliny arachidonové, která se uvolňuje z fosfolipidů buněčných membrán. Prostaglandiny se nacházejí téměř ve všech tkáních organismu a mají významné účinky na různé biologické procesy. Jedním z nich je i schopnost snižovat nitrooční tlak usnadněním odtoku nitrooční tekutiny. Část komorové vody odtéká přes trabekulární síťovinu, část uveosklerální cestou do supraciliárního a suprachoroidálního prostoru. Analoga prostaglandinů a prostamidy (dále jen prostaglandiny) zlepšují na rozdíl od ostatních látek odtok především uveosklerální cestou, v malé míře ovlivňují i odtok trabekulární síťovinou a snižují produkci nitrooční tekutiny. Snížení nitroočního tlaku prostaglandiny přetrvává nejméně 24 hodin, aplikují se tedy jen jednou denně. Výjimku představoval isopropylunoproston, aplikovaný dvakrát denně, ale dnes již tento přípravek není v České republice registrován. Protože uveosklerální odtok hraje větší roli v noci, doporučuje se jejich aplikace večer. Prostaglandiny jsou využívány v léčbě primárního i sekundárního glaukomu s otevřeným úhlem. V doporučení Evropské glaukomové společnosti jsou prostaglandiny definovány jako léky první volby. Při aplikaci prostaglandinů je nutné počítat především s lokálními nežádoucími účinky, jako je pocit cizího tělesa v oku, pálení, svědění, štípání a slzení očí, hyperemie spojivky. Při terapii může dojít k ireverzibilně zvýšené pigmentaci duhovky, která je způsobena schopností prostaglandinů stimulovat tvorbu melaninu v melanocytech (především u zelenohnědých, žlutohnědých či hnědošedých očí). Změna barvy duhovky přetrvává i poté, co je léčba prostaglandiny přerušena. Rovněž byly zaznamenány i případy prodloužení, zesílení a zvýšení počtu řas.
Latanoprost díky své vysoké lipofilitě proniká snadno rohovkou, kde je hydrolyzován na hydrofilnější kyselinu latanoprostovou a pomalu prostupuje do komorové vody. Působí jako selektivní agonista na receptorech pro prostanoidy FP. Snížení nitroočního tlaku nastává za 3–4 hodiny po aplikaci, maxima účinku je dosaženo po 8–10 hodinách. Travoprost je analog prostaglandinu F2α (PGF2α). Podobně jako latanoprost je i travoprost esterové proléčivo. Absorbuje se přes rohovku, kde se izopropylester hydrolyzuje na aktivní volnou kyselinu.Účinek travoprostu nastupuje asi za dvě hodiny po aplikaci, maxima dosahuje za 12 hodin a přetrvává minimálně 24 hodin. Tafluprost je fluorovaný analog PGF2α, jeho biologicky aktivní metabolit působí jako selektivní agonista receptorů FP a k těmto receptorům má 12× vyšší afinitu než latanoprost. Bimatoprost je syntetický prostamid odvozený od PGF2α. Působí prostřednictvím specifických prostamidových receptorů, jeho účinek nastupuje za dvě hodiny od aplikace a maxima dosahuje za 8–12 hodin.
Inhibitory karboanhydrázy
Karboanhydráza je klíčový enzym v řasnatém tělísku. Katalyzuje přeměnu oxidu uhelnatého a vody na oxid uhličitý. Následně vzniká hydrogenuhličitanový anion, který je po neutralizaci sodíkovými a jinými kationty sekretován z ciliárních výběžků do zadní komory. Tím se komorová voda stane vůči plazmě hyperosmotickou, a do zadní komory tedy difunduje více molekul vody. Zvyšuje se objem tekutiny v zadní komoře. Inhibicí karboanhydrázy v řasnatém tělísku se výše uvedená chemická reakce výrazně zpomalí, výsledkem je menší objem nitrooční tekutiny a snížení nitroočního tlaku.
Inhibitory karboanhydrázy účinně snižují jak nitrooční, tak i nitrolební tlak. Navíc dilatují oční a mozkové cévy, čehož lze využít nejen při léčbě glaukomu, ale i v neurologii a v neurochirurgii. Uplatňují se rovněž těsně před chirurgickým zákrokem nebo po něm jako prevence zvýšení nitroočního tlaku.
Pro systémové podání je v ČR dostupný pouze acetazolamid. Je účinný v léčbě všech forem glaukomu, ale podává se hlavně v nouzových stavech. Léčba systémovými inhibitory karboanhydrázy je značně limitována řadou převážně celkových nežádoucích účinků, jako jsou např. parestezie, potíže se sluchem, urolitiáza, častější močení, hypokalemie, metabolická acidóza, gastrointestinální potíže (nauzea, abdominální a renální koliky, průjmy), Stevensův–Johnsonův syndrom, poruchy krvetvorby a další.
Lokální inhibitory karboanhydrázy mají sice méně systémových nežádoucích účinků, ale vykazují více lokálních reakcí: pálení či píchání při instilaci, hyperemii, sníženou zrakovou ostrost, slzení. Dorzolamid nejen snižuje nitrooční tlak, ale zlepšuje i oční perfuzi. Na oběhovou a dýchací soustavu vliv nemá, proto se řadí mezi léky volby u pacientů s astmatem a s dalšími diagnózami, u nichž je kontraindikována léčba beta blokátory. Účinek dorzolamidu nastupuje rychle, do 10 minut od aplikace, vrcholu dosahuje během dvou hodin a přetrvává 8–12 hodin.
Brinzolamid snižuje nitrooční tlak za 30 minut od lokální aplikace, maxima je dosaženo zhruba za 1–3 hodiny, účinek přetrvává 12 hodin.
α2 sympatomimetika
Prostřednictvím vazby na adrenergní α1 receptory v duhovce zvyšují sympatomimetika odtok nitrooční tekutiny a způsobují mírnou mydriázu. Působením na α2 receptory v řasnatém tělísku snižují tvorbu nitrooční tekutiny a zvyšují odtok uveosklerální cestou. Prostřednictvím receptorů β1 a β2 v řasnatém tělísku a v trámčině zvyšují též odtok uveosklerální cestou. Vzhledem k četným systémovým i lokálním nežádoucím účinkům neselektivních sympatomimetik jsou dnes používána pouze selektivní α2 sympatomimetika, a to jako lék další volby u pacientů s primárním glaukomem s otevřeným úhlem a téměř u všech sekundárních glaukomů. Dříve registrovaná léčiva clonidin a apraclonidin pro lokální instilaci již v České republice dostupná nejsou, tato léčiva výrazně snižovala nitrooční, ale také i krevní tlak s možným rizikem vzniku závažné hypotenze. Oba přípravky byly vhodné jen pro krátkodobé použití.
Brimonidin je vysoce selektivní α2 sympatomimetikum. Jeho afinita k α2 receptorům oproti α1 receptorům je vyjádřena poměrem 1 000 : 1. Díky tomu nepůsobí nežádoucími účinky na oběhovou soustavu, nevyvolává bronchokonstrikci ani nezpůsobuje mydriázu, účinek na nitrooční tlak však zůstává zachován. Představuje vhodný lék pro pacienty s glaukomem trpící dýchacími obtížemi či kardiovaskulárním onemocněním.
Parasympatomimetika
Parasympatomimetika jsou nejstarší skupinou léčiv používaných v terapii glaukomu. Již v roce 1876 se začal používat pilokarpin, který se používá dodnes. Použití parasympatomimetik (miotik) je limitováno systémovými i lokálními nežádoucími účinky, jako je mióza, ciliární spasmus, pseudomyopie, kataraktogenní působení atd., parasympatomimetika tedy zůstávají lékem první volby jen u glaukomu s uzavřeným komorovým úhlem – tzv. záchvatovitého typu glaukomu.
Pilokarpin je alkaloid získávaný z listů jihoamerického stromu Pilocarpus pennatifolius. Pilokarpin usnadňuje odtok komorové tekutiny a dále přímou stimulací musculus sphincter pupillae dochází k mióze, která pomáhá zrušit pupilární blok a tahem za kořen duhovky se rozšíří komorový úhel, což je zásadní při jeho akutním uzávěru. Pilokarpin rychle proniká rohovkou a maximální miózy je dosaženo během 10–30 minut od aplikace. Snížení nitroočního tlaku nastává do 2–3 hodin, účinek však netrvá příliš dlouho, zhruba 6–7 hodin. S tím je spojena i nutná častější aplikace očních kapek (3–4× denně), a tedy i dostatečná compliance pacienta. Z dalších přímo působících parasympatomimetik je dostupný karbachol, který je dnes výjimečně indikován jen pro vyvolání rychlé miózy při nitrooční operaci.
Hyperosmotické látky
Hyperosmotická léčiva se podávají buď perorálně, nebo intravenózně. Pokud je totiž nitrooční tlak výrazně zvýšený, je z fyzikálního hlediska skoro nemožné, aby léčivo ve formě kapek do oka proniklo. Jelikož hyperosmotické látky neprostupují hematookulární bariérou, zvyšují osmolaritu plazmy, a tedy i osmotický gradient mezi plazmou, komorovou vodou a sklivcem. Molekuly vody přecházejí ve zvýšené míře z oka do cév, čímž nastane významné snížení nitroočního tlaku. Náhlé zvýšení objemu plazmy má však za následek zvýšenou srdeční zátěž.
Díky rychlému a výraznému snížení nitroočního tlaku jsou hyperosmotické látky přednostně aplikovány při akutních stavech a v případech, kdy se požaduje urychlené snížení extrémně zvýšeného nitroočního tlaku.
Nejčastěji používanou osmoticky aktivní látkou je glycerol. Aplikuje se perorálně, v dávce 1–1,5 g/kg hmotnosti. Intravenózně aplikovaný mannitol v dávce 2 g/kg hmotnosti je pro účinné snížení nitroočního tlaku využíván nejen v léčbě glaukomu, ale i před nitrooční operací nebo v jejím průběhu.
Fixní kombinace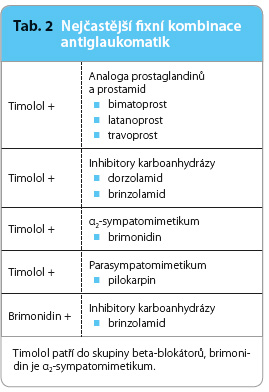
V současné době se na trhu objevují kombinace léčiv z různých lékových skupin, které farmaceutické společnosti vyrábějí ve fixních kombinacích. Vždy jde o kombinaci účinných látek s odlišným mechanismem účinku. K jejich výhodám patří zvýšení compliance pacienta, méně konzervačních látek aplikovaných do oka, nižší náklady na léčbu a účinnější snížení nitroočního tlaku, než jakého je možné docílit jednotlivou monoterapií nebo danou kombinací, kde je každé léčivo aplikováno samostatně. Nejčastější fixní kombinace uvádí tab. 2.
Strategie konzervativní léčby
Primární glaukom s otevřeným úhlem
Konzervativní léčba prostého glaukomu představuje u pacientů s glaukomem stále nejužívanější terapeutický postup. V současné době je k dispozici celá škála léčiv zaručujících účinnost i bezpečnost této léčby.
Kombinace léčiv jsou individuální, přesto ale existují určité limitující faktory v počtu předepisovaných přípravků:
- Interakce léčiv – vzhledem k farmakologickým vlastnostem nelze některá léčiva kombinovat.
- Nežádoucí účinky – kombinace a sumace nežádoucích účinků při dlouhodobé léčbě.
- Pokles účinnosti – jednotlivé přípravky mohou být účinnější v monoterapii než při indikaci maximálně tolerovatelné medikamentózní léčby.
- Cena – mnohonásobné kombinace léčiv mohou být dražší pro plátce zdravotní péče i pro pacienta; chirurgický výkon by byl podstatně levnější.
- Spokojenost pacienta s léčbou a respektování jeho přání s ohledem na:
- nežádoucí účinky,
- četnost aplikace, životní styl,
- obavu z operace,
- únavu z mnohonásobných pokusů o úspěšnou léčbu udržující dostatečně nízký nitrooční tlak.
Maximálně tolerovatelná medikamentózní léčba je indikována jako poslední krok před chirurgickou intervencí. Vždy je nutné přísné sledování stability zrakových funkcí a rovněž hodnocení kvality života pacienta s tímto typem kombinační léčby.
Glaukomový záchvat
Glaukomový záchvat – glaucoma angulare acutum – probíhá pod obrazem náhlé příhody.
Zasluhuje si pozornost nejen oftalmologů, ale i široké lékařské veřejnosti, protože správnou včasnou diagnózou a léčbou lze předejít nenapravitelným škodám.
Terapeutický postup se skládá z pěti důležitých kroků:
- Medikamentózní pokles nitroočního tlaku.
- Zúžení zornice a rozšíření komorového úhlu.
- Laserová iridotomie provedená do dvou hodin od zahájení léčby. Pokud se nedaří laserová iridotomie, doporučuje se laserová iridoplastika před ev. extrakcí čočky.
- Léčba druhého oka s následnou profylaktickou laserovou iridotomií.
- Polaserová léčba pro možnost transitorní polaserové hypertenze a pro ev. následný rozvoj chronické formy angulárního glaukomu.
Pro zvládnutí glaukomového záchvatu se používají miotika, beta blokátory, celkově podaný acetazolamid, osmoticky působící léčiva, lytické směsi a analgetika.
Laserová léčba
Do šedesátých let minulého století byly v léčbě glaukomů známy pouze dva způsoby – léčba konzervativní a chirurgická. Zavedení světelné koagulace do oftalmologie přineslo nové možnosti v léčbě glaukomů. S objevem laserových paprsků a s jejich zavedením do oftalmologické praxe vznikl a dále se rozvíjel nový směr v léčbě glaukomů – „nekrvavá chirurgie“ či „chirurgie bez nože“. V oftalmologii se aplikace laserových paprsků spojila s již použitými postupy léčení, které využívají zářivou energii polychromního světla.
Výhod laserové léčby glaukomů je oproti standardním chirurgickým výkonům několik:
- jsou minimálně traumatizující,
- lze je provádět v ambulantních podmínkách,
- postačuje pouze instalační anestezie oka,
- pacienti zůstávají v období léčení práceschopní.
Laserové výkony snášejí nemocní velmi dobře pro minimální komplikace, s nimiž jsou spojeny, jsou pro oko bezpečnými léčebnými metodami, které lze dle potřeby opakovat. Neefektivní laserové výkony nevylučují ani nekomplikují případné následné chirurgické výkony. Výhody laserové léčby glaukomů jsou nesporné při různých alergiích na léčiva, při těžkém somatickém stavu pacienta, je li chirurgický zákrok z různých důvodů kontraindikován.
Chirurgická léčba glaukomu
Běžný je takový přístup k léčbě glaukomu, kdy zpočátku použijeme lokální antiglaukomatika či laserovou léčbu a chirurgický výkon provedeme až tehdy, kdy se nám konzervativně nedaří dosáhnout cílových hodnot nitroočního tlaku.
Odvážné pokusy nalézt tu správnou mnohonásobnou kombinaci léků mohou vést k volbě režimu, který je pro pacienta neuspokojivý. Důležitou otázkou je, zda je farmakologické snížení nitroočního tlaku ochranné. Snížení tlaku nemusí zabránit dalšímu poklesu zrakových funkcí. Asi 50 % z některých skupin konzervativně léčených pacientů s glaukomem se nakonec v průběhu několika let podrobí operaci.
Krátký pokus s medikamentózní terapií je jasně vhodnou linií léčby u méně pokročilých případů. Nemělo by se však otálet s včasnou chirurgickou intervencí u očí s tlakem vyšším než 30 mm Hg a s absolutními výpadky v zorném poli.
Selektivní laserová trabekuloplastika jako alternativní terapeutická metoda ke konzervativní léčbě má zjevně nedostatečně dlouhodobý účinek, ale může dočasně omezit potřebu medikace. Cílem mikrochirurgického výkonu je dosažení dostatečně nízkého cílového nitroočního tlaku, nutného ke stabilizaci zrakových funkcí. Indikováni k chirurgické léčbě jsou nemocní, u kterých monoterapie či kombinovaná léčba a jedenkrát provedená selektivní laserová trabekuloplastika nekompenzuje glaukomové onemocnění – znamená to, že dochází k progresi změn zrakových funkcí i při normálních hodnotách nitroočního tlaku. Dále jsou k operaci indikováni nemocní, kteří nedodržují léčebný režim nebo nemohou užívat příslušnou lokální terapii.
Stále více se upřednostňuje časná chirurgická intervence, převážně u mladých myopů, pacientů s pigmentovým glaukomem, s pseudoexfoliačním glaukomem, s normotenzním glaukomem. Otázka primární chirurgické intervence zůstává stále spornou. Průběh glaukomového onemocnění jednoho oka může být návodem, kdy operovat oko druhé.
Indikace chirurgické intervence:
- při selhání ostatních terapeutických možností,
- při nevhodnosti ostatních terapeutických možností,
- pokud požadovaného cílového tlaku nelze dosáhnout jiným způsobem,
- pokud nitrooční tlak dosahuje tak vysokých hodnot, že by ostatní terapeutické postupy velmi pravděpodobně selhaly.
Cílem chirurgického výkonu by mělo být zastavení progrese glaukomového poškození zrakového nervu.
Neuroprotekce
Novým směrem v terapii glaukomu by mohly být přípravky, které budou mít neuroprotektivní působení, kdy zásahem na neuronální úrovni dojde k omezení či ke zpomalení poškození gangliových buněk sítnice v závislosti i nezávisle na výšce nitroočního tlaku. Jde tedy o ochranu neuronů a o snahu zachránit neurony, které sice nebyly zničeny, ale jsou v nebezpečí postižení toxickými vlivy z poškozených buněk způsobujících sekundární degeneraci.
Cílem neuroprotekce je:
- odstranění mediátoru, který způsobuje pokračování degenerativního procesu,
- zvýšení odolnosti dosud nepoškozených nervů k těmto mediátorům.
Zkoušeny jsou memantin, blokátory kalciových kanálů, antioxidační látky, bílkoviny tepelného šoku či standardizovaný extrakt z ginkgo biloba.
Závěr
Dosavadní výsledky naznačují, že glaukomová optická neuropatie je multifaktoriální onemocnění s mnoha systémovými a okulárními faktory, které v konečném důsledku porušují krevní oběh v optickém nervu. V současné době klademe důraz na co nejčasnější diagnostiku glaukomového postižení s následným optimálním léčebným postupem – jedině tak lze předejít postupnému poklesu zrakových funkcí a přispět k udržení kvality života pacientů s glaukomem.
Seznam použité literatury
- [1] Kraus H, Karel I, Růžičková E. Oční zákaly. Praha: Grada Publishing, 2000: 95–142.
- [2] Růžičková E, Cihlářová J, Šíp L. Současná problematika glaukomu. Čs Oftal 1994; 50 (Supl.): 8–11.
- [3] Růžičková E, Boguszaková J, Cihlářová J. Vaskulární faktor v etiopatogenezi glaukomu. Čs Oftal 1995; 51: 115–118.
- [4] Růžičková E. Glaukom. Praha: Maxdorf Jessenius, 2006.
- [5] Růžičková E. Glaukom – minimum pro praxi. 2. vydání. Praha: Triton, 2006.
- [6] Růžičková E. Glaukom. 2. aktualizované vydání. Praha: Maxdorf Jessenius, 2016.