Kombinační léčba anginy pectoris
U 60–80 % nemocných se stabilní anginou pectoris a nízkým rizikem budoucích kardiovaskulárních příhod je účinnou léčbou monoterapie B-blokátorem. U nemocných, u kterých monoterapie B-blokátorem není dostatečně účinná, může být vyzkoušena léčba dvojkombinací či dokonce trojkombinací antianginózních léčiv. Kombinační léčba s dlouhodobě působícím nitrátem nebo blokátorem kalciových kanálů je podle většiny srovnávacích studií účinnější než monoterapie B-blokátorem, ale profituje z ní jen přibližně 30 % nemocných. Přímé srovnání ukazuje, že kombinace B-blokátoru s blokátorem kalciových kanálů dihydropyridinového typu, zejména amlodipinem či felodipinem, je účinnější než kombinace B-blokátoru s dlouhodobě působícím nitrátem. Nedostatečná léčebná odpověď na monoterpaii B-blokátorem je efektivně zlepšena přidáním blokátoru kalciových kanálů. Tato léčba je pak účinnější nežli monoterapie blokátorem kalciových kanálů. Použití trojkombinace klasických hemodynamicky působících antianginózních léčiv je kontroverzní. Objektivní doklady o účinnosti takovéto trojkombinace jsou naprosto nedostatečné. U nemocných s lehkou anginou pectoris není tato léčebná strategie doporučována vůbec, zatímco u nemocných s těžkou anginou pectoris, jejichž potíže nejsou dostatečně kontrolovány dvojkombinací, může být vyzkoušena a u jednotlivých nemocných může být účinnější než dvojkombinace. Vhodné pro kombinační léčbu je novější léčivo trimetazidin, které působí na metabolické úrovni lepším využitím zbytkového kyslíku v ischemickém myokardu, a přitom neovlivňuje hemodynamické parametry. Antian-ginózní a antiischemická účinnnost kombinace trimetazidinu s klasickými hemodynamicky působícími antianginózními léčivy byla prokázána v řadě studií.
Hlavní zásady léčby anginy pectoris
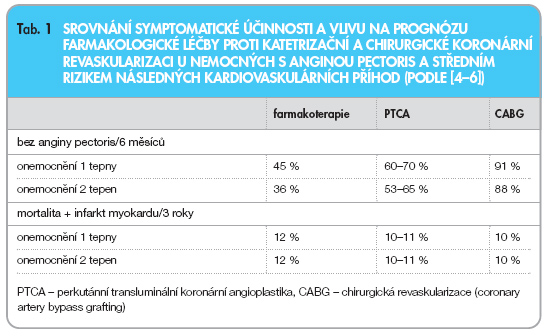
U nemocných se stabilní anginou pectoris by se měl výběr optimální léčby řídit nejenom symptomy, ale také stanovením rizika nemocného. Nemocní s nízkým rizikem (roční mortalita < 1 %) mohou být léčeni farmakologicky s cílem odstranit nebo minimalizovat jejich symptomy, zatímco nemocní s vyšším rizikem výskytu kardiovaskulárních příhod by měli být dále stratifikováni podle svého rizika. Ti, kteří jsou výrazně symptomatičtí, jsou kandidáty revaskularizace, ať již katetrizační nebo chirurgické. Jednoznačnými kandidáty revaskularizace jsou také nemocní s významnou stenózou kmene levé věn-čité tepny, jejím ekvivalentem a nemocní s postižením tří tepen se současnou systolickou dysfunkcí levé komory [1–3]. U nemocných, jejichž angina odpovídá třídě 2 funkční klasifikace Kanadské kardiologické společnosti (CCS) a kteří mají postižení jedné nebo dvou věnčitých tepen, je výběr mezi farmakologickou léčbou a revaskularizací primárně určován větší účinností revaskularizace nad farmakoterapií v odstranění nebo zmírnění anginózních potíží, mortalita však zůstává při obou způsobech léčby stejná (tab. 1) [4–6].
Nadřazenost revaskularizace nad farmakologickou léčbou v kontrole anginózních potíží však může být zpochybňována faktem, že optimální farmakologická léčba nebyla v provedených srovnávacích studiích definována. Přitom z řady epidemiologických průzkumů je naprosto jasné, že v běžné klinické praxi jak u nás, tak v zahraničí jsou podávaná antianginózní léčiva, zejména b-blokátory, hluboce poddávkována [7].
Farmakologická léčba stabilní anginy pectoris je stále založena na třech klasických skupinách léčiv s antianginózními a antiischemickými účinky. Jsou to dlouhodobě působící organické nitráty, blokátory kalciových kanálů a b-blokátory [1–3, 8]. Nebylo však prokázáno, že by u nemocných se stabilní anginou pectoris některé z těchto léčiv prodlužovalo život nebo snižovalo výskyt infarktu myokardu [9]. Platí to i pro b-blokátory, pro které sice existuje řada klinických studií přesvědčivě dokazujících, že příznivě ovlivňují prognózu nemocných po prodělaném infarktu myokardu, ale neexistuje jediná mortalitně/ morbiditní studie u nemocných se stabilní anginou pectoris. Pouze se domníváme, že b-blokátory mají stejně příznivý účinek i u ostatních chronických forem ischemické choroby srdeční. Zlepšení prognózy s poklesem mortality u nemocných po prodělaném infarktu myokardu v rámci sekundární prevence a při léčbě hypertenze naznačují, že mohou být u nemocných se stabilní anginou pectoris účinné také v prevenci epizod nestability a vzniku infarktu myokardu [10]. A konečně, uvážíme-li úlohu sympatoadrenálního systému při spouš-tění nebo facilitování závažných komorových tachyarytmií a náhlé smrti, je logické, že b-blokátory mohou u nemocných se stabilní anginou pectoris přinášet ještě další prospěch prevencí komorových arytmií a náhlé smrti. Proto jsou také b-blo-kátory ve stávajících guidelines doporu-čovány v léčbě stabilní anginy pectoris jako antianginózní léky první volby [1–3]. Samozřejmostí musí být farmakologická sekundární prevence – antiagregancia, mezi nimiž naprosto dominuje kyselina acetylsalicylová [11, 12], a důsledná kontrola všech hlavních rizikových faktorů včetně farmakologické (statiny, antihypertenziva, antidiabetika). Ke třem skupinám klasických antianginózních léčiv v poslední době přistoupila celá řada látek nových. Jsou to trimetazidin, nicorandil (není u nás registrován), ivabradin (registrace v ČR v roce 2006) a ranolazin (není u nás registrován) [13].
V posledních letech jsme svědky nevídaného rozvoje invazivní kardiologie. Stále více nemocných s akutními, ale i chronickými formami ischemické choroby srdeční je revaskularizováno. Diagnóze a léčbě stabilní anginy pectoris byla vě-nována relativně menší pozornost. Stabilní angina pectoris však zůstává závažným problémem, který postihuje stále více stárnoucí populaci. Mnoho nemocných s chronickou ischemickou chorobou srdeční nemůže být z různých důvodů revaskularizováno nebo u nich přetrvává či se znovu objevuje angina i po revaskularizaci. Buď je to proto, že revaskularizace byla neúplná, nebo kvůli progresi koronární aterosklerózy. U těchto nemocných často antianginózní monoterapie nekontroluje dostatečně jejich potíže a je u nich potřeba kombinovat antianginózní léčiva navzájem.
Které antianginózní léčivo je nejúčinnější?
Nedávná metaanalýza neprokázala žádný rozdíl ani v kontrole symptomů ani v mortalitě mezi monoterapií anginy pectoris b-blokátory a blokátory kalciových kanálů. Jediné výjimky tvoří podskupina nemocných po prodělaném infarktu myokardu, kde b-blokátory snižují mortalitu a výskyt reinfarktů, a podskupina nemocných s hypertenzí, u nichž b-blokátory snižují riziko výskytu infarktu myokardu [14, 15]. Studií, které by srovnávaly monoterapii anginy pectoris dlouhodobě účinnými nitráty s monoterapií ostatními antianginózními léčivy, je mnohem méně. Žádná z nich ale neukázala, že by monoterapie nitráty byla méně účinná [14, 16]. Výběr nejvhodnějšího antianginózního léčiva může být také ovlivněn jinými faktory, např. převodními poruchami, poruchami tvorby vzruchu, asthma bronchiale, chronickou obstrukční plicní nemocí, závažnou ischemickou chorobou dolních končetin nebo Raynaudovým fenoménem, které představují relativní kontraindikace léčby b-blokátory. Výběr medikace je také ovlivněn výskytem nežádoucích účinků léčiv, z nichž některé jsou natolik závažné, že vedou k přerušení léčby nebo snižují compliance nemocného. Preferovanou léčbou stabilní anginy pectoris je monoterapie některým z klasických antianginózních léčiv v dostatečné denní dávce. Z důvodů uvedených výše jsou jako léky první volby jednoznačně doporučovány b-blokátory. Dostatečná nebo optimální dávka b-blokátoru v monoterapii může být jednoduše definována jako denní dávka, která vede ke klidové srdeční frekvenci ≤ 60 tepů/min. Taková monoterapie je obvykle účinná u 60–80 % nemocných se stabilní anginou pectoris a nízkým rizikem kardiovaskulárních příhod [9].
Je kombinační léčba účinnější než monoterapie?
Nejsou-li anginózní potíže nemocného, který má nízké riziko kardiovaskulárních příhod, účinně kontrolovány monoterapií, běžně se používají dvojkombinace antianginózních léčiv, obvykle kombinace b-blokátoru s dlouhodobě působícím blokátorem kalciových kanálů dihydropyridinového typu nebo s dlouhodobě působícím nitrátem. V klinické praxi se často používá i kombinace tří antianginózních léčiv, i když existuje velmi málo údajů o tom, že by trojkombinace byla účinnější a lepší než dvojkombinace [9]. Důležité je podávat maximální dávky antianginózních léčiv, které nemocný ještě toleruje.
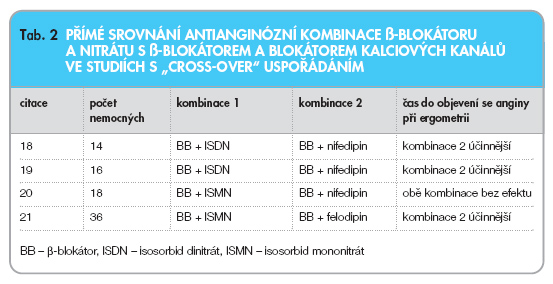
Studií, které porovnávají účinnost kombinační antianginózní léčby s monoterapií, obvykle b-blokátorem, nebo účinnost dvou různých kombinací antianginózních léčiv navzájem, není v literatuře kupodivu mnoho (přehled viz [17]). Navíc většina z nich trvala relativně krátkou dobu (2–12 týdnů) a zahrnula jen několik desítek nemocných. Studie porovnávající navzájem dva léčebné režimy mají uspořádání „cross-over" nebo paralelní. Holandští autoři ve svém pěkném přehledu [17] nalezli v literatuře celkem 23 randomizovaných studií v uspořádání „cross-over", které porovnávaly monoterapii nemocných se stabilní anginou pectoris b-blokátorem v optimální dávce, při níž nebyly symptomy nemocných dostatečně kontrolovány, s kombinační antianginózní léčbou. Šlo o kombinaci optimální dávky b-blokátoru s blokátory kal-ciových kanálů (19 studií) nebo s nitráty (9 studií). Větší antianginózní účinnost byla prokázána při léčbě kombinací b-bloká-toru s blokátorem kalciových kanálů. Ergometrické parametry (celková doba trvání zátěže při standarním zátěžovém protokolu, čas do objevení se anginózní bolesti nebo depresí úseku ST ≥ 1 mm na EKG), které jsou méně variabilní a objektivnější než anginózní symptomy, se ve většině studií při kombinační léčbě b-blokátorem s blokátorem kalciového kanálu zlepšily zhruba o 30 %. Kombinace optimální dávky b-blokátoru a nitrátu je zjevně méně účinná. Ve většině studií nevedla k významnějšímu zlepšení anginózních symptomů či ergometrických parametrů. Výjimkou byly tři malé studie s nemocnými s těžkou anginou pectoris, u kterých přidání nitrátu k b-blokátoru zlepšilo symptomy i ischemický a anginózní práh při zátěžovém testu. Přímé srovnání léčby kombinací b-blokátoru s blokátorem kalciových kanálů a b-blokátoru s nitrátem bylo provedeno ve 4 studiích s uspořádáním „cross-over" [18–2]. Ve třech z nich byla účinnější kombinace b-blokátoru s blokátorem kalciových kanálů, ve čtvrté nebyl prokázán žádný přídatný efekt ani jedné z kombinací oproti monoterapii b-blokátorem (tab. 2).
Bylo publikováno celkem pět studií s paralelním uspořádáním, které porovnaly monoterapii optimální dávkou b-blokátoru s kombinační léčbou b-blokátorem a blokátorem kalciových kanálů u nemocných s anginou pectoris, jejichž potíže nebyly dostatečně kontrolovány samotným b-blokátorem (přehled viz [17]). Jedna z těchto studií měla nedostatečnou statistickou sílu prokázat signifikantní rozdíl mezi monoterapií a kombinační léčbou a ukázala pouze trend k větší antianginózní účinnosti kombinační léčby. Tři další studie prokázaly větší antianginózní i anti-ischemickou účinnost kombinační léčby než samotného b-blokátoru a konečně poslední z těchto studií demonstrovala, že amlodipin v kombinaci s b-blokátorem měl větší účinnost jen u nemocných se sníženou pracovní kapacitou. S kombinační léčbou b-blokátorem a nitrátem nebyly žádné studie s paralelním uspořádáním provedeny.
Kombinační léčba však není účinnější než monoterapie u všech nemocných s anginou pectoris. V těch studiích, ve kterých byla sledována individuální odpověď na kombinační léčbu, se ukázalo, že vede k významnému zlepšení parametrů při zátěžovém testu přibližně jen u 30 % nemocných. Procento nemocných s příznivou odpovědí je o něco vyšší při kombinaci b-blokátorů s blokátory kalciových kanálů než s nitráty.
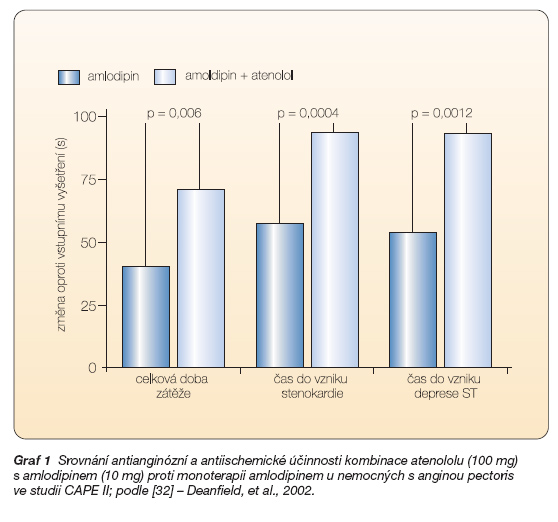
Některé známé studie však nebyly do výše citovaného přehledu [17] z různých důvodů zařazeny. Poměrně velká mezinárodní multicentrická studie IMAGE [22] nebyla do přehledu zařazena, protože část jejích nemocných měla anginu pectoris adekvátně kontrolovanou již monoterapií b-blokátorem metoprololem. Prospěch z kombinace s nifedipinem mělo jen 20 % nemocných, především těch, jejichž potíže nebyly monoterapií dostatečně kontrolovány. Podobně studie TIBET randomizovala v několika evropských zemích 608 nemocných pro léčbu atenololem, nifedipinem a jejich kombinací [23, 24]. Kombinační léčba nezlepšila výsledky zátěžového testu ani krátkodobě nesnížila výskyt ischemických epizod [23]. Po dvou letech byl výskyt kombinovaného endpointu složeného z kardiovaskulární mortality, nefatálních infarktů myokardu a nestabilní anginy při léčbě atenololem 12,8 %, nifedipinem SR 11,2 % a jejich kombinací 8,5 %; rozdíly nebyly statisticky významné [24]. Výsledky těchto dvou studií jsou citovány v doporučení Evropské kardiologické společnosti jako argument pro opatrné a zdrženlivé používání kombinační antianginózní léčby [1]. Jako účinnější alternativa ke kombinační léčbě je doporučována monoterapie jiným antianginózním léčivem. Také známý americký kardiolog Milton Packer konstatuje ve svém přehledu léčení stabilní anginy pectoris kombinacemi b-blokátorů a blokátorů kalciových kanálů, že „důkazy posbírané z pečlivých farmakologických a kontrolovaných klinických studií neukazují, že by kombinační léčba anginy pectoris b-blokátory a blokátory kalciových kanálů přinášela u většiny nemocných s ICHS aditivní nebo synergický klinický benefit" [25]. V přehledu literatury došel Thanadi k závěru, že „kombinační léčba dvěma nebo třemi antianginózními léčivy není vždy lepší než monoterapie optimální dávkou" [26]. A konečně Ferguson a kol. nezjistili u nemocných se stabilní anginou pectoris žádný benefit z přidání buď 2x 20 mg retardovaného nifedipinu nebo 1x 5 mg amlodipinu denně k 10 mg bisoprololu denně [27]. Problém je však v tom, že tito autoři použili optimální dávku b-blo-kátoru, a proto byla malá pravděpodobnost zesílení antianginózního účinku přidáním dalšího antianginózního léčiva. Také do studie TIBET byli nemocní zařazeni, aniž byla vyhodnocena jejich (adekvátní) odpověď na monoterapii [23]. A podobně ani studie IMAGE neprokázala, že by při nedostatečné účinnosti monoterapie byla alternativní monoterapie jiným antianginózním léčivem stejně účinná jako kombinační léčba [22]. Naopak, v literatuře lze najít několik menších studií, které dokazují, že při nedostatečné účinnosti monoterapie b-blokátorem je alternativní monoterapie blokátorem kalciových kanálů méně účinná než kombinační léčba [28–31]. Mezinárodní multicentrická studie CAPE II, na které se významným způsobem podílela česká centra, pak přesvědčivě prokázala, že kombinace dostatečných denních dávek atenololu (100 mg) a amlodipinu (10 mg) má významně větší antianginózní a antiischemický účinek než monoterapie kteroukoliv z obou látek (graf 1) [32].
Proto je třeba považovat doporučení Evropské kardiologické společnosti k upřednostňování alternativní monoterapie stabilní anginy pectoris před kombinační léčbou [1] jako zastaralé a překonané.
A co trojkombinace?
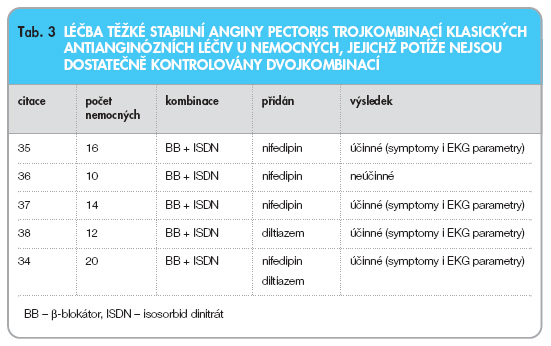
U nemocných, u kterých nejsou jejich anginózní potíže dostatečně kontrolovány kombinací dvou antianginózních léčiv, může být efektivní přidání třetího léčiva. V publikovaných klinických studiích, které porovnávaly koronární revaskularizaci s farmakoterapií nebo koronární angioplastiku s chirurgickou revaskularizací, byla trojkombinace používána u 15–40 % nemocných. Nicméně, použití trojkombinace mohlo být v těchto studiích poněkud zveličeno ve snaze vzbudit zdání maximální farmakoterapie. Z jejich výsledků rozhodně nemohou být dělány žádné závěry o účinnosti trojkombinace v léčbě anginy pectoris. V literatuře lze nalézt několik studií, které hodnotily účinnost trojkombinační léčby u nemocných s anginou pectoris refrakterní na dvojkombinaci. Jsou mezi nimi i dvě studie českých autorů publikované v renomovaných časopisech [33, 34]. Všech se však zúčastnil velmi malý počet nemocných, dávky jednotlivých léčiv v některých z nich nebyly titrovány do optimální výše, v některých případech byly zařazeni i nemocní s lehkou anginou pectoris. V pěti věrohodných studiích bylo dohromady studováno jen 72 nemocných s těžkou anginou pectoris [34–38]. Ve čtyřech z nich byl demonstrován prospěch z léčby trojkombinací, ve které byl přidán blokátor kalciových kanálů k dvojkombinaci b-blokátoru a nitrátu (tab. 3).
Velmi malý počet nemocných nicméně neumožňuje činit nějaké závěry. Není jasné, zda trojkombinace klasických antianginózních lé-čiv v léčbě těžké anginy pectoris je opravdu účinnější než dvojkombinace. Je také třeba mít na paměti, že každý nemocný s těžkou anginou pectoris by měl být léčen invazivně, pokud je to technicky schůdné. Farmakologická léčba trojkombinací by měla být vyhrazena pouze pro nemocné s těžkou anginou pectoris, u kterých není invazivní léčba možná nebo ji odmítnou, event. přetrvává-li těžká angina pectoris i po revaskularizaci.
Trimetazidin – řešení pro kombinační léčbu
V posledních letech se otevřela další cesta, jak příznivě ovlivnit ischémii myokardu látkami, které zasahují do metabolismu kardiomyocytů, aniž by měly hemodynamické účinky. První látkou z této skupiny registrovanou pro léčbu anginy pectoris je trimetazidin, piperazinový derivát, který při mírné ischémii myokardu částečně inhibuje normálně převažující b-oxidaci mastných kyselin jako energetického zdroje pro syntézu ATP na oxidaci glukózy, při které se spotřebovává na výrobu 1 molekuly ATP méně kyslíku [39]. Tato látka inhibuje mitochondriální enzym 3-ketoacyl-koenzym A tiolázu (3-KAT inhibitor) a účinkuje na buněčné úrovni úspornějším využitím zbytkového kyslíku v ischemickém myokardu (efektivněji získává makroergní fosfáty při ischémii). Trimetazidin rovněž snižuje intracelulární acidózu a chrání buňku před přetížením vápníkovými ionty a před poškozením volnými kyslíkovými radikály [39].
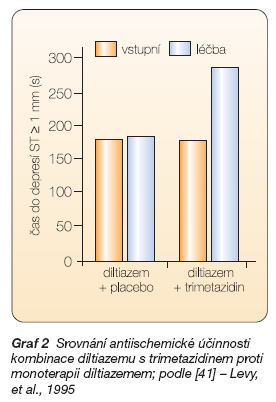
V léčbě nemocných s nedostatečně kontrolovanou anginou pectoris monoterapií konvenčními antianginózními léčivy se zdá být přidání metabolicky účinkujícího trimetazidinu k existující léčbě racionálnější než přidání dalšího hemodynamicky působícího léčiva. Kde je místo trimetazidinu ve farmakoterapii anginy pectoris a prevenci ischémie myokardu? Je ho samozřejmě možné používat v monoterapii i jako lék první volby. Antianginózní a antiischemické účinky trimetazidinu jsou dostatečně prokázány. Jeho místo je však především v kombinační léčbě nemocných s anginou pectoris, jejichž klinické symptomy nejsou dostečně kontrolovány monoterapií konvenčními antianginózními léčivy. Aditivní antianginózní účinek trimetazidinu byl potvrzen v řadě kontrolovaných klinických studií jak při kombinaci s blokátory kalciových kanálů (graf 2) [40, 41], tak i s b-blokátory [42–44].
Závěr
Monoterapie optimální dávkou b-blokátoru je účinná u 60–80 % nemocných s anginou pectoris a nízkým rizikem výskytu kardiovaskulárních příhod. U nemocných, u nichž není angina pectoris účinně kontrolována optimální dávkou b-blokátoru, může kombinace s blokátorem kalciových kanálů dihydropyridinového typu snížit jak subjektivní symptomy, tak objektivní známky ischémie myokardu u dalších přibližně 30 % pacientů. Kombinační léčba b-blokátory a nitráty nebyla zdaleka tak extenzivně studována. Přímá srovnání kombinací b-blokátoru s blokátory kalciových kanálů nebo nitráty naznačují, že kombinace s blokátory kalciových kanálů je účinnější zejména u starších nemocných. V praxi je ale u individuálního nemocného nejlepší vyzkoušet obě kombinace a zvolit tu, která lépe kontroluje potíže nemocného.
Léčba trojkombinací klasických hemodynamicky působících antianginózních lé-čiv byla studována jen u velmi omezeného počtu nemocných s těžkou anginou pectoris. U jednotlivých pacientů může zmenšit potíže, ale s větším rizikem výskytu nežádoucích účinků. Zejména hypotenze snižuje koronární průtok a paradoxně tak trojkombinace hemodynamicky působících léčiv může vést i ke zhoršení anginózních potíží. Nejvhodnějším léčivem do kombinace je novější látka trimetazidin, která působí na metabolické úrovni, aniž by ovlivňovala hemodynamické parametry (krevní tlak, srdeční frekvenci nebo kontraktilitu). Jeho antianginózní a anti-ischemické účinky jsou aditivní k účinkům hemodynamicky působících léčiv, jak bylo ověřeno v několika studiích.
U nemocných s výraznou symptomatologií a u těch pacientů, jejichž potíže jsou refrakterní na farmakoterapii, stejně jako u nemocných s vysokým rizikem budoucího výskytu kardiovaskulárních příhod musí být vždy zvážena revaskularizační léčba.
Seznam použité literatury
- [1] Management of stable angina pectoris: recommendations of the Task Force of the European Society of Cardiology. Eur Heart J 1997; 18: 394–413.
- [2] Gibbons RJ, Chatterjee K, Daley J, et al. ACC/AHA/ACP-ASIM guidelines for the management of patients with chronic stable angina: executive summary and recommendations: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Committee on Management of Patients With Chronic Stable Angina). Circulation 1999; 99: 2829–2848.
- [3] Gibbons RJ, Abrams J, Chatterjee K, et al. ACC/AHA 2002 guideline update for the management of patients with chronic stable angina – summary article. A report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (Committtee on Management of Patients With Chronic Stable Angina). J Am Coll Cardiol 2003; 41: 159–168.
- [4] Huch W, Bellotti G, De Oliveira S, et al. The Medicine, Angioplasty, or Surgery Study (MASS): a prospective randomized trial of medical therapy, balloon angioplasty or bypass surgery for single proximal left anterior descending artery stenoses. J Am Coll Cardiol 1995; 26: 1600–1605.
- [5] RITA-2 trial participants. Coronary angioplasty versus medical therapy for angina: the second Randomised Intervention Treatment of Angina (RITA-2) trial. Lancet 1997; 350: 461–468.
- [6] Davies R, Goldberg A, Forman S, et al. Asymptomatic Cardiac Ischemia Pilot (ACIP) study two-year follow-up: outcomes of patients randomized to initial strategies of medical therapy versus revascularization. Circulation 1997; 95: 2037–2043.
- [7] Hradec J, Chaloupka V, Sachová M. Angina Treatment Patterns Survey. Současný stav diagnostiky a léčby nemocných se stabilní anginou pectoris v České republice. Cor Vasa 2003; 45: 173–180.
- [8] Hradec J. Stabilní angina pectoris. I. část. Medicína po promoci 2005; 6: 44–51.
- [9] Thadani U. Current medical management of chronic stable angina. J. Cardiovasc Pharmacol Ther 2004; 9 (suppl. 1): S11–S29.
- [10] Yusuf S, Peto R, Lewis J, et al. b-blockade during and after myocardial infarction: an overview of the randomized trials. Progr Cardiovasc Dis 1985; 27: 335–371.
- [11] Ridker PM, Manson JE, Gaziano JM, et al. Low dose aspirin therapy for chronic stable angina. A randomized, placebo-controlled clinical trial. Ann Intern. Merd 1991; 114: 835–839.
- [12] Antiplatelet Trialist´s Collaboration. Collaborative overview of radomised trials of antiplatelet therapy – I: prevention of death, myocardial infarction and stroke by prolonged antiplatelet therapy in various categories of patients. Brit Med J 1995; 308: 81–106.
- [13] Hradec J. Stabilní angina pectoris. II. část. Medicína po promoci 2005; 6: 59–64.
- [14] Heidenreich PA, MacDonald KM, Hastie T, et al. Meta-analysis of trials comparing b-blockers, calcium antagonists, and nitrates for stable angina. JAMA 1999; 281: 1927–1936.
- [15] The b-Blocker Pooling Project Research Group. The b-Blocker Pooling Project (BBPP): subgroup findings from randomized trials in post infarction patients. Eur Heart J 1988; 9: 8–16.
- [16] Parker JD, Parker JO. Nitrate therapy for stable angina pectoris. N Engl J Med 1998; 338: 520–531.
- [17] Kok WEM, Visser FC, Visser CA. Combination and triple therapy in patients with stable angina pectoris not adequately controlled by optimal b-blocker therapy. Neth Heart J 2002; 10: 455–461.
- [18] Morse JR, Nesto RW. Double-blind cross-over comparison of the antianginal effects of nifedipine and isosorbide dinitrate in patients with exertional angina receiving propranolol. J Am Coll Cardiol 1985; 6: 1395–1401.
- [19] Tolins M, Wier K, Chesler E, Pierpont GL. „Maximal“ drug therapy is not necessarily optimal in chronic angina pectoris. J Am Coll Cardiol 1984; 3: 1051–1057.
- [20] Akhras F, Jackson G. Efficacy of nifedipine and isosorbide mononitrate in combination with atenolol in stable angina. Lancet 1991; 338: 1036–1039.
- [21] Vries RJM de, Dunselman PHJM, Veldhuisen DJ van, et al. Comparison between felodipine and isosorbide mononitrate as adjunct to b-blockade in patients > 65 years of age with angina pectoris. Am J Cardiol 1994; 74: 1201–1206.
- [22] Savonitto S, Ardissino D, Egstrup K, et al. Combination therapy with metoprolol and nifedipine versus monotherapy in patients with stable angina pectoris. Results of the international multicenter angina exercise (IMAGE) study. J Am Coll Cardiol 1996; 27: 311–316.
- [23] Fox KM, Mulcahy D, Findlay I, et al., on behalf of the TIBET study group. The Total Ischaemic Burden European Trial (TIBET). Effect of atenolol, nifedipine SR and their combination on the exercise test and the total ischaemic burden in 608 partients with stable angina. Eur Heart J 1996; 17: 96–103.
- [24] Dargie HJ, Ford I, Fox KM, on behalf of the TIBET study group. Total Ischaemic Burden European Trial (TIBET). Effects of treatment with atenolol, nifedipine SR and their combination on outcome in patients with chronic stable angina. Eur Heart J 1996;17:104–112.
- [25] Packer M. Combined b-adrenergic and calcium-entry blockade in angina pectoris. N Engl J Med 1989; 320: 709–718.
- [26] Thanadi U. Management of patients with chronic stable angina at low risk for serious cardiac events. Am J Cardiol 1997; 79: 24–30.
- [27] Ferguson JD, Ormerod O, Lenox-Smith AJ. Bisoprolol alone and in combination with amlodipine or nifedipine in the treatment of chronic stable angina. Int J Clin Pract 2000; 54: 360–363.
- [28] Humen DP, O´Brien P, Purves P, et al. Effort angina with adequate b-receptor blockade: comparison with diltiazem alone and in combination. J Am Coll Cardiol 1986; 7: 329–335.
- [29] O´Hara MJ, Khurmi NS, Bowles MJ, et al. Diltiazem and propranolol combination for the treatment of chronic stable angina pectoris. Clin Cardiol 1987; 10: 115–123.
- [30] Dunselman P, Liem AH, Verdel G, et al. Addition of felodipine to metoprolol vs replacement of metoprolol by felodipine in patients with angina pectoris despite adequate b-blockade. Results of the Felodipine ER and Metoprolol CR in Angina (FEMINA) Study. Working Group on Cardio vascular Research, The Netherlands (WCN). Eur Heart J 1997; 18: 1755–1764.
- [31] Morse JR, Comparison of combination nifedipine-propranolol and diltiazem-propranolol with high dose diltiazem monotherapy for stable angina pectoris. Am J Cardiol 1988; 62: 1028–1032.
- [32] Deanfield JE, Detry JM, Sellier P, et al., for the CAPE II Investigators. Medical treatment of myocardial ischemia in coronary artery disease: Effect of drug regime and irregular dosing in the CAPE II trial. J Am Coll Cardiol 2002; 40: 917–925.
- [33] Meluzín J, Štejfa M, Novák, M, et al. Amlodipine in patients with stable angina pectoris treated with nitrates and b-blockers. The influence on exercise tolerance, systolic and diastolic functions of the left ventricle. Int J Cardiol 1992; 37: 101–109.
- [34] Meluzín J, Zeman K, Štětka F, Šimek P. Effects of nifedipine and diltiazem on myocardial ischemia in patients with severe stable angina pecto ris treated with nitrates and b-blockers. J Car-diovasc Pharmac 1992; 20: 864–869.
- [35] Jacksson G, Harry JD, Robinson C, et al. Comparison of atenolol and propranolol in the treatment of angina pectoris with special reference to once daily administration of atenolol. Br Heart J 1978; 40: 998–1004.
- [36] Katz RI, Weintraub WS, Bodenheimer MM, et al. Failure of low dose nifedipine to improve exercise tolerance in stable angina. Am J Cardiol 1982; 49: 895 (abstract).
- [37] White HD, Polak JF, Wynne J, et al. Addition of nifedipine to maximal nitrate and b-adrenoreceptor blocker therapy in coronary artery disease. Am J Cardiol 1985; 55: 1303–1307.
- [38] Boden WE, Bough EW, Reichman MJ, et al. Beneficial effects of high-dose diltiazem in patients with persistent effort angina on b-blockers and nitrates: a randomized, double-blind, placebo-controlled cross-over study. Circulation 1985; 71: 1197–2005.
- [39] Kantor PF, Lucien A, Kozak R, Lopaschuk GD. The antianginal drug trimetazidine shifts cardiac energy metabolism from fatty acid oxidation to glucose oxidation by inhibiting mitochondrial long-chain 3-ketoacyl-coenzym A thiolase. Circ Res 2000; 86: 580–588.
- [40] Manchanda SC, Krishnaswami S. Combination treatment with trimetazidine and diltiazem in stable angina pectoris. Heart 1997; 78: 353–357.
- [41] Levy S and Group of South of France Investigators. Combination therapy of trimetazidine with diltiazem in patients with coronary artery disease. Am J Cardiol 1995; 76: 12B–16B.
- [42] Michaelides AP, Spiropoulos K, Dimopoulos K, et al. Anti-anginal efficacy of the combination of trimetazidine-propranolol compared with isosorbit dinitrate-propranolol in patients with stable angina. Clin Drug Invest 1997; 13: 8–14.
- [43] Szwed H, Sadowski Z, Elikowski W, et al. Efficacy and safety of trimetazidine in combination with metoprolol in patients with stable effort angina pectoris. TRIMPOL II – double-blind, randomized, placebo-controlled, multicenter trial. Eur Heart J 2000; 21 (suppl): 363.
- [44] Szwed H, Hradec J, Preda I. Anti-ischaemic efficacy and tolerability of trimetazidine administered to patients with angina pectoris: results of three studies. Coron Artery Dis 2001; 12 (suppl. 1): S25–S28.