Nové antimetabolity v léčbě karcinomu plic
Karcinom plic je u nás nejčastějším zhoubným novotvarem u mužů. U žen je incidence tohoto nádoru sice podstatně nižší než u mužů a je i nižší, než je tomu u žen v některých průmyslově vyspělých zemích, ale znepokojující je skutečnost, že u žen křivka incidence trvale stoupá a lze vzhledem k této tendenci předpokládat, že se i u žen zařadí mezi nejčastější nádory[1]. Současné výsledky léčby tohoto onemocnění jsou neuspokojivé a reálnou šanci na dlouhodobější přežívání mají prakticky jen nemocní, u nichž se podaří nádor diagnostikovat v časném stadiu. Nejlepší léčebné výsledky přináší chirurgické odstranění nádoru. Bohužel většina onemocnění je zjištěna v pokročilém stadiu, kdy už není možné kompletní odstranění celého nádoru chirurgickou resekcí. Karcinom plic je onemocněním starších lidí, zpravidla mezi 60. až 70. rokem věku, a u těchto nemocných se nezřídka vyskytují i jiné přidružené nemoci, často spojené i s poruchou funkce plic, které znemožňují provedení plicní resekce i u těch pacientů, kde by samotný rozsah nádoru operaci nevylučoval. A tak je chirurgická léčba u nás využívána u méně než 13 % nemocných s karcinomem plic a jen asi u dvou třetin operovaných lze hovořit o radikální resekci bez nutnosti další léčby. Většina nemocných je tedy odkázána na konzervativní způsob léčby, aktinoterapii a chemoterapii. Konzervativním postupem se obvykle nepodaří dosáhnout úplného vyléčení, ale při správné indikaci lze dosáhnout prodloužení života a zlepšení jeho kvality. V posledních padesáti letech byly vyvinuty a zavedeny do klinické praxe desítky chemoterapeutik s prokázanou účinností u karcinomu plic a tento proces stále probíhá. Některé z nových preparátů, které již byly zavedeny do praxe, jsou uvedeny v následujícím přehledu. Samozřejmě se nejedná o preparáty použitelné výhradně při léčbě plicního karcinomu. Všechny uvedené preparáty prokázaly protinádorovou účinnost i u jiných typů zhoubných nádorů. U některých z nich, jako je paclitaxel, docetaxel, vinorelbin, gemcitabin, irinotecan a topotecan, se postupně opouští termín nové léky, protože byly zavedeny do praxe už v 90. letech, a označují se nyní jako léky 3. generace. V klinické praxi našly uplatnění především u nemalobuněčného karcinomu plic, kde v kombinaci s platinovými deriváty (cisplatinou nebo carboplatinou) prokazatelně prodlužují dobu přežívání. Jde o látky s různým mechanismem účinku, blokátory polymerizace (vinorelbin) nebo depolymerizace tubulinu (paclitaxel, docetaxel), inhibitory topoizomerázy I (topotecan, irinotecan) a antimetabolity (gemcitabin, pemetrexed). Následující pojednání je zaměřeno na dva nové antimetabolity, gemcitabin a pemetrexed, které v léčbě nemalobuněčného karcinomu prokázaly vysokou účinnost a které jsou k dispozici pro použití v běžné klinické praxi.
Gemcitabin
Gemcitabin je nový protinádorový antimetabolit, který prokázal výraznou aktivitu proti širokému spektru solidních nádorů včetně nemalobuněčného karcinomu plic. Jedná se o analog pyrimidinového nukleosidu deoxycytidinu, tedy běžného substrátu v metabolismu nukleových kyselin, na kterém byly na 2´ uhlíku deoxyribózy nahrazeny dva atomy vodíku fluorem. Strukturálně je podobný jinému analogu cytidinu – cytosin arabinosidu (ara-C), kde je ribóza nahrazena arabinózou.
Gemcitabin proniká buněčnou membránou snadněji než cytosin arabinosid. Je více lipofilní, ale není jasné, zda tato lipofilita zvyšuje afinitu ke specifickému transportéru přes buněčnou membránu, nebo zda lipofilita usnadňuje průnik přes membránu difuzí.
V buňce se snadno fosforyluje na gemcitabinmonofosfát (GemciMP) deoxycytidinkinázou. Kinetika této reakce je srovnatelná s fosforylací deoxycytidinu. Fosforylace je nezbytná pro biologický účinek gemcitabinu. Enzym fosforylující GemciMP na gemcitabindifosfát (GemciDP) nebyl dosud identifikován, ale předpokládá se bázově specifická cytidinmonofosfátkináza nebo deoxycytidinmonofosfátkináza – (d)CMP kináza. GemciDP je konvertován na gemcitabintrifosfát (GemciTP) působením ubikvitárního nespecifického enzymu nukleotiddifosfátkinázy.
Gemcitabin je dobrým substrátem pro cytidindeaminázu. Tento enzym je zodpovědný za rychlou metabolickou clearance gemcitabinu pozorovanou i při klinickém použití (toto však neplatí pro GemciTP, zde je eliminace bifázická s prodlouženým konečným poločasem eliminace). Metabolizuje se na difluorodeoxyuridin a dále na uracil a difluorodeoxyribózu.
Dalším mechanismem eliminace je deaminace GemciMP na difluorodeoxyuridinmonofosfát (dFdUMP) dCMP deaminázou. Enzym dCMP deamináza vyžaduje aktivátor, kterým je deoxycytidintrifosfát (dCTP). V jeho nepřítomnosti vykazuje enzym jen velmi malou aktivitu jak k dCMP, tak i ke GemciMP.
Je zajímavé, že GemciTP inhibuje dCMP deaminázu a tento efekt se uplatňuje i při klinickém použití. Jeho výsledkem je retence gemcitabinového nukleotidu nádorovými buňkami. Klíčovou roli v eliminaci gemcitabinového nukleotidu z buňky hraje pravděpodobně dCMP deamináza.
Lze rozlišit tři hlavní mechanismy účinku:
– ‑inkorporace gemcitabinového nukleotidu do DNA,
– maskování terminace DNA,
– samopotenciace účinku.
Inkorporace do DNA
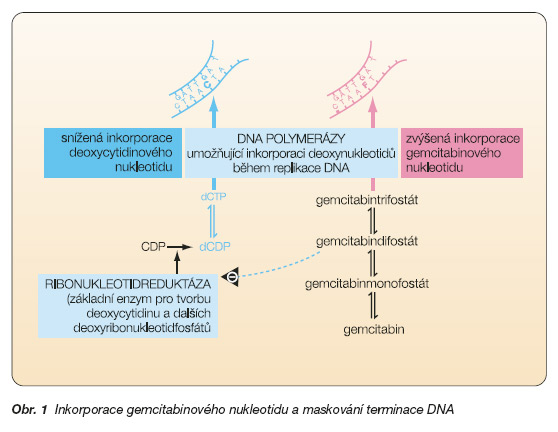
Hlavním mechanismem účinku je inkorporace gemcitabinového nukleotidu (GemciN) do DNA. V buňce se gemcitabin podobně jako ostatní nukleosidy fosforyluje na nukleosidtrifosfát, tedy vlastní gemcitabinový nukleotid, který se v průběhu replikace DNA zabudovává do polynukleotidového řetězce a dochází k tzv. falešné syntéze DNA. GemciTP je inkorporován do řetězce kyseliny deoxyribonukleové DNA polymerázami a a e. Tato inkorporace je kompetitivní s dCTP, přičemž DNA polymeráza vykazuje dvacetinásobně vyšší preferenci k normálnímu nukleotidu. Dále gemcitabindifosfát inhibuje nukleotid reduktázu (která redukuje cytidindifosfát na deoxycytidindifosfát – tedy aktivní prekurzor DNA, a tak je zmenšován jeho buněčný pool). Snížením intracelulárního poolu dCTP se zvyšuje pravděpodobnost inkorporace GemciTP do DNA, viz obr. 1.
Hlavní efekt gemcitabinu je směrován na DNA. Jen velmi malá část je inkorporována do RNA a biologické důsledky této inkorporace nejsou jasné.
Maskování terminace DNA
Po inkorporaci GemciTP do řetězce DNA pokračuje syntéza řetězce DNA ještě inkorporací jednoho normálního deoxynukleotidu a pak teprve se zastaví aktivita DNA polymerázy (u ara-C se zastaví hned po inzerci falešného nukleotidu). Tím je GemciN chráněn před exonukleázovou aktivitou DNA polymerázy e, která kontroluje správnost syntézy řetězce DNA. Tak se vlastně zabudováním normálního nukleotidu na konci syntetizovaného řetězce zakryje (zamaskuje) inkorporovaný analog a jeho odstranění je velmi obtížné (pravděpodobnost jeho odstranění je asi 10x menší než u ara-C). Tento mechanismus se nazývá maskovaná terminace, viz obr. 1.
Následný zánik buňky má charakter apoptózy, ale způsob aktivace programu apoptózy a jeho zahájení není zcela jasný.
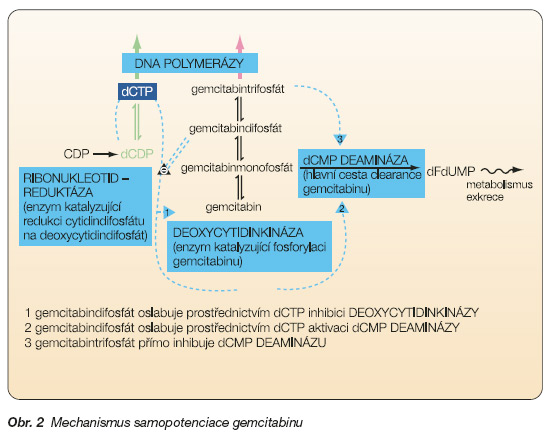
Samopotenciace
GemciDP a GemciTP inhibují enzymatické pochody, které jsou nutné pro replikaci a opravu DNA. Gemcitabin a jeho metabolity zasahují do regulačních procesů v buňce způsobem, který zesiluje cytotoxický účinek gemcitabinu zvyšováním koncentrace GemciN a jejich prolongovanou retencí. Tyto interakce se nazývají samopotenciace, viz obr. 2.
1. GemciDP je inhibitor ribonukleosiddifosfátreduktázy (která katalyzuje redukci CDP na dCDP), tím snižuje pool dCTP. Tato aktivita je klíčová pro samopotenciaci gemcitabinu.
2. Snížením množství dCTP se zvyšuje intenzita inkorporace GemciTP do DNA, protože mezi dCTP a GemciTP je přímá substrátová kompetice o molekulu DNA polymerázy. Fakt, že stupeň inkorporace GemciTP do DNA zcela jasně koreluje se ztrátou vitality buněk, dokazuje, že to je hlavní mechanismus způsobující buněčnou smrt.
3. Zabudováním GemciMP do DNA následovaným zabudováním sousedního normálního nukleotidu:
a) ‑se zabrání excizi gemcitabinového nukleotidu;
b) ‑dojde k torzi řetězce DNA a tím ke znemožnění fungovat jako substrát pro DNA polymerázu.
4. Aktivita deoxycytidinkinázy (která fosforyluje gemcitabin) je inhibována vyšší koncentrací dCTP. Pokud je množství dCTP v buňce nízké, zvyšuje se aktivita fosforylace gemcitabinu.
5. Protože poměr nukleotiddifosfátů a nukleotidtrifosfátů obecně je za normálních okolností v buňce fixní, je následkem zvýšené koncentrace GemciTP inhibována aktivita ribonukleosiddifosfátreduktázy (a tím i tvorba dCTP).
6. dCTP je kofaktorem nutným pro aktivitu dCMP deaminázy, která je nutná pro eliminaci GemciMP z buňky. Pokud klesne koncentrace dCTP, klesá také aktivita dCMP deaminázy, a tak klesá eliminace GemciMP z buňky – prolongovaná retence aktivního metabolitu gemcitabinu.
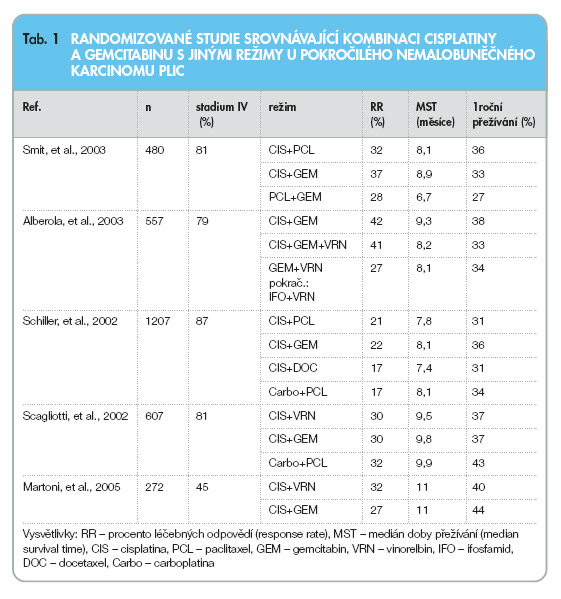
Gemcitabin prokázal protinádorovou aktivitu v preklinickém i klinickém zkoušení u řady solidních nádorů včetně nemalobuněčného karcinomu plic (NSCLC) [7–9]. Bronchogennímu karcinomu byla při klinickém testování věnována velká pozornost. Výsledky různých studií II. fáze demonstrují, že monoterapie gemcitabinem je – při dávkování a schématu dle doporučení pro obecné klinické použití – účinnou a dobře snášenou léčbou NSCLC. Nejpříznivějšího terapeutického indexu se dosahuje při podávání léku v dávce 800 až 1 250 mg/m2 v den 1 a 8 u třítýdenních cyklů nebo v den 1, 8 a 15 při opakování cyklů každých 28 dní.
Při podávání jednou týdně v 1., 8. a 15. dni 28denního cyklu v dávce 800 až 1 250 mg/m2 [2–6] (tab. 1) vede gemcitabin k 20 % až 26 % objektivních léčebných odpovědí. V těchto nerandomizovaných studiích fáze II byl medián trvání léčebné odpovědi od 3,3 do 12,7 měsíců s celkovým mediánem přežití 8,1 až 9,4 měsíců.
Gemcitabin se osvědčil i v kontrole symptomů pokročilého NSCLC [10, 11]. V Thatcherově retrospektivní analýze (1995) bylo provedeno srovnání procenta odpovědí, dat o přežití, skóre příznaků a skóre fyzické výkonnosti s údaji z jiných studií radioterapie a chemoterapie. Gemcitabin v dávkách od 800 do 1 250 mg/m2 aplikovaných formou 30minutové infuze jednou týdně po 3 z každých 4 týdnů byl podáván 361 pacientům s pokročilým in-operabilním NSCLC. Kritéria pro hodnocení příznaků nemoci za chemoterapie bez symptomatické léčby byla striktní: zlepšení příznaků muselo trvat nejméně 4 týdny a příznaky byly klasifikovány podle nejhoršího příznaku, který se – bez ohledu na trvání – vyskytl v době mezi podáním léčby. Zmírnění příznaků bylo dosaženo u významného podílu pacientů a bylo větší než procento objektivních léčebných odpovědí. Toxicita gemcitabinu podávaného v monoterapii byla velmi nízká a je bezpečný i u nemocných vyššího věku. V nedávno publikované studii byl gemcitabin podáván starším nemocným (věk 70–90 let, medián 75 let, stav výkonnosti dle Karnofského stupnice nejméně 60) s pokročilým nemalobuněčným karcinomem plic, kteří byli randomizováni do dvou terapeutických skupin – třítýdenní cyklus (gemcitabin 1 125 mg/m2 den 1 a 8) nebo čtyřtýdenní cyklus (gemcitabin 1 000 mg/m2 den 1, 8 a 15) [17]. Oba režimy byly srovnatelně účinné a bezpečné u starších nemocných, hlavním typem toxicity byla neutropenie a trombocytopenie. Nicméně třítýdenní dávkovací schéma ukazovalo trend k vyšší účinnosti a mělo i příznivější profil toxicity (méně epizod febrilní neutropenie a trombocytopenie).
V randomizovaných studiích fáze III prokázal gemcitabin v kombinaci s cisplatinou vysokou účinnost. Přehled vybraných studií srovnávajících tento režim s ostatními kombinacemi používanými v léčbě nemalobuněčného karcinomu plic je uveden v tab. 1. Procento léčebných odpovědí se pohybuje od 22 do 42 % a medián přežívání zhruba od 8 do 10 měsíců. Ve srovnání s jinými moderními léčebnými režimy založenými na platinovém derivátu nebyl v randomizovaných studiích prokázán z hlediska účinnosti a toxicity klinicky významný rozdíl.
Nejnovější metaanalýza [19] si vytkla za cíl zhodnotit délku přežívání a dobu do progrese u nemocných s pokročilým nemalobuněčným karcinomem plic léčených kombinací gemcitabin + cisplatina nebo gemcitabin + carboplatina v porovnání s jinými chemoterapeutickými režimy založenými na platinovém derivátu. V práci byla zpracována data celkem 4 556 pacientů. Zahrnuje hodnocení výsledků třinácti publikovaných i nepublikovaných studií ukončených do prosince roku 2002. Z patnácti dostupných studií bylo do metaanalýzy zahrnuto třináct (z toho bylo jedenáct studií fáze III); jedna studie byla vyřazena pro nedostupnost primárních dat, druhá pro chybně provedenou randomizaci. Velikost studií kolísala od malých, se 76 nemocnými, až po rozsáhlé, s více než tisícem subjektů. Pět studií mělo v porovnávacím rameni starší léky, osm studií pak hodnotilo cytostatika třetí generace. Kombinace gemcitabin + platinový derivát ukázala signifikantní redukci mortality oproti ostatním kombinacím založeným na platinovém derivátu s mírou rizika (HR) 0,90 (95% CI: 0,84–0,96, p < 0,001) a se snížením mortality v prvním roce o 3,9 %. Při analýze podskupin při srovnání režimu gemcitabin + platina s režimy platina + cytostatikum III. generace byl zjištěn statisticky nesignifikantní trend ve prospěch kombinace gemcitabin + platina, HR 0,93 (CI: 0,86–1,01). V parametru doby do progrese byl rozdíl při srovnání režimu gemcitabin + platina s režimy platina + cytostatikum III. generace statisticky významný, HR 0,89 (CI: 0,82–0,96).
Pemetrexed
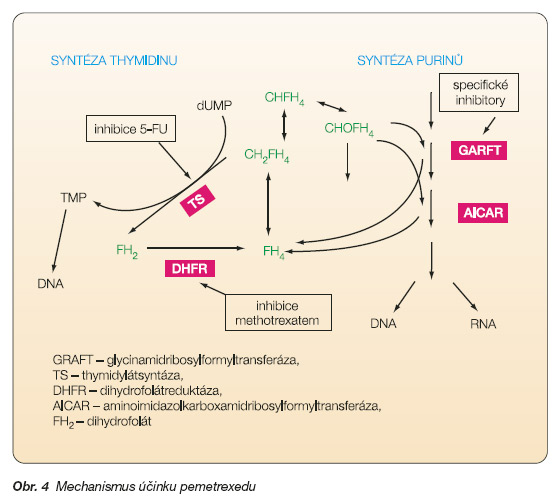
Pemetrexed (LY231514), v časných fázích klinického zkoušení také označovaný jako MTA (multitargeted antifolate), je nový antifolát působící inhibici několika enzymů a má nižší výskyt získané rezistence. Hlavním mechanismem účinku je inhibice thymidylatsyntetázy (TS), která katalyzuje přeměnu deoxyuridinmonofosfátu (dUMP) na thymidinmonofosfát (TMP) pomocí methylentetrahydrolistové kyseliny (CH2FH4).
Během této transferázové reakce je methylenová skupina na N5,N10-methylen-THF redukována na methyl a tetrahydrofolátový nosič je oxidován na dihydrofolát. Aby se mohl zúčastnit dalšího přenosu, musí být dihydrofolát redukován na tetrahydrofolát v reakci katalyzované dihydrofolátreduktázou (DHFR).
Dělící se buňky, které potřebují syntetizovat TMP a regenerovat tetrahydrofolát, jsou obzvláště citlivé na inhibici TS a DHFR.
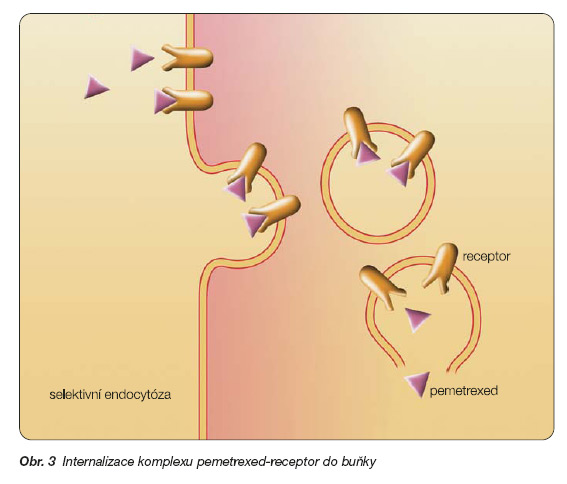
Pemetrexed se dostává do buňky dvěma způsoby. Jednak usnadněnou difuzí (tento způsob má nízkou afinitu, ale vysokou kapacitu), jednak selektivní endocytózou (vysoká afinita, ale nízká kapacita). Při selektivní endocytóze se po navázání pemetrexedu na receptor na povrchu buňky komplex ligand-receptor internalizuje v endocytotické vezikule do buňky, kde se pemetrexed uvolňuje z vazby na receptor do cytoplazmy a receptor se recykluje, viz obr. 3.
Patrně existuje ještě třetí cesta prostřednictvím selektivního transportéru. Po vstupu do buňky je polyglutamován v reakci katalyzované folylpolyglutamátsyntetázou na aktivní pentaglutamát. Pentaglutamát pemetrexedu je převažující intracelulární formou a je více než 60x silnějším inhibitorem TS než původní forma [18]. Polyglutamace způsobuje protrahovanou intracelulární retenci a doba zadržování v buňce je asi stokrát delší než u nepolyglutamované formy, což umožňuje podávání v třítýdenním chemoterapeutickém cyklu. Kromě TS a DHFR pemetrexed inhibuje další dva enzymy účastnící se syntézy purinů, glycinamidribosylformyltransferázu a aminoimidazolkarboxamidribozylformyltransferázu, viz obr 4.
Hlavními typy toxicity jsou neutropenie, trombocytopenie, mukositida, průjmy, nauzea a zvracení, elevace transamináz a exantémy. Bylo zjištěno, že toxické projevy jsou častější u nemocných s deficitem folátů a frekvenci výskytu vedlejších účinků léku snižuje profylaktická suplementace vitaminem B12 a kyselinou listovou. V současné době nemocní léčení pemetrexedem dostávají profylakticky perorálně 350–1 000 mg kyseliny listové denně a podávání se zahajuje 5 dní před podáním chemoterapie. Vitamin B12 se podává intramuskulárně každých devět týdnů v dávce 1 000 mg.
Obvyklé dávkování pemetrexedu v monoterapii i v kombinacích s jinými léky je 500 mg/m2.
V první linii byl podáván pemetrexed v monoterapii nemocným s pokročilým nemalobuněčným karcinomem plic ve dvou studiích fáze II [22, 23]. V první studii dostalo 59 nemocných pemetrexed v dávce 500 mg/m2 každých 21 dnů. Ve studii byl dosti velký počet nemocných s horší prognózou, 32 nemocných mělo stav výkonnosti 2. Procento léčebných odpovědí bylo 15,8 % a medián přežívání byl 7,2 měsíce. Ve druhé studii bylo procento léčebných odpovědí 23 %.
V jiných dvou studiích fáze II byl pemetrexed podáván v kombinaci s cisplatinou nemocným s pokročilým NSCLC se stavem výkonnosti 0–2 [20, 21]. Procento parciálních léčebných odpovědí bylo v obou studiích obdobné – 45 % – a medián přežívání byl 9 a 11 měsíců.
Dosud jediná publikovaná studie fáze III u NSCLC byla provedena u 571 nemocných dříve léčených jedním režimem chemoterapie se stavem výkonnosti 0–2 [24]. Nemocní byli randomizování k chemoterapii pemetrexedem 500 mg/m2, nebo docetaxelem 75 mg/m2 každých 21 dnů. Procento léčebných odpovědí bylo 9,1 % a 8,8 %, medián přežívání byl 8,3 a 7,9 měsíce a jednoleté přežívání bylo 29,7 % v obou léčebných ramenech. Rozdíl nebyl statisticky významný ani v jednom z parametrů účinnosti. Výrazné však byly rozdíly v parametrech toxicity. Nemocní léčení docetaxelem měli častěji závažné (stupeň 3/4) neutropenie (40,2 % vs 5,3 %; p < 0,001), febrilní neutropenie (12,7 % vs 1,9 %; p < 0,001), neutropenie s infekcí (3,3 % vs 0 %; p = 0,004), hospitalizace pro febrilní neutropenii (13,4 % vs 1,5 %; p < 0,001), častěji bylo nutno podat hemopoetické růstové faktory G-CSF (19,2 % vs 2,6 %; p < 0,001) a častější byla i alopecie. Tato studie prokázala, že pemetrexed v druhé linii léčby pokročilého NSCLC má při stejné účinnosti výrazně příznivější profil toxicity než docetaxel, který byl dosud pokládán za standardní léčbu druhé linie chemoterapie NSCLC. Na základě této studie a další studie fáze III provedené u maligního mezoteliomu pleury [25] byl pemetrexed v USA schválen FDA (Food and Drug Administration). V České republice je registrován i kategorizován.
Poděkování: Práce byla podpořena z dotace Výzkumného záměru MZd MZ00006421101.
Seznam použité literatury
- [1] ÚZIS ČR: Novotvary 2000 ČR. ÚZIS, Praha, 2004.
- [2] Abratt RP, Bezwoda WR, Falkson G, Goedhals L, Hacking T, Rugg TA. Efficacy and safety profile of gemcitabine in non-small cell lung cancer: a phase II study. J Clin Oncol 1994; 12: 1535–1550.
- [3] Anderson H, Lund B, Bach, F, Thatcher N, Walling J, Hansen HH. Single-agent activity of weekly Gemcitabine in advanced non-small cell lung cancer: a phase II study. J Clin Oncol 1994; 12: 1821–1826.
- [4] Fukuoka M, Negoro S, Kudo S, Furuse K, Nishikawa H, Takada Y, Kamei T, Niitani H, Taguchi T. A late phase II study of Gemcitabine (LY 188011) against non-small cell lung cancer Jpn J Cancer Chemother 1996; 23 (13): 1825–1832.
- [5] Gatzemeier U, Shepherd FA, Le Chevalier T, Weynants P, Cottier B, Groen HJM, Rosso R, Mattson K, Cortes-Funes H, Tonato M, Burkes RL, Gottfried M, Voi M. Activity of Gemcitabine in patients with non-small cell lung cancer: a multicenter, extended phase II study. Eur J Cancer 1996; 32A: 243–248.
- [6] Yokoyama A, Nakai Y, Yoneda S, Kurita Y, Niitani H, Taguchi T. A late phase II study of Gemcitabine (LY 188011) against non-small cell lung cancer. Jpn J Cancer Chemother 1996; 23 (12): 1681–1688.
- [7] Hertel LW, Boder GB, Kroin JS, Rinzel SM, Poore GA, Todd GC, Grindey GB. Evaluation of the antitumor activity of Gemcitabine (2´, 2´-difluoro-2´-deoxycytidine). Cancer Res 1990; 5 (50): 4417–4422.
- [8] Lund B, Kristjansen PEG, Hansen HH. Clinical and preclinical activity of 2´,2´-difluorodeoxycytidine (Gemcitabine) Cancer Treat Rev 1993; 19: 45–55.
- [9] Noble S, Goa KL. Gemcitabine – a review of its pharmacology and clinical potential in non-small cell lung cancer and pancreatic cancer. Drugs 1997; 54 (3): 447–472.
- [10] Thatcher N, Anderson H, Betticher DC, Ranson M. Symptomatic benefit from gemcitabine and other chemotherapy in advanced non-small cell lung cancer: changes in performance status and tumor-related symptoms. Anti-Cancer Drugs 1995; 6 (Suppl 6): 39–48.
- [11] Thatcher N, Anderson H, Ranson M, Lund B, Hansen H. Chemotherapy for symptom control in advanced NSCLC. Lung Cancer 1997; 18 (Suppl 2): 116.
- [12] Smit EF, van Meerbeck JPAM, Lianes P, et al. Three-arm randomized study of two cispaltin-based regimens and paclitaxel plus cisplatin in advanced non-small cell lung cancer: a phase III trial of the European Organization for Research and Treatment of Cancer Lung Cancer Group – EORTC 08975. J Clin Oncol 2003; 21: 3909–3917.
- [13] Alberola V, Camps C, Provencio M, el al. Cisplatin plus gemcitabine versus cisplatin-based triplet versus nonplatinum sequential dublets in advanced non-small cell lung cancer: a Spanish Lung Cancer Group phase III randomized trial. J Clin Oncol 2003; 21: 3207–3213.
- [14] Schiller JH, Harrington D, Belani CP, et al. Comparison of four chemotherapy regimens for advanced non-small cell lung cancer. N Engl J Med 2002; 346: 92–98.
- [15] Scagliotti GV, Marinis F, Rinaldi M, et al. Phase III randomized trial comparing three platinum-based dublets in advanced non-small cell lung cancer. J Clin Oncol 2002; 20: 4285–4291.
- [16] Martoni A, Marino A, Sperandi F, et al. Multicentre randomised phase III study comparing the same dose and schedule of cisplatin plus the same schedule of vinorelbine or gemcitabine in advanced non-small cell lung cancer. Eur J Cancer 2005; 41: 81–92.
- [17] Quoix E, Breton J-L, Ducolone A, et al. First line chemotherapy with gemcitabine in advanced non-small cell lung cancer elderly patients: a randomized phase II study of 3-week versus 4-week schedule. Lung Cancer 2005; 47: 405–412.
- [18] Shih C, Mendelson LG, Chen VJ, et al. Multiple folate enzyme inhibition: mechanism of novel pyrrolopyrimidine-based antifolate LY231514 (MTA). Adv Enzyme Regul 1998; 38: 135–152.
- [19] Le Chevalier T, Scagliotti G, Natale R, et al. Efficacy of gemcitabine plus platinum chemotherapy compared with other platinum containig regimens in advanced non-small cell lung cancer: A meta-analysis of survival outcomes. Lung Cancer 2005; 47: 69–80.
- [20] Manegold C, Gatzemeier U, von Pawel J, et al. Front-line treatment of advanced non-small cell lung cancer with MTA LY231514, pemetrexed disodium, ALIMTA) and cisplatin: A multicenter phase II trial. Ann Oncol 2000; 11: 435–440.
- [21] Shepherd FA, Dancey J, Arnold A, et al. Phase II study of pemetrexed disodium, a multitargeted antifolate, and cisplatin as front-line therapy in patients with advanced non-small cell lung carcinoma. Cancer 2001; 92: 595–600.
- [22] Clarke SJ, Abratt R, Goedhals L, et al. Phase II trial of pemetrexed disodium (ALIMTA, LY231514) in chemotherapy naive patients with advanced non-small cell lung cancer. Ann Oncol 2002; 13; 737–741.
- [23] Rusthoven JJ, Eisenhauer E, Butts C, et al. Multitargeted antifolate LY231514 as first-line chemotherapy for patients with advanced non-small cell lung cancer: A phase II study. National Cancer Institute of Canada Clinical Trials Group. J Clin Oncol 1999; 17: 1194–1199.
- [24] Hanna N, Shepherd FA, Fossella FV, et al. Randomized phase III trial of pemetrexed versus docetaxel in patients with non-small cell lung cancer previously treated with chemotherapy. J Clin Oncol 2004; 22: 1589–1597.
- [25] Vogelzang NJ, Rusthoven JJ, Symanowski J, et al. Phase III study of pemetrexed in combination with cisplatin versus cisplatin alone in patients with malignant pleural mesothelioma. J Clin Oncol 2003; 21: 2636–2644.