Novinky v cílené léčbě renálního karcinomu
Souhrn:
Cílená léčba je v současnosti standardem pro pacienty s metastatickým renálním karcinomem (mRCC). V roce 2015 bylo publikováno několik průlomových studií, které změní léčebný algoritmus mRCC, zatím se změny týkají zejména druhé linie cílené léčby. Mezi nová léčiva s prokázaným účinkem patří tzv. checkpoint inhibitor nivolumab a kinázové inhibitory lenvatinib a cabozantinib.
Key words: renal cell carcinoma – targeted therapy – nivolumab – lenvatinib – cabozantinib.
Summary:
Targeted therapy currently represents the standard of care for patients with metastatic renal cell carcinoma (mRCC). Several breakthrough trials were
published in 2015, leading to changes in mRCC treatment algorithms, especially the second-line therapy. These trials confi rmed the effi cacy of three newdrugs: the immune checkpoint inhibitor nivolumab and the kinase inhibitors lenvatinib and cabozantinib.
Úvod
Základní léčebnou modalitou metastatického renálního karcinomu (metastatic renal cell carcinoma, mRCC) je v současnosti cílená (biologická) léčba zaměřená na klíčové dráhy angiogeneze a buněčného metabolismu, tedy na dráhu vaskulárního endoteliálního růstového faktoru (vascular endothelial growth factor, VEGF) nebo na regulační komplex serin‑threoninové kinázy zodpovídající za metabolickou a proliferační aktivitu buňky zvaný mammalian target of rapamycin (mTOR) [1].
Z inhibitorů dráhy VEGF jsou v současnosti registrovány tyrosinkinázové inhibitory sunitinib, pazopanib, sorafenib a axitinib a monoklonální protilátka proti VEGF bevacizumab. Registrované inhibitory molekuly mTOR zahrnují everolimus a temsirolimus.
V roce 2015 bylo publikováno několik průlomových studií, které změní léčebný algoritmus mRCC. Zatím se změny týkají zejména druhé linie cílené léčby. Mezi nové léky s prokázaným účinkem patří tzv. checkpoint inhibitor nivolumab a kinázové inhibitory lenvatinib a cabozantinib. Jejich zařazení do léčebného algoritmu mRCC uvádí 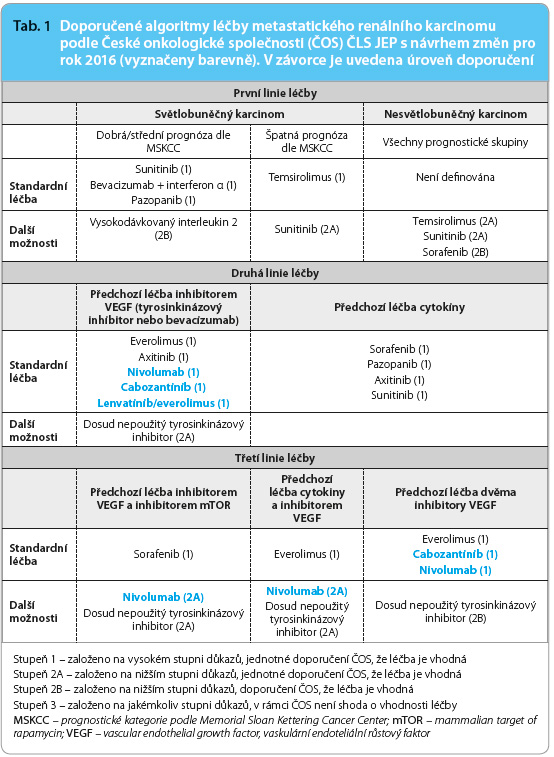 tab. 1.
tab. 1.
Další novinky, o nichž se zmíním v tomto přehledovém článku, se týkají postupu u nemocných s kompletní regresí nádoru a možnosti podávat sunitinib v novém, méně toxickém schématu.
Nová léčiva v terapii mRCC
Nivolumab
V patogenezi RCC hraje významnou roli snížení exprese nebo funkce von‑Hippelova–Lindauova proteinu (VHL) způsobené inaktivační mutací nebo hypermetylací jeho promotoru. Dysfunkci proteinu VHL lze nalézt u 83 % všech případů onemocnění RCC a u 88 % případů onemocnění světlobuněčným RCC. Abnormality proteinu VHL zvyšují expresi molekul, které lze využít v imunoterapii jako antigen asociovaný s nádorem, a zvýšené koncentrace VEGF se podílejí na imunosupresivním nádorovém mikroprostředí. Preklinické a následně i klinické studie prokázaly, že tuto imunosupresi lze zvrátit podáním protilátek proti receptoru programované buněčné smrti 1 (programmed death‑1, PD‑1) a proti jeho ligandu (PD‑L1).
Inaktivace receptoru PD‑1 zvyšuje aktivitu efektorových T‑buněk, NK (natural killers, přirození zabíječi) buněk v nádorech a tkáních a produkci protilátek. Exprese PD-L1 nepředstavuje u pacientů s mRCC prediktivní marker pro úspěch anti‑PD‑1 léčby.
Randomizovaná studie fáze III Check-Mate‑025 srovnávala nivolumab a everolimus podávané u nemocných s progresí léčených anti‑VEGF přípravky. Do této randomizované studie bylo zařazeno 821 pacientů se světlobuněčným mRCC. V experimentálním rameni byli pacienti léčeni nivolumabem (3 mg/kg jedenkrát za 2 týdny), v kontrolní skupině byla podávána stávající standardní léčba druhé linie – everolimus 10 mg denně. Primárním sledovaným ukazatelem byla celková doba přežití (overall survival, OS). Medián OS činil 25,0 měsíce u nemocných léčených nivolumabem a 19,6 měsíce v rameni s everolimem. Poměr rizika (hazard ratio, HR) smrti ve skupině s léčbou nivolumabem ve srovnání se skupinou pacientů léčených everolimem byl 0,73 (p = 0,002). Mediány přežití bez progrese (progression free survival, PFS) se nelišily. Toxicita nivolumabu byla přijatelná – nežádoucí účinky 3. nebo 4. stupně závažnosti související s léčbou se vyskytly u 19 % pacientů užívajících nivolumab (nejčastěji únava, 2 %) a u 37 % pacientů užívajících everolimus (nejčastěji anemie, 8 %) [1].
Na základě této studie registrovala Evropská léková agentura (European Medicines Agency, EMA) nivolumab pro terapii druhé linie pacientů s mRCC. V České republice se uskutečnil program s rozšířeným přístupem k léku, na rozhodnutí o úhradě z veřejného zdravotního pojištění se čeká.
V indikaci mRCC včetně první linie léčby je ověřována řada dalších inhibitorů PD‑1 a PD‑L1, v nejpokročilejším stadiu se nacházejí klinické studie s pembrolizumabem a s atezolizumabem.
Cabozantinib
Cabozantinib je multikinázový inhibitor s aktivitou namířenou proti Met, AXL a třem receptorům VEGF. Aktivace receptorů Met a AXL se podílí na rezistenci nádorových buněk na klasické tyrosinkinázové inhibitory, například na sunitinib. Navíc je spojena s agresivnějším chováním nádoru.
Ve studii METEOR publikované v roce 2015 byli nemocní s progresí při léčbě anti‑VEGF cílenými léky randomizováni k terapii cabozantinibem oproti terapii everolimem. Většina nemocných se nacházela v kategorii dobrého nebo středního rizika podle kritérií MSKCC (prognostické kategorie podle Memorial Sloan Kettering Cancer Center). Medián PFS dosáhl 7,4 měsíce při podávání cabozantinibu a 3,8 měsíce při podávání everolimu (p < 0,001). Medián OS byl rovněž delší při léčbě cabozantinibem (21,4 měsíce vs. 16,5 měsíce, HR 0,66, p = 0,0003).
Nejčastějšími nežádoucími účinky u pacientů léčených cabozantinibem (s výskytem převyšujícím 25 % pro všechny stupně závažnosti) byly průjem, únava, nevolnost, snížení chuti k jídlu, hand‑foot syndrom, hypertenze, zvracení, hubnutí a obstipace. U 60 % pacientů léčených cabozantinibem bylo nutné snížení dávky, zatímco v rameni s everolimem bylo potřeba snížit dávku u 24 % pacientů [2]. Cabozantinib v indikaci léčby mRCC není zatím v České republice dostupný, v Evropě je doposud registrován jen k léčbě medulárního karcinomu štítné žlázy.
Lenvatinib
Lenvatinib je multikinázový inhibitor s aktivitou zejména proti VEGFR‑2 a VEGFR‑3. Přípravek je již registrován pro léčbu metastatického karcinomu štítné žlázy, na registraci pro léčbu mRCC se čeká.
Indikace lenvatinibu v léčbě mRCC se opírá o data z randomizované studie fáze II, do níž bylo zahrnuto 153 pacientů. Pacienti byli randomizovaně rozděleni do skupin s podáváním lenvatinibu, s kombinací lenvatinib/everolimus nebo k podávání everolimu. Kombinace lenvatinib/everolimus významně prodloužila přežití bez progrese ve srovnání s monoterapií everolimem (medián PFS
14,6 měsíce vs. 5,5 měsíce, p = 0,0005). Nejčastějším nežádoucím účinkem stupně 3 nebo 4 u nemocných v rameni lenvatinib/everolimus byl průjem (20 %) [3].
Přínos této studie spočívá také v tom, že jako první prokázala účinnost kombinace dvou cílených léků, a to bez limitující závažné toxicity. Kombinace lenvatinib/everolimus se nejspíše stane další možností léčby druhé linie nemocných s mRCC.
Kompletní regrese nádoru během cílené léčby renálního karcinomu
Počet nemocných s mRCC dosahujících kompletní regrese během cílené léčby je poměrně nízký, ve většině studií nepřesahoval 3,5 %. Na základě vysoce kvalitních retrospektivních údajů z registru RenIS (Renal carcinoma Information System) hodnotila česká multicentrická skupina přežití v tomto souboru nemocných.
V něm jsme ve skupině 2 803 pacientů léčených cílenou léčbou první linie nalezli 100 pacientů, kteří dosáhli kompletní regrese onemocnění (complete regression, CR). Střední doba do dosažení CR činila 10,1 měsíce, medián přežití bez progrese od zahájení cílené léčby byl 3,8 roku (95% interval spolehlivosti CI: 2,9–4,6 roku) a celkového přežití trvajícího pět let dosáhlo 80 % (70–91 %) nemocných. Přežití pacientů s léčbou ukončenou po dosažení CR bylo podobné jako v podskupině, která v terapii pokračovala (p = 0,3 pro OS, p = 0,7 pro PFS). Ve shodě s již publikovanými studiemi měli pacienti, kteří dosáhli CR a později u nich došlo k progresi nemoci, výbornou odpověď i na léčbu druhé linie.
Protože cílená lečba mRCC má často za následek protrahovanou toxicitu a v neposlední řadě je velice finančně náročná, lze u pacientů dosahujících CR zvážit přerušení léčby. Po progresi by měl být těmto nemocným v optimálním případě opět podáván původní lék [4].
Úprava dávkovacího schématu sunitinibu snižující výskyt nežádoucích účinků
Sunitinib je cílený přípravek ze skupiny tyrosinkinázových inhibitorů s účinností zejména proti signální dráze VEGF. Standardní dávkování suntinibu představuje 50 mg denně podávaných po čtyři týdny, poté následuje dvoutýdenní přestávka (režim 4 + 2) [5]. Sunitinib je jedním z léků volby pro první linii léčby mRCC, ale jeho podávání může být provázeno dlouhodobou a značnou toxicitou, mezi jejíž projevy patří průjem (61 %), únava (54 %), nevolnost (52 %), hypertenze (30 %) a hand‑foot syndrom (20 %).
Proto byly vyvinuty alternativní režimy podávání sunitinibu. Alternativní podávání sunitinibu je zatím podpořeno důkazy nižší úrovně, nicméně se jedná o klinicky využitelnou (a pojišťovnami hrazenou) léčebnou strategii u nemocných se špatnou tolerancí standardního podávání léku. Režim 2 + 1
(dva týdny léčby dávkou 50 mg denně a týden pauza) vedl v některých menších a observačních klinických studiích dokonce k lepšímu přežití pacientů, které nepochybně souviselo s delší dobu léčby umožněnou příznivým profilem toxicity. Změna dávkovacího schématu je pro nemocného lepším řešením než snížení dávky [6].
Závěr
V roce 2015 bylo publikovánáno několik klíčových studií, které povedou ke změně léčebného algoritmu u pacientů trpících metastatickým renálním karcinomem, zejména ve druhé linii léčby. Nová léčiva mají podobnou úroveň důkazu, ale různou toxicitu. Přípravky nebyly vzájemně přímo porovnány v klinické studii, a tudíž jejich volba bude založena na posouzení klinického stavu pacienta a dosavadního průběhu nemoci. Je dosti pravděpodobné, že v případě rychle progredující nemoci dostane přednost některý tyrosinkinázový inhibitor (případně i v kombinaci s inhibitorem mTOR), u relativně indolentně probíhajícího vývoje nádoru pak imunoterapie. U nemocných s kompletní remisí lze zvážit přerušení cílené léčby.
Práce byla podpořena grantem AZV 15‑34678A.
Seznam použité literatury
- [1] Motzer RJ, Escudier B, McDermott DF, et al. Nivolumab versus Everolimus in Advanced Renal Cell Carcinoma. N Engl J Med 2015; 373: 1803–1813.
- [2] Choueiri TK, Escudier B, Powles T, et al. Cabozantinib versus Everolimus in Advanced Renal Cell Carcinoma. N Engl J Med 2015; 373: 1814–1823.
- [3] Motzer RJ, Hutson TE, Glen H, et al. Lenvatinib, everolimus, and the combination in patients with metastatic renal cell carcinoma: a randomised, phase 2, open label, multicentre trial. Lancet Oncol 2015; 16: 1473–1482.
- [4] Motzer RJ, Hutson TE, Tomczak P, et al. Sunitinib versus interferon alfa in metastatic renal cell carcinoma. N Engl J Med 2007; 356: 115–124.
- [5] Buchler T, Bortlicek Z, Poprach A, et al. Outcomes for Patients with Metastatic Renal Cell Carcinoma Achieving a Complete Response on Targeted Therapy: A Registry based Analysis. Eur Urol 2015 Dec 30. pii: S0302 2838(15)01240 3.
- [6] Lee JL, Kim MK, Park I, et al. RandomizEd phase II trial of Sunitinib four weeks on and two weeks off versus Two weeks on and One week off in metastatic clear cell type REnal cell carcinoma: RESTORE trial. Ann Oncol 2015; 26: 2300–2305.