Propafenon
Souhrn:
Propafenon hydrochlorid je účinné antiarytmikum v léčbě supraventrikulárních i komorových arytmií. Dle klasifikace Vaughana‑Williamse se řadí do třídy Ic, současně má však i aktivitu blokátoru betaadrenoreceptorů. Užívá se jak v perorální, tak v intravenózní formě k obnově sinusového rytmu při fibrilaci síní, v perorální formě k prevenci recidiv fibrilace síní a k udržení sinusového rytmu nebo k potlačení komorové ektopie. Obecně je indikován u nemocných bez strukturálního srdečního onemocnění.
Key words: propafenone – class Ic antiarrhythmic drug – atrial fibrillation – ventricular ectopy – structural heart disease.
Summary:
Propafenone hydrochloride is a potent antiarrhythmic agent effective in both supraventricular and ventricular arrhythmias. According to Vaughan‑Williams classification, it belongs to class Ic antiarrhythmic medication, but with concurrent beta‑adrenoreceptor antagonist activity. Propafenone is used in oral and intravenous form for the restoration of sinus rhythm in atrial fibrillation, orally for the prevention of recurrences of atrial fibrillation and the maintenance of sinus rhythm or for the suppression of ventricular ectopy. Propafenone is generally indicated in patients without structural heart disease.
Úvod
Propafenon hydrochlorid je
antiarytmikum řazené do skupiny Ic dle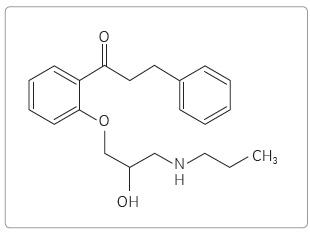 klasifikace
Vaughana Williamse. Je strukturálně podobný betablokátorům
(obr. 1) a sdílí
i jejich aktivitu. Byl syntetizován v roce 1970 a komerčně
je v Evropě dostupný od roku 1977. V klinické praxi
je široce užíván od osmdesátých let u nemocných se
supraventrikulárními arytmiemi, zejména s fibrilací síní
(FS). Je možno jej podávat rovněž pacientům s komorovými
arytmiemi bez strukturálního srdečního onemocnění [1,2].
klasifikace
Vaughana Williamse. Je strukturálně podobný betablokátorům
(obr. 1) a sdílí
i jejich aktivitu. Byl syntetizován v roce 1970 a komerčně
je v Evropě dostupný od roku 1977. V klinické praxi
je široce užíván od osmdesátých let u nemocných se
supraventrikulárními arytmiemi, zejména s fibrilací síní
(FS). Je možno jej podávat rovněž pacientům s komorovými
arytmiemi bez strukturálního srdečního onemocnění [1,2].
Mechanismus působení, elektrofyziologické a farmakologické vlastnosti
Propafenon blokuje rychlý sodíkový kanál ve svalovině síní, komor i v převodním systému a zpomaluje rychlost nárůstu akčního potenciálu fáze 0. Kromě toho vykazuje i mírný betablokující efekt a blokuje kalciový kanál. Propafenon se vyskytuje ve dvou racemických formách – jako D a L propafenon, přičemž oba stereoizomery mají stejnou schopnost blokovat sodíkový kanál. Forma D propafenon je navíc odpovědná za účinek na betareceptory. U nemocných s Wolff‒Parkinson‒Whiteovým syndromem snižuje rychlost vedení přídatnou dráhou a prodlužuje její refrakterní fázi. Může také způsobit pokles automacie sinusového uzlu, zejména u preexistujícího syndromu chorého uzlu. Na elektrokardiogramu se může účinek propafenonu projevit prodloužením intervalu PR (doba trvání od začátku aktivity síní do začátku aktivity komor) a rozšířením QRS komplexu (komorového komplexu). Léčivo neovlivňuje interval QT (doba trvání od začátku depolarizace komor do skončení jejich repolarizace).
Absorpce propafenonu dosahuje po perorálním podání téměř 100 % a maximální plazmatickou koncentraci lze prokázat za 2‒3 hodiny. Propafenon je metabolizován v játrech a poločas eliminace je průměrně 6‒8 hodin. Metabolismus probíhá dvěma geneticky podmíněnými způsoby. Více než 90 % pacientů jsou tzv. rychlí metabolizátoři, kteří mají eliminační poločas zhruba 5 hodin. Oproti tomu tzv. pomalí metabolizátoři mají vlivem snížené enzymové kapacity mikrozomálního cytochromu P450 (CYP450) v játrech eliminační poločas 20 hodin a je u nich více vyjádřen betablokující efekt propafenonu [1‒3]. Z tohoto důvodu je třeba dávkování propafenonu individuálně titrovat.
Kontraindikace
Mezi kontraindikace podání léčiva řadíme hypersenzitivitu na účinnou látku, přítomnost strukturálního srdečního onemocnění (ischemická choroba srdeční, srdeční selhání, hypertrofie myokardu), syndrom Brugadových (propafenon je však užíván v některých zemích v diagnostice tohoto syndromu k manifestaci typických EKG změn po podání antiarytmika skupiny Ic), symptomatickou bradykardii, poruchu atrioventrikulárního převodu, těžkou chronickou obstrukční bronchopulmonální nemoc, myasthenia gravis a současnou léčbu ritonavirem.
Nežádoucí účinky
Nejčastějšími nežádoucími účinky hlášenými v souvislosti s léčbou propafenonem jsou závratě, poruchy vedení vzruchu a palpitace. Propafenon může způsobit sinoatriální, atrioventrikulární i intraventrikulární blokádu. Současně může při organizaci síňové aktivity vést k přechodu FS do flutteru síní s rychlým převodem na komory. Z tohoto důvodu někteří autoři doporučují ověřit bezpečnost podání propafenonu pomocí zátěžového EKG testu a kombinovat propafenon s betablokátorem. K dalším nežádoucím účinkům propafenonu patří gastrointestinální obtíže – sucho v ústech, kovová pachuť, nauzea, průjem, zácpa nebo zvýšení hodnot jaterních testů.
Lékové interakce
Ve farmakokinetických lékových interakcích hraje klíčovou roli CYP450 a jeho jednotlivé izoformy. Izoenzym CYP3A4 je nejvýznamnějším systémem metabolizace léčiv a jedním z jeho substrátů je i propafenon. Ten je dále substrátem enzymu CYP2D6. Z praktického hlediska lze očekávat lékové interakce při současném použití lokálních anestetik, betablokátorů, tricyklických antidepresiv, ketokonazolu, cimetidinu, chinidinu a erytromycinu. Nemocní by se měli rovněž vyhnout konzumaci grapefruitové šťávy.
Propafenon může též zvyšovat účinek perorálních antikoagulancií ‒ antagonistů vitaminu K. Při léčbě warfarinem je třeba s tímto efektem počítat a upravit dávkování [4].
Indikace propafenonu v klinické praxi
Farmakologická kardioverze
Propafenon je indikován k farmakologické kardioverzi, zejména u nemocných s kratší dobou trvání poruchy rytmu (méně než 7 dnů). Dostupná data ukazují, že u 50‒90 % pacientů dojde k obnově sinusového rytmu v průběhu jedné hodiny po intravenózní aplikaci propafenonu s průměrnou dobou 29 minut. Obvyklá dávka pro intravenózní podání je 2 mg/kg během 10‒20 minut. Alternativou je perorální dávka 450‒600 mg, kdy je udávána obnova sinusového rytmu do 4 hodin po podání u 37‒41 % nemocných [5,6]. Při perzistující FS je účinnost farmakologické kardioverze podstatně nižší ‒ kolem 30 %. Důležité je, že akutní farmakologická verze by měla být prováděna vždy za trvalé monitorace EKG. Z praktického hlediska je důležité připomenout, že pro farmakologickou kardioverzi platí stejná doporučení antikoagulační léčby jako pro kardioverzi elektrickou.
Jednorázové použití antiarytmika při obtížích (tzv. pill in the pocket)
K jednorázovému použití antiarytmika jsou indikováni symptomatičtí pacienti, kteří mají poměrně málo časté recidivy arytmie (několikrát ročně až 1× měsíčně). V tomto případě se podává antiarytmikum ad hoc krátce po vzniku obtíží. Je popsán příznivý efekt propafenonu podaného perorálně v dávce 150‒600 mg (celková denní dávka by neměla překročit 900 mg). Pacienti indikovaní k této strategii by neměli mít jasné kontraindikace podávání přípravku ‒ strukturální srdeční onemocnění ani evidenci o přítomnosti syndromu chorého sinusového uzlu. Doporučuje se ověřit bezpečnost látky jejím předchozím podáním za monitorace EKG. Účinnost tohoto postupu v obnově sinusového rytmu je udávána kolem 45 % [7,8].
Dlouhodobá kontrola rytmu
U nemocných, kteří jsou
symptomatičtí a trpí paroxysmální FS, usilujeme o obnovu
a udržení sinusového rytmu. I nová doporučení však
připomínají, že tato léčba je zaměřena především
na ovlivnění kvality života, nikoliv prognózy. Při volbě
antiarytmika se opíráme o znalost
přítomnosti nebo chybění strukturálního srdečního onemocnění
tak, jak je uvedeno na obrázku 2 [5,6].![Volba antiarytmik při strategii kontroly rytmu v závislosti na organickém srdečním onemocnění; podle [6] – Čihák, et al., 2016. a Podávání sotalolu vyžaduje pečlivé zvážení rizika jeho proarytmického působení. b Katetrizační ablace by měla izolovat plicní žíly a lze ji provádět s využitím radiofrekvenční energie nebo kryobalonových katétrů. c Katetrizační ablace jako léčba první linie bývá vyhrazena pro pacienty se srdečním selháním a tachykardiomyopatií. d Amiodaron je vzhledem ke svým extrakardiálním nežádoucím účinkům u mnoha pacientů lékem druhé volby. IA, II aB – třída podle doporučení; FS – fibrilace síní; LV H – hypertrofie levé komory](https://www.remedia.cz/photo-a-31356---.jpg)
Propafenon je užíván v prevenci recidiv FS s cílem udržení sinusového rytmu. Obvyklá dávka v této indikaci je 150 mg 3× denně, lze zvýšit individuálně do celkové denní dávky 900 mg denně. Ke stávající medikaci je možno jednorázově přidat další tabletu s upozorněním, že celková dávka 900 mg/24 hodin by neměla být překročena.
Hybridní přístup ke kontrole rytmu
Kombinovaná či tzv. hybridní kontrola rytmu se zdá byt rozumná, přestože její uplatnění nepodporuje příliš mnoho důkazů. Antiarytmika bývají podávána 8–12 týdnů po ablaci s cílem snížit výskyt časných rekurencí arytmie po katetrizační ablaci. U pacientů s řadou rizik pro recidivu FS (věk, obezita, diabetes mellitus atd.) je vhodné zvážit pokračování léčby po ablaci dlouhodobě. Kombinace ablace kavotrikuspidálního isthmu a antiarytmik může zlepšit kontrolu rytmu u pacientů, u nichž se vyvinul tzv. léky navozený flutter síní. U těchto nemocných však může docházet k častějším recidivám FS, propafenon je přesto v této indikaci široce používán [5,6].
Propafenon v léčbě komorových arytmií
S výjimkou betablokátorů nebylo v randomizovaných klinických studiích prokázáno, že by současná antiarytmika byla účinná v primární léčbě pacientů s maligními komorovými tachyarytmiemi nebo v prevenci náhlé srdeční smrti. Každý přípravek má možné nežádoucí účinky, včetně proarytmogenního potenciálu. Podle doporučení České kardiologické společnosti z roku 2016 je propafenon indikován v terapii symptomatických komorových extrasystol a komorových tachykardií u nemocných bez organického srdečního onemocnění [9].
Dávkování je shodné jako při léčbě supraventrikulárních poruch rytmu, je třeba respektovat výše uvedené kontraindikace. Při rozšíření komplexu QRS o 25 % je nutné redukovat dávku.
Srovnání propafenonu s ostatními antiarytmiky
V posledních letech nebylo
do klinické praxe uvedeno nové antiarytmikum v léčbě
FS. Práce Freemantla z roku 2011 [10] analyzuje účinnost
a bezpečnost současně dostupných antiarytmik v léčbě
FS. Graf 1
dokládá![Porovnání antiarytmik podle účinnosti udržení sinusového rytmu u fibrilace síní; podle [10] – Freemantle, et al., 2011. CI – interval spolehlivosti, confidence interval; OR – poměr šancí, odds ratio](https://www.remedia.cz/photo-a-31357---.jpg) , že amiodaron je nejúčinnějším antiarytmikem
v udržení sinusového rytmu, nicméně pro svůj bezpečnostní
profil (viz graf 2,
hodnocení celkové mortality) by neměl být lékem první volby.
Data z této práce jsou potvrzena i poslední analýzou
autora Lafuente Lafuente a kol. z roku 2015, která
uvádí zvýšenou celkovou mortalitu u nemocných léčených
chinidinem, disopyramidem a sotalolem [11]. Volba antiarytmika
se liší v jednotlivých zemích, nicméně i přes
doložená data
, že amiodaron je nejúčinnějším antiarytmikem
v udržení sinusového rytmu, nicméně pro svůj bezpečnostní
profil (viz graf 2,
hodnocení celkové mortality) by neměl být lékem první volby.
Data z této práce jsou potvrzena i poslední analýzou
autora Lafuente Lafuente a kol. z roku 2015, která
uvádí zvýšenou celkovou mortalitu u nemocných léčených
chinidinem, disopyramidem a sotalolem [11]. Volba antiarytmika
se liší v jednotlivých zemích, nicméně i přes
doložená data ![Porovnání antiarytmik podle vlivu na celkovou mortalitu; podle [10] – Freemantle, et al., 2011. CI – interval spolehlivosti, confidence interval; OR – poměr šancí, odds ratio](https://www.remedia.cz/photo-a-31358---.jpg) o nežádoucích účincích je amiodaron stále
nejužívanějším antiarytmikem v léčbě FS [12].
o nežádoucích účincích je amiodaron stále
nejužívanějším antiarytmikem v léčbě FS [12].
Zajímavá jsou data rakouských autorů Stoschitzky a kol. publikovaná roku 2016 [13]. Antiarytmika skupiny Ic jsou kontraindikována u nemocných se strukturálním srdečním onemocněním. Nicméně je otázkou, zda lze skutečně extrapolovat výsledky z dlouhodobého podávání na situaci, kdy je propafenon užit jednorázově v jedné dávce. Autoři prokazují výrazný betablokující efekt 600 mg propafenonu podaného perorálně v klidu i při zátěži a po ní. Ve srovnání s placebem je popisován pokles srdeční frekvence, systolického i diastolického tlaku. Tento betablokující dopad může vysvětlit popisovaný příznivý vliv na hodnoty celkové mortality z důvodu nižšího proarytmogenního účinku propafenonu.
Závěr
Propafenon je vzhledem k příznivému poměru účinnosti a bezpečnosti lékem první volby v léčbě poruch rytmu u nemocných bez strukturálního srdečního onemocnění.
Seznam použité literatury
- [1] Frishman WH, Sonnenblick EH, Sica DA. Cardiovascular pharmacotherapeutics. Manual. New York: McGraw‑Hill Companies 2004: 236–238.
- [2] Stančák B, Bohó A, Máťuš M. Antiarytmiká. Praha: Mladá fronta, 2016: 94–100.
- [3] Bytešník J. Antiarytmická farmakologická léčba fibrilace síní. Remedia 2011; 21: 140–146.
- [4] Bytešník J. Lékové a léčebné interakce při antiarytmické terapii. Remedia 2007; 17: 274–278.
- [5] Kirchhof P, Benussi S, Kotecha D, et al. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. Eur Heart J 2016; 38: 2893–2962.
- [6] Čihák R, Haman L, Táborský M. 2016 ESC Guidelines for the management of atrial fibrillation developed in collaboration with EACTS. Summary of document prepared by the Czech Society of Cardiology. Cor et Vasa 2016; 58: 636–683.
- [7] Alboni B, Botto GL, Baldi N, et al. Outpatient treatment of recent onset atrial fibrillation with the “pill‑in‑the‑pocket” approach. N Engl J Med 2004; 351: 2384–2391.
- [8] Camm AJ, Savelieva I. Some patients with paroxysmal atrial fibrillation should carry flecainide or propafenone to self treat. Br Med J 2007; 334: 637.
- [9] Kautzner J, Osmančík P. Summary of the 2015 ESC Guidelines for the management of patients with ventricular arrhythmias and the prevention of sudden cardiac death. Prepared by the Czech Society of Cardiology. Cor et Vasa 2016; 58: 29–80.
- [10] Freemantle N, Lafuente‑Lafuente C, Mitchell S, et al. Mixed treatment comparison of dronedarone, amiodarone, sotalol, flecainide and propafenone, for the management of atrial fibrillation. Europace 2011; 13: 329–345.
- [11] Lafuente‑Lafuente C, Valembois L, Bergmann JF, et al. Antiarrhythmics for maintaining sinus rhythm after cardioversion of atrial fibrillation. Cochrane Database Syst Rev 2015; 3. doi 10.1002/14651858
- [12] Chiang Ch, Goethals M, O’Neil JO, et al. Inappropriate use of antiarrhythmic drugs in paroxysmal and persistent atrial fibrillation in a large contemporary international survey: insights from Realise AF. Europace 2013; 15: 1733–1740.
- [13] Stoschitzky K, Stoschitzky G, Lercher P, et al. Propafenone shows class IC and class II antiarrhythmics effects. Europace 2016; 18: 568–571.