Současná situace zásobení jodem v České republice
Souhrn:
Grimmichová T, Bílek R. Současná situace zásobení jodem v České republice. Remedia 2021; 31: 82–85.
Nedostatek jodu je celosvětově jedním z hlavních problémů, který dopadá na veřejné zdraví. Den jodu – 6. březen – je věnován odborné i neodborné veřejnosti s cílem zlepšit obecné povědomí o této problematice. Jodový nedostatek je nejčastější, a přitom preventabilní příčinou nevratného poškození mozku dětí. Následně zásadně ovlivňuje sociální a ekonomický rozvoj jednotlivých zemí. Právě proto je důležité pravidelně a systematicky monitorovat zásobení jodem.
Summary:
Grimmichova R, Bilek R. Current iodine supply situation in the Czech Republic. Remedia 2021; 31: 82–85.
Iodine deficiency is one of the main problems affecting public health worldwide. March 6th is the day of iodine that is dedicated to the professional and non‑professional public to improve general awareness of this issue. Iodine deficiency is the most common cause of irreversible brain damage in children that can be avoided. Subsequently, it fundamentally affects the social and economic development of individual countries. Therefore, it is important to regularly and systematically monitor the iodine supply.
Key words: iodine deficiency, thyroid, pregnancy, iodine deficiency disorders
Úvod
Nedostatek jodu je celosvětově jedním
z hlavních problémů, který dopadá na veřejné zdraví
především těhotných žen a dětí. Odhaduje se, že
přibližně 2–2,2 miliardy lidí trpí jodovým nedostatkem [1,2].
Nejvážnějšími následky jodového nedostatku jsou zvýšená
perinatální mortalita a mentální retardace. Jodový
nedostatek je nejčastější příčinou poškození mozku dětí,
kterému se dá předcházet. Následně dochází k negativnímu
ovlivnění sociálního a ekonomického rozvoje jednotlivých
zemí. Pokud vázne příjem jodu, narušuje se tvorba hormonů
štítné žlázy, což vede k hypotyreóze a k funkčním
či vývojovým poruchám, které jsou obecně zařazeny do skupiny
poruch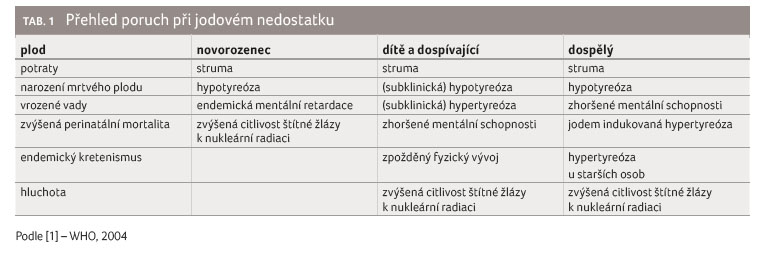 z nedostatku jodu (Iodine Deficiency Disorders, IDD),
tabulka 1. Hormony štítné žlázy, jež ovlivňují celý
organismus a mají zásadní roli při metabolismu proteinů,
tuků a sacharidů, jsou důležité pro správný růst a vývoj
mozku. Kretenismus je nejvážnější manifestací jodového
nedostatku, nicméně velmi důležité je věnovat pozornost
i mírnějším mentálním poruchám vedoucím k horšímu
školnímu prospěchu, ke snížení intelektuálních
schopností a pracovní výkonnosti. Jedna z metaanalýz
udává snížení hodnoty inteligenčního kvocientu (IQ) o 13
bodů u osob s jodovým nedostatkem ve srovnání
s jedinci, kteří mají dostatečný příjem jodu [1,3,4].
Jodový nedostatek v daných komunitách sdílejí i domácí
zvířata a dochází k nižší produkci mléka, vajec,
masa, vlny, což dále zhoršuje ekonomickou výkonnost. Rizika
nedostatku jodu vždy převyšují rizika jeho nadměrného přísunu.
Zdravá štítná žláza je schopna do určité míry zvládat
i zvýšený přísun jodu a nebyly pozorovány závažné
nežádoucí účinky v oblastech s jodovým deficitem
po zavedení jodizace jedlé soli [5–8].
z nedostatku jodu (Iodine Deficiency Disorders, IDD),
tabulka 1. Hormony štítné žlázy, jež ovlivňují celý
organismus a mají zásadní roli při metabolismu proteinů,
tuků a sacharidů, jsou důležité pro správný růst a vývoj
mozku. Kretenismus je nejvážnější manifestací jodového
nedostatku, nicméně velmi důležité je věnovat pozornost
i mírnějším mentálním poruchám vedoucím k horšímu
školnímu prospěchu, ke snížení intelektuálních
schopností a pracovní výkonnosti. Jedna z metaanalýz
udává snížení hodnoty inteligenčního kvocientu (IQ) o 13
bodů u osob s jodovým nedostatkem ve srovnání
s jedinci, kteří mají dostatečný příjem jodu [1,3,4].
Jodový nedostatek v daných komunitách sdílejí i domácí
zvířata a dochází k nižší produkci mléka, vajec,
masa, vlny, což dále zhoršuje ekonomickou výkonnost. Rizika
nedostatku jodu vždy převyšují rizika jeho nadměrného přísunu.
Zdravá štítná žláza je schopna do určité míry zvládat
i zvýšený přísun jodu a nebyly pozorovány závažné
nežádoucí účinky v oblastech s jodovým deficitem
po zavedení jodizace jedlé soli [5–8].
Stanovení jodového nedostatku
Zlatým standardem vyšetření
jodového nedostatku je stanovení koncentrace jodu v první
ranní moči (jodurie, IUC), alternativně lze použít poměr
koncentrace jodidu a kreatininu v ranní moči (ICR) nebo
celodenní sběr moči. U těhotných žen je s výhodou
využíván právě ICR vzhledem k vyšší variabilitě
v diluci moči [9]. Za jodový nedostatek, který ohrožuje
veřejné zdraví, je považován medián jodurie u školních
dětí (6–12 let) nižší než 100 µg/l nebo prevalence strumy
vyšší než 5 % (tab. 2). Měření objemu štítné žlázy
ovšem neodráží aktuální stav, po optimalizaci jodového
nedostatku trvá měsíce až roky, než dojde k normalizaci
velikosti štítné žlázy [1]. V pediatrické praxi je metodou
volby jak pro určení kongenitální hypotyreózy (od roku
1985), tak i jodového nedostatku stanovení hodnot
tyreostimulačního hormonu (TSH) u novorozenců (neoTSH) [10].
Novorozenci patří mezi nejrizikovější populační skupinu
vzhledem ke „kritickému období“ vývoje do sedmého
měsíce po porodu s prodloužením až do tří let.
Dle doporučení Světové zdravotnické organizace (WHO),
Mezinárodní rady pro sledování chorob z nedostatku jodu
(ICCIDD) a Dětského fondu Organizace spojených národů
(UNICEF) z roku 1994 by zvýšení hodnoty neoTSH v rozmezí
5,0–20,0 mU/l (cut off hodnoty screeningu) nemělo být přítomno
u více než 3 % novorozenecké populace při optimálním
příjmu jodu, čehož bylo v celé České republice docíleno
počínaje rokem 2006. Důležitou roli při tom měla a má
osvětová činnost zaměřená na těhotné matky. Od roku
2009 jsou odběry prováděny trochu dříve (48–72 hodin
po porodu) a hodnotu TSH bylo nutno posunout do pásma
5 %. Jde o metodu spolehlivou, organizačně i finančně
nenáročnou. Jako další doplňující vyšetření může sloužit
sérová koncentrace tyreoglobulinu, která se zvyšuje při deficitu
jodu, ale také při zvětšeném objemu štítné žlázy
a i z jiných příčin [1,2].
prevalence strumy
vyšší než 5 % (tab. 2). Měření objemu štítné žlázy
ovšem neodráží aktuální stav, po optimalizaci jodového
nedostatku trvá měsíce až roky, než dojde k normalizaci
velikosti štítné žlázy [1]. V pediatrické praxi je metodou
volby jak pro určení kongenitální hypotyreózy (od roku
1985), tak i jodového nedostatku stanovení hodnot
tyreostimulačního hormonu (TSH) u novorozenců (neoTSH) [10].
Novorozenci patří mezi nejrizikovější populační skupinu
vzhledem ke „kritickému období“ vývoje do sedmého
měsíce po porodu s prodloužením až do tří let.
Dle doporučení Světové zdravotnické organizace (WHO),
Mezinárodní rady pro sledování chorob z nedostatku jodu
(ICCIDD) a Dětského fondu Organizace spojených národů
(UNICEF) z roku 1994 by zvýšení hodnoty neoTSH v rozmezí
5,0–20,0 mU/l (cut off hodnoty screeningu) nemělo být přítomno
u více než 3 % novorozenecké populace při optimálním
příjmu jodu, čehož bylo v celé České republice docíleno
počínaje rokem 2006. Důležitou roli při tom měla a má
osvětová činnost zaměřená na těhotné matky. Od roku
2009 jsou odběry prováděny trochu dříve (48–72 hodin
po porodu) a hodnotu TSH bylo nutno posunout do pásma
5 %. Jde o metodu spolehlivou, organizačně i finančně
nenáročnou. Jako další doplňující vyšetření může sloužit
sérová koncentrace tyreoglobulinu, která se zvyšuje při deficitu
jodu, ale také při zvětšeném objemu štítné žlázy
a i z jiných příčin [1,2].
Jodový nedostatek v České
republice historicky a jeho vývoj
Jodový nedostatek je častější
v hornatých oblastech vzdálených od moře v důsledku
geochemické migrace jodu směrem k moři. Česká
republika je tradičně zemí s jodovým nedostatkem, což mimo
jiné dokazují středověké sošky či obrazy madon se strumou
(obr. 1). Ráda bych zmínila herynkáře, obchodníky se
solenými a sušenými rybami dováženými od moře
do našich krajin, kteří se nevědomky pozitivně podíleli
na příjmu jodu v potravě v naší populaci. První
informace o heryncích čili o trzích se sledi
a sleďovitými rybami (šproty, sardelemi, plackami) jsou
v Praze už z doby kolem 12. století. Artikl k nám
dorazil z Německa, kde byl rozšířen už od 10. století.
Sledi se nakládali do slaného nálevu (slanečci). Sledi
bývali také v době tření (od října do března)
i ve Vltavě, kam se dostali ze Severního moře.
Druhým takovým domovem sleďů byl Balt, odkud tyto ryby většinou
mířily na Moravu a dál do Dunaje.
dováženými od moře
do našich krajin, kteří se nevědomky pozitivně podíleli
na příjmu jodu v potravě v naší populaci. První
informace o heryncích čili o trzích se sledi
a sleďovitými rybami (šproty, sardelemi, plackami) jsou
v Praze už z doby kolem 12. století. Artikl k nám
dorazil z Německa, kde byl rozšířen už od 10. století.
Sledi se nakládali do slaného nálevu (slanečci). Sledi
bývali také v době tření (od října do března)
i ve Vltavě, kam se dostali ze Severního moře.
Druhým takovým domovem sleďů byl Balt, odkud tyto ryby většinou
mířily na Moravu a dál do Dunaje.
Primární obsah jodu v prostředí určuje složení matečních hornin. Z tohoto pohledu utvářejí území ČR tři geologické skupiny: krystalinikum (zejména žula, rula, granodiority) téměř s nulovým obsahem jodu, vulkanické horniny v západních Čechách s vyšším obsahem jodu; čtvrtohorní sedimenty zahrnující na jižní Moravě panonské jíly s relativně nejvyšším obsahem jodu. Ani jeden z druhů hornin tvořících území České republiky neobsahuje takové množství jodu, které by zabezpečilo jeho dostatečný vstup do potravního řetězce. Studie provedené v letech 2009–2011 ve sledovaných lokalitách Chráněné krajinné oblasti Šumava a Jeseníky potvrdily nízký obsah jodu v půdě, vodě a v lučním porostu. Výsledky zdůrazňují nezbytnost aditivního příjmu jodu u přežvýkavců, zejména u vysokoprodukčních dojnic [11].
První systematický epidemiologický průzkum probíhal pod vedením profesora Karla Šilinka v letech 1949–1954. Tehdy bylo v terénu vyšetřeno přes 600 tisíc lidí (k tomu dalších více než 300 tisíc na Slovensku zásluhou docenta Juliána Podoby). Byl prokázán zvýšený výskyt strumy a u části populace i snížená jodurie. Na základě těchto dat začala od roku 1947 probíhat suplementace kuchyňské soli jodem ve formě jodidu draselného (5 mg/kg soli, v závažněji postižených okresech 12 mg/kg soli). V roce 1965 byla přijata legislativní opatření (zákon č. 20/1966 Sb., ČSN 580910), která zajišťovala jednotné provádění jodizace kuchyňské soli dávkou 18 mg/kg soli. Již po několika letech došlo k vymizení strumy u dětí a mladistvých, zároveň nebyly pozorovány žádné zásadní negativní účinky. Tento příznivý efekt vedl bohužel k tomu, že problematice jodizace soli se věnovala stále menší pozornost. V 80. letech minulého století si pediatři začali všímat opětovného výskytu strumy u školní mládeže [10].
V roce 1990 se ČR přihlásila k výzvě k odstranění nedostatku jodu do roku 2000 vyhlášené na Světovém summitu UNICEF. Postupně se podařilo realizovat řadu opatření, jež vedla ke zlepšení situace natolik, že v roce 2004 byla Česká republika zařazena dle WHO/ICCIDD mezi státy s dostatečnou jodovou saturací. Zásadní studie proběhla v Endokrinologickém ústavu pod vedením profesora Václava Zamrazila na souboru 29 612 probandů ve věku 0–98 let. Ve studii došlo k porovnání jodurie mezi lety 1994 a 2002 a z pásma mírného jodového nedostatku jsme se posunuli do optimálního pásma bez výskytu zásadních nežádoucích účinků zvýšeného příjmu jodu (jodem indukované hypertyreózy, toxický uzel). Byla pouze zaznamenána mírná tendence k častějšímu výskytu autoimunitního onemocnění štítné žlázy; došlo k vzestupu titru protilátek proti tyreoidální peroxidáze a tyreoglobulinu [12,13].
Koordinaci daných opatření ke zlepšení jodového nedostatku od roku 1995 zajišťuje Meziresortní komise pro řešení jodového deficitu při Státním zdravotním ústavu (SZÚ) dle kritérií ICCIDD. Na její práci se trvale podílejí odborníci resortu zdravotnictví, zemědělství, představitelé státní správy a výrobci potravin [10].
Na základě návrhů a práce Meziresortní komise byla realizována důležitá opatření:
Obsah jodu v kuchyňské soli s označením jodovaná se legislativně (vyhláška č. 398/2016 Sb.) zvýšil na 27 ± 7 mg/kg, nestabilní jodid draselný byl nahrazen stabilnějším jodičnanem draselným a dochází k monitoraci obsahu jodu v soli. Byl realizován přídavek jodu do náhrad mateřského mléka a doplňků stravy pro těhotné a kojící matky. Těhotné a kojící ženy by měly být zásobeny přídavkem 100 µg jodu/den. Od roku 1996 se monitoruje novorozenecké zásobení jodem v rámci screeningu kongenitální hypotyreózy (neoTSH). Od roku 1998 Centrum hygieny potravinových řetězců SZÚ sleduje dietární expozici jodu a nejdůležitější dietární zdroje. Průběžně se sleduje a vyhodnocuje jodurie zejména rizikových skupin obyvatel. Sledují se možná rizika nadbytečného přívodu jodu.
Jodový nedostatek v České
republice a současný stav
Ačkoliv používání jodované soli u nás není ze zákona povinné, podařilo se optimalizací zdravotní výchovy a distribuční sítě dosáhnout toho, že jodovaná sůl je používána ve více než 95 % domácností a v 60–70 % podniků vyrábějících potraviny. Nabídka solí s jodem (64 %) převyšuje nabídku solí jodem neobohacených. Průzkumem bylo dále zjištěno, že 51 % dotázaných omezuje solení. Jako důvody používání soli bez jodu respondenti uváděli: jod vyprchá, ve střední Evropě není potřeba, cena, zdravotní důvody, sůl bez jodu více solí a přesně nevědí [14].
Nejlepším přirozeným zdrojem jodu pro kojence je mateřské mléko. Předpokládá to ovšem, že kojící matka má dobrou saturaci jodem (250 µg/den). Všechny prostředky kojenecké výživy jsou u nás ze zákona obohacovány jodem, takže uměle živené děti jsou saturovány dostatečně. K významnějším zdrojům jodu dále patří mléko, běžné pečivo, polévky v prášku, párky, jogurty, vejce a mořské ryby. Bohužel obsah jodu v mléce značně kolísá podle množství přídavných krmných směsí. Optimální přívod jodu výrazně zvyšuje dojivost, takže někdy dochází k předávkování jodu, což se projevuje jeho zvýšeným obsahem v mléce. Spotřeba plodů moře v naší zemi sice postupně stoupá, ale dosud je stále nízká, takže je to pro naši populaci méně významný zdroj jodu. Zdrojem jodu může být také voda (minerální vody na jižní Moravě a v Luhačovicích – např. Vincentka) [13,15,16].
Jodové zásobení u novorozenců bylo poprvé mapováno v porodnickém oddělení FN Královské Vinohrady v letech 1991–1992, kdy medián jodurie byl v pásmu lehkého jodového nedostatku. Poslední roky je sledované neoTSH novorozenců stabilní a potvrzuje trvající normální jodové zásobení této důležité rizikové skupiny obyvatelstva [17].
V rámci sledování dětské populace byla provedena studie ve vybraných regionech v letech 2001 (n = 578) a 2012–2013 (n = 300). Více než polovina vyšetřených dětí měla jodurii v optimálním rozmezí 100–299 µg/l. Podíl dětí s nadměrnou jodurií (> 300 µg/l) klesl z 52 na 38 %. Výsledky svědčí pro dostatečnou saturaci jodem ve vyšetřené dětské populaci [10].
Výsledky pilotních studií saturace jodem v letech 2012– 2013 u těhotných žen (n = 169) svědčí naopak pro nedostatečnou saturaci jodem v období těhotenství. Podle oficiálních kritérií WHO/ICCIDD ukazuje na dostatečnou saturaci hodnota jodurie 150 µg/l a více. Té dosáhlo pouze 15 % vyšetřených. Dokonce i jodurie nad 100 µg/l (limit pro standardní populaci) dosáhlo pouze 25 % z celkového souboru [18]. Studie u 171 těhotných žen po časném spontánním abortu také potvrdila, že více než polovina těchto žen má mírný jodový nedostatek ve srovnání s kontrolní skupinou žen [19]. V tuto chvíli nemáme plošné reprezentativní studie o saturaci jodem těhotných a kojících žen. Výsledky těchto studií jsou varující a měly by být podnětem pro širší epidemiologickou studii. Právě proto je důležité doporučovat těhotným a kojícím ženám přijímat minimálně 100 µg jodidu denně formou tablet k běžné stravě [20].
V letech 1999, 2000, 2004 a 2005 byla jodurie stanovena u náhodně vybraných 1 139 dospělých osob (věk 18–65 let) ve dvou regionech. Během tohoto sledování došlo ke zvýšení průměrné optimální jodurie ze 117 na 193 µg/l; pásmo nadměrné jodurie > 300 µg/l bylo zaznamenáno maximálně v 13–18 % [21].
Chybějí data o stavu zásobení jodem v rizikových skupinách. K těm patří lidé, kteří musejí ze zdravotních důvodů výrazně omezit solení, a také osoby se specifickými výživovými návyky, jako jsou např. vegani.
Obecně by bylo vhodné vytvořit standardy pro studie zabývající se monitorací zásobení jodem, v rámci celé Evropy harmonizovat fortifikační programy, které se dle jednotlivých států liší (povinné vs. dobrovolné; množství jodu; jod vs. jodičnan). Výzvou pro sjednocení je i globální trh.
EUthyroid (směrem k EUthyroidní Evropě) byl jedním z výzkumných návrhů programu Evropské komise Horizont 2020, ve kterém byla zastoupena i Česká republika. V rámci tohoto projektu byla 18. dubna 2018 přijata Krakovská deklarace o jodu, která vyzývá evropské státní činitele a politiky, aby podpořili opatření vedoucí k odstranění nedostatku jodu. Cílem je informovat širokou odbornou i neodbornou veřejnost o jodovém deficitu v Evropě [22]. Dle recentní studie v rámci projektu EUthyroid UIC data ukazují, že mírný až středně závažný jodový nedostatek je dle kritérií WHO stále častý u populace dospělých a těhotných žen. Naopak, školní děti mají dostatečné zásobení jodem. Státy východní Evropy mají optimálnější zásobení jodem, což je pravděpodobně dáno povinnou fortifikací a monitorací. Jednotnější evropská legislativa při použití fortifikace jodu je tedy žádoucí [23].
Závěr
Vlivem změn životosprávy a různých dalších okolností se přívod jodu mění. Je nutné monitorovat úroveň saturace jodem systematicky, pravidelně a na dostatečně početných souborech. Odborná i neodborná veřejnost musí být pravidelně informována o významu obohacování soli jodem, o dopadu nedostatku jodu na veřejné zdraví, a to především dětí a těhotných žen. V roce 2019 byl v Endokrinologickém ústavu počet stanovení sérové koncentrce TSH 34 626 ve srovnání s počtem stanovení jodurie pouhých 1 046. Okrajová pozornost je věnována jodu i odbornou veřejností.
Poděkování doc. PhDr. Martinovi Kučerovi, CSc., za historické údaje.
Podpořeno MZ ČR – DRO (Endokrinologický ústav – EÚ, 00023761).
Seznam použité literatury
- [1] WHO Global Database on Iodine Deficiency. Iodine status worldwide. 2004.
- [2] Delange F, Bürgi H, Chen ZP, et al. World status of monitoring iodine deficiency disorders control programs. Thyroid 2002; 12: 915–924.
- [3] Taylor RM, Fealy SM, Bisquera A, et al. Effects of Nutritional Interventions during Pregnancy on Infant and Child Cognitive Outcomes: A Systematic Review and Meta‑Analysis. Nutrients 2017; 9: 1265.
- [4] Dunn JT. Seven deadly sins in confronting endemic iodine deficiency, and how to avoid them. J Clin Endocrinol Metab 1996; 81: 1332–1335.
- [5] Pearce EN, Andersson M, Zimmermann MB: Global iodine nutrition. Where do we stand in 2013? Thyroid 2013; 23: 523–528.
- [6] Zois C, Stavrou I, Kalogera C, et al. High prevalence of autoimmune thyroiditis in schoolchildren after elimination of iodine deficiency in northwestern Greece. Thyroid 2003; 13: 485–489.
- [7] Dvořáková M, Hill M, Čeřovská J, et al. Vliv saturace jodem na výskyt tyreopatií ve vybraných regionech u dospělé populace České republiky. Vnitř Lék 2010; 56: 1262–1270.
- [8] Zimmermann MB, Ito Y, Hess SY, et al. High thyroid volume in children with excess dietary iodine intakes. Am J Clin Nutr 2005; 81: 840–844.
- [9] Sullivan KM, Perrine CG, Pearce EN, Caldwell KL. Monitoring the iodine status of pregnant women in the United States. Thyroid 2013; 23: 520–521.
- [10] Ryšavá L, Kříž J. Solution of Iodine deficiency in the Czech Republic – history and current situation20 years of work of prof. Václav Zamrazil for Commission for the solution of Iodine deficiency. Vnitr Lek 2016; 62: 103–106.
- [11] Trávníček J, Fiala K, Švehla J, et al. Výsledky sledování obsahu jódu v objemných krmivech, vodě a půdě. Sborník MKJD 2013, str. 34–36.
- [12] Zamrazil V, Bílek R, Čeřovská J, et al. The elimination of iodine deficiency in the Czech Republic: the steps toward success. Thyroid 2004; 14: 49–56.
- [13] Zamrazil V, Bílek R, Čeřovská J, et al. Jodový deficit ve světě i v České republice – současný stav a perspektivy. Vnitř Lék 2010; 56: 1310–1315.
- [14] Ryšavá L, Hálaszová M. Preference soli s jódem v českých domácnostech. Sborník MKJN 2013, str. 47.
- [15] Kavřík R, Paskerová H, Řehůřková I, et al. Vývoj obsahu jodu v různých typech mléka z tržní sítě v průběhu roku. MKJN sborník 2013, str. 48.
- [16] Řehůřková I. Monitoring of the dietary exposure of the population to chemical substances in the Czech Republic: design and history. Cent Eur J Publ Health 2002; 10: 174–179.
- [17] Al Taji E. Diagnostika, léčba a prognóza vrozené hypotyreózy. Čes‑slov Pediat 2018; 73: 158–164.
- [18] Bílek R, Kaňová N, Mindžáková V, et al. Iodine supply of pregnant women in the Czech Republic. Vnitr Lek Fall 2016; 62 (9 Suppl 3): 10–16.
- [19] Jiskra J, Fait T, Bílek R, et al. Mild iodine deficiency in women after spontaneous abortions living in an iodine‑sufficient area of Czech Republic: prevalence and impact on reproductive health. Clin Endocrinol (Oxf) 2014; 80: 452–458.
- [20] Horáček J, Jiskra J, Límanová Z, et al. Doporučení pro diagnostiku a léčbu onemocnění štítné žlázy v těhotenství a pro ženy s poruchou fertility. DMEV 2013; 16: 38–61.
- [21] Čeřovská J, Bílek R, Zamrazilová H, et al. Změny zásobení jodem české dospělé populace po eradikaci jodového deficitu a jejich příčiny. Randomizovaná studie dospělé populace dvou regionů České republiky s odstupem 5 let. Vnitř Lék 2006; 52: 858–863.
- [22] Grimmichová T, Bílek R, Bendlová B, Zamrazil V. Krakovská deklarace o jodu. DMEV 2018; 3: 155.
- [23] Ittermann T, Albrecht D, Arohonka P, et al. Standardized Map of Iodine Status in Europe. Thyroid 2020; 30: 1346–1354.