Glifloziny a srdeční selhání: co je a bude nového?
Souhrn:
Haluzík M. Glifloziny a srdeční selhání: co je a bude nového? Remedia 2021; 31: 335–339.
Glifloziny jsou antidiabetika, která zlepšují kompenzaci diabetu zvýšením glykosurie díky inhibici transportéru sodíku a glukózy (SGLT2) v proximálním tubulu ledvin. Již výsledky prvních studií ukázaly, že kromě zlepšení kompenzace diabetu, snížení hmotnosti a krevního tlaku mohou mít glifloziny významné pozitivní účinky u pacientů s přítomností kardiovaskulárních komplikací, se srdečním selháním i s diabetickým onemocněním ledvin. V rámci skupiny srdečního selhání jsou nejúplnější a nejpřesvědčivější výsledky u pacientů se srdečním selháním se sníženou ejekční frakcí, kde zlepšení klinického stavu a snížení četnosti hospitalizací z této indikace bylo prokázáno nejen u diabetiků 2. typu, ale také u nediabetiků. Z tohoto důvodu je pro dva glifloziny s již ukončenými studiemi u pacientů se srdečním selháním s redukovanou ejekční frakcí – dapagliflozin a empagliflozin – přítomnost tohoto typu srdečního selhání novou indikací k jejich nasazení, a to bez ohledu na přítomnost diabetu. V tomto článku shrnujeme nejnovější poznatky týkající se využití gliflozinů u pacientů se srdečním selháním a diskutujeme perspektivy jejich dalšího využití u nemocných s touto diagnózou.
Summary:
Haluzik M. Gliflozins and heart failure – what is and will be new? Remedia 2021; 31: 335–339.
Gliflozins are antidiabetic drugs improving the compensation of diabetes by increasing glycosuria due to sodium-glucose cotransporter 2 (SGLT2) inhibition in the proximal tubule of kidneys. As early as in the results of the first studies, it was shown that in addition to the improvement of diabetes compensation, weight reduction and lowering the blood pressure, gliflozins can also have significant positive effect in patients with cardiovascular complications, heart failure and diabetic kidney disease. In the context of heart failure, the most complete and convincing results are present in patients with heart failure and reduced ejection fraction where the improvement of clinical status and lowered hospitalization rate in this indication was proven in patients with type 2 diabetes but also in non-diabetic patients. Therefore, two gliflozins with completed clinical trials in patients with heart failure and reduced ejection fraction – dapagliflozin and empagliflozin – have a new indication for administration in the presence of this type of heart failure, regardless of the presence of diabetes. In this article, we summarize the newest evidence regarding the usage of gliflozins in patients with heart failure and we discuss the perspectives of their further application in patients with this diagnosis.
Key words: gliflozins, heart failure, new treatment indication, dapagliflozin, empagliflozin
Úvod
Srdeční selhání představuje podobně jako diabetes mellitus 2. typu (DM2) chronické onemocnění spojené s vysokou morbiditou a mortalitou, jehož prevalence globálně vzrůstá [1]. Je odhadováno, že celosvětově je srdečním selháním postiženo více než 64 milionů pacientů a celá řada nemocných navíc zůstává, podobně jako u DM2, nediagnostikována až do pokročilých stadií. V České republice se počet pacientů se srdečním selháním odhaduje na 230 000 a každý rok přibývá asi 40 000 pacientů. Pacienti s DM2 mají více než 2,5násobně vyšší riziko rozvoje srdečního selhání než pacienti bez diabetu a prevalence DM2 u pacientů se srdečním selháním přesahuje 30 %. Významnými rizikovými faktory pro vznik srdečního selhání jsou také přítomnost arteriální hypertenze, stav po infarktu myokardu a přítomnost onemocnění ledvin. Všechny tyto komorbidity se vyskytují u diabetiků podstatně častěji než u nediabetiků, a je tak zjevný významný souběh srdečního selhání a diabetu, který se s prodlužujícím se věkem diabetiků dále zvyšuje.
Srdeční selhání je následně děleno na tři základní podtypy − srdeční selhání se sníženou ejekční frakcí levé komory (heart failure with reduced ejection fraction, HFrEF), srdeční selhání s ejekční frakcí ve středním pásmu (heart failure with mid range ejection fraction, HFmrEF) a srdeční selhání se zachovanou ejekční frakcí (heart failure with preserved ejection fraction, HFpEF). I přes určité pokroky v léčbě zůstává srdeční selhání stále velmi obtížně léčitelným onemocněním. Terapeutické možnosti jsou velmi úzké zejména u HFpEF, které je zvláště časté u pacientů s DM2.
Glifloziny jako antidiabetika
V České republice jsou v současné době k léčbě diabetu k dispozici čtyři zástupci lékové skupiny gliflozinů – dapagliflozin, empagliflozin, kanagliflozin a ertugliflozin. Studie fáze II a III ukázaly jejich výbornou účinnost v léčbě diabetu spolu se snížením tělesné hmotnosti a krevního tlaku [2−5], navíc prakticky bez zvýšení rizika hypoglykemie. Nežádoucí účinky, tedy mírně zvýšený výskyt mykotických genitálních infekcí a v některých případech poměrně výrazný diuretický efekt vedoucí k mírné polyurii, jsou při správné edukaci pacienta nepříliš časté a dobře zvládnutelné. Glifloziny se tak velmi rychle staly oblíbenými antidiabetiky, kde podstatně častějšímu zahajování léčby brání přísná preskripční omezení a ve srovnání se staršími andiabetiky poněkud vyšší cena. Z pohledu diabetologického je velmi významná možnost podávání gliflozinů i u pacientů se sníženou glomerulární filtrací a především pak jejich prokázaný vliv na snížení albuminurie, zpomalení poklesu glomerulární filtrace a také celkové zlepšení kombinovaných renálních cílů [6,7]. Je nepochybné, že diabetické onemocnění ledvin (a zřejmě i některé nediabetické příčiny zhoršování renální funkce) budou v blízké budoucnosti indikací pro zahájení léčby glifloziny nezávisle na kompenzaci, případně i nezávisle na přítomnosti diabetu.
Kardiovaskulární bezpečnost
a kardioprotektivita gliflozinů
První ukončenou studií, jejímž cílem bylo prokázat kardiovaskulární bezpečnost empagliflozinu, byla EMPA REG OUTCOME. Tato studie prokázala u diabetiků 2. typu s neuspokojivou kompenzací a anamnézou kardiovaskulárních komplikací významné snížení výskytu kombinovaného kardiovaskulárního cílového ukazatele (smrt z kardiovaskulárních příčin, nefatální infarkt myokardu, nefatální cévní mozkové příhody), celkové i kardiovaskulární mortality a hospitalizace pro srdeční selhání [8]. V následné publikaci zaměřené na výskyt renálních komplikací empagliflozin snížil výskyt nové nebo zhoršení stávající nefropatie o 39 %, relativní riziko zdvojnásobení sérových koncentrací kreatininu o 44 % a potřebu náhrady funkce ledvin o 55 % [9]. Studie DECLARE TIMI sledovala vliv podávání dapagliflozinu vs. placeba na kardiovaskulární komplikace u diabetiků 2. typu [10]. V rámci studie došlo k signifikantnímu snížení výskytu jednoho ze dvou primárních cílových ukazatelů studie – kombinace smrti z kardiovaskulárních příčin nebo hospitalizace pro srdeční selhání – o 27 %. Podávání dapagliflozinu vedlo oproti placebu ke snížení kombinovaného renálního cílového ukazatele – pokles odhadované glomerulární filtrace (eGFR) pod 60 ml/min o 40 %, renální selhání nebo smrt z renálních příčin o 24 % [7].
Rovněž v další rozsáhlé kardiovaskulární studii CANVAS s kanagliflozinem došlo ke statisticky významnému snížení výskytu kombinovaného kardiovaskulárního cílového ukazatele (smrt z kardiovaskulárních příčin, nefatální infarkt myokardu, nefatální cévní mozkové příhody), a to dokonce přesně o stejných 14 % jako ve výše popsané studii EMPA REG OUTCOME [11]. Podobně poklesl i počet hospitalizací pro srdeční selhání a snížila se progrese diabetického onemocnění ledvin, nedošlo však k poklesu celkové mortality. Zároveň bylo v této studii zvýšeno riziko distálních amputací dolních končetin u pacientů léčených kanagliflozinem.
Poslední ukončenou kardiovaskulární studií s inhibitory transportéru sodíku a glukózy SGLT2 byla VERTIS CV, která srovnávala podávání ertugliflozinu v dávkách 5 mg a 15 mg vs. placeba u pacientů s DM2 a anamnézou kardiovaskulární příhody (tedy velmi podobné populace jako ve studii EMPA REG OUTCOME). Ve studii VERTIS CV nebyl kombinovaný kardiovaskulární cílový ukazatel (smrt z kardiovaskulárních příčin, nefatální infarkt myokardu, nefatální cévní mozkové příhody) významně ovlivněn (nesignifikantní pokles o 3 %), ovlivněna nebyla ani celková či kardiovaskulární mortalita. Výskyt hospitalizace pro srdeční selhání poklesl o 30 % [12].
Glifloziny v léčbě srdečního
selhání: ukončené a probíhající studie
První ukončenou studií provedenou
primárně u nemocných s HFrEF, a to jak diabetiků,
tak i nediabetiků, byla studie DAPA HF, která byla koncem
loňského roku publikována v časopise New England Journal of
Medicine [13]. Do této studie bylo zařazeno 4 744 pacientů
se srdečním selháním hodnoceným dle New York Heart Association
(NYHA) jako stadium II−IV a s ejekční frakcí nižší
než 40 %, kteří byli randomizováni k podávání
dapagliflozinu nebo placeba. Výskyt primárního cílového
ukazatele (hospitalizace pro srdeční selhání, smrt
z kardiovaskulárních příčin nebo akutní ošetření pro
srdeční selhání s intravenózní aplikací diuretik) byl při
podávání dapagliflozinu snížen o 26 %, signifikantně
poklesl počet hospitalizací pro srdeční selhání (o 30 %)
i úmrtí z kardiovaskulárních příčin (o 18 %)
a snížila se celková mortalita (o 17 %), graf 1A−D.
Zásadním zjištěním bylo, že efekt dapagliflozinu byl stejný
u diabetiků jako u nediabetiků, kterých bylo ve studii
58 %. Sekundární analýza studie DAPA CKD provedené
u populace s onemocněním ledvin potvrdila snížení
výskytu kombinace hospitalizace pro srdeční selhání a mortality
z kardiovaskulárních příčin i u pacientů
s kombinací srdečního selhání a chronického
onemocnění ledvin.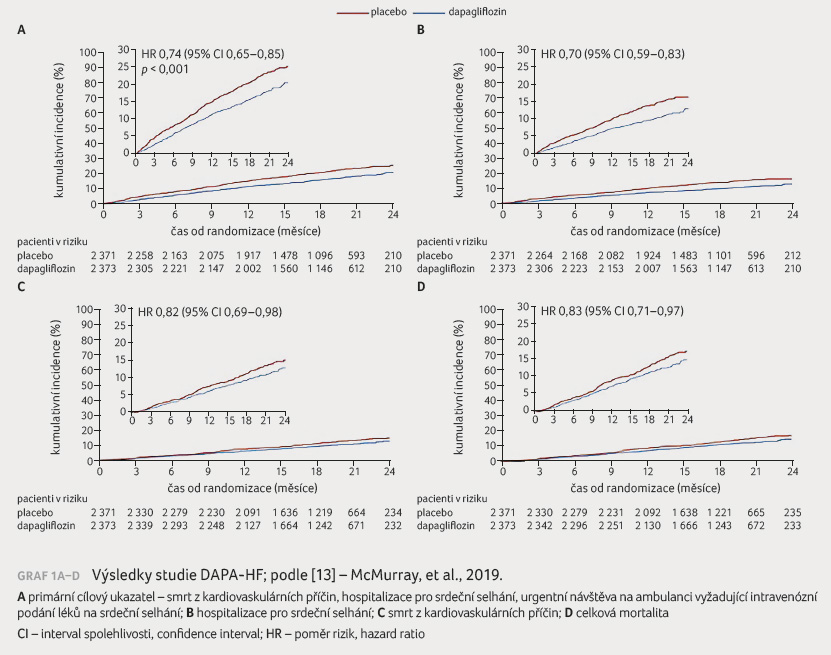
V loňském roce byly publikovány
a prezentovány výsledky studie EMPEROR Reduced, která
sledovala vliv podávání empagliflozinu vs. placeba u pacientů
s HFrEF ( 40 %) [14].
Do studie bylo zařazeno celkem 3 730 pacientů, jejichž
medián sledování byl 16 měsíců. Výskyt primárního cílového
ukazatele – čas do výskytu smrti z kardiovaskulárních
příčin nebo hospitalizace pro srdeční selhání − byl
při podávání empagliflozinu snížen o 25 %, celkový
výskyt hospitalizací pro srdeční selhání pak o 30 %, graf 2A, B. Podávání empagliflozinu také vedlo
ke zpomalení poklesu glomerulární filtrace a obecně
ke snížení výskytu kombinovaného renálního cílového
ukazatele. Na rozdíl od již dříve publikované studie
DAPA HF s podobným uspořádáním u podobné
populace nedošlo v případě studie EMPEROR Reduced
k signifikantnímu snížení počtu úmrtí
z kardiovaskulárních příčin (numerický pokles o 8 %).
Důvod pro rozdílný efekt na mortalitu není jasný, nicméně
investigátoři studie EMPEROR Reduced jej vysvětlovali
určitými rozdíly ve studovaných populacích (poněkud nižší
ejekční frakce i renální funkce v populaci
EMPEROR Reduced). Konzistentní efekt obou gliflozinů u této
populace pak dokládali i provedenou a nedávno
publikovanou metaanalýzou [15]. Pro úplnost
připomeneme, že rozdíl v mortalitě mezi empagliflozinem
a dapagliflozinem tentokrát ve prospěch empagliflozinu
byl zaznamenán již v primárních kardiovaskulárních
studiích, jak podrobně popisujeme výše.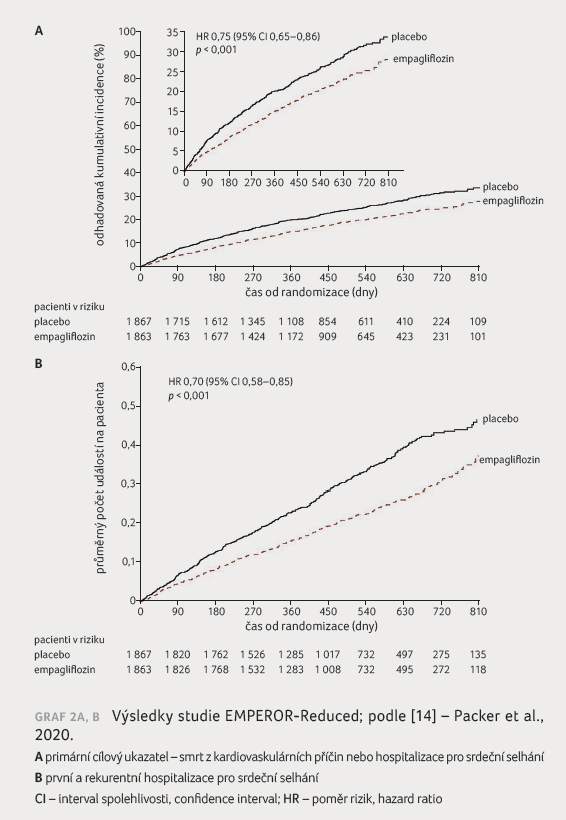
Mimořádně zajímavé budou výsledky probíhajících studií s dapagliflozinem a empagliflozinem u pacientů s HFpEF. Výsledky první z nich – EMPEROR Preserved – by měly být prezentovány již brzy na kongresu Evropské kardiologické společnosti (European Society of Cardiology, ESC). Kompletní výsledky zatím nejsou známy, nicméně tisková zpráva výrobce empagliflozinu konstatuje, že ve studii bylo dosaženo primárního cíle – došlo k významnému snížení výskytu kombinovaného cílového ukazatele − hospitalizace pro srdeční selhání nebo smrti z kardiovaskulárních příčin.
Postavení gliflozinů v algoritmech
léčby diabetu a srdečního selhání
Glifloziny jsou dnes v terapeutickém algoritmu doporučovány ve velmi časných stadiích léčby diabetu. Například poslední aktualizace konsenzu Americké diabetologické asociace (American Diabetes Association, ADA) a Evropské společnosti pro studium diabetu (European Association for the Study of Diabetes, EASD) pro léčbu diabetu doporučuje glifloziny jako léky druhé volby k metforminu u pacientů s přítomností HFrEF (< 45 %) nebo s chronickým onemocněním ledvin (eGFR 30−60 ml/min) či s přítomností mikroalbuminurie [16]. U pacientů s HFrEF je důvodem nasazení gliflozinů snížení rizika hospitalizace pro srdeční selhání, redukce kardiovaskulárních příhod a prevence smrti z kardiovaskulárních příčin. V indikaci srdečního selhání jsou doporučovány glifloziny, jejichž klinické hodnocení bylo dokončeno u pacientů se srdečním selháním. V tuto chvíli se jedná o přípravky dapagliflozin a empagliflozin (studie DAPA HF a EMPEROR Reduced). Léčba by měla být zahájena bez ohledu na kompenzaci diabetu či přítomnost kardiovaskulárních komplikací. Ještě dále jde materiál ESC vypracovaný ve spolupráci s EASD – Doporučení pro léčbu prediabetu, diabetu a kardiovaskulárních komplikací z roku 2019, které u pacientů dosud bez antidiabetické farmakoterapie s přítomností aterosklerotických komplikací, poškozením cílových orgánů nebo mnohočetnými rizikovými faktory doporučuje zahájit léčbu monoterapií gliflozinem nebo agonistou receptoru pro GLP 1 a přidávat metformin teprve v případě nedosažení uspokojivé kompenzace [17]. Zahájení léčby metforminem jako lékem první volby je doporučeno pouze u pacientů s nízkým kardiovaskulárním rizikem.
V loňském roce publikovaný update ESC k léčbě srdečního selhání glifloziny konstatuje, že kanagliflozin, dapagliflozin, empagliflozin nebo ertugliflozin konzistentně prokázaly efektivní prevenci hospitalizace pro srdeční selhání u pacientů s DM2 a přítomností kardiovaskulárních komplikací nebo s vysokým kardiovaskulárním rizikem [18]. Dapagliflozin nebo empagliflozin jsou doporučovány pro snížení kombinovaného rizika hospitalizace pro srdeční selhání a smrti z kardiovaskulárních příčin u pacientů s HFrEF, kteří jsou již pro srdeční selhání léčeni dle aktuálních doporučení, a to bez ohledu na přítomnost DM2 [18].
Srdeční selhání jako nová indikace
léčby: praktické aspekty a další perspektivy
Jak dapagliflozin, tak empagliflozin mají již v souhrnu údajů o přípravku (SPC) novou léčebnou indikaci – srdeční selhání se sníženou ejekční frakcí. SPC obou přípravků doslova uvádějí, že „jsou indikovány k léčbě dospělých pacientů se symptomatickým chronickým srdečním selháním se sníženou ejekční frakcí“. Ani v jednom případě však zatím není léčba hrazena zdravotními pojišťovnami. Úhrada je i nadále možná pouze u pacientů s DM2 splňujících podmínky úhrady z diabetologické indikace (předepisovat může diabetolog, endokrinolog nebo internista), tedy:
v dvojkombinaci s metforminem u pacientů, u nichž použití maximálních tolerovaných dávek metforminu po dobu alespoň tří měsíců společně s režimovými opatřeními nevedlo k uspokojivé kompenzaci diabetu definované hodnotou glykovaného hemoglobinu (HbA1c) nižší než 60 mmol/mol,
nebo v kombinaci s metforminem a inzulinem nebo inzulinem samotným u pacientů, u nichž terapie metforminem a inzulinem nebo inzulinem samotným po dobu alespoň tří měsíců společně s režimovými opatřeními nevedla k uspokojivé kompenzaci diabetu definované hodnotou HbA1c nižší než 60 mmol/mol.
Z uvedeného je zjevné, že pokud pacient s diabetem nesplní uvedené „antidiabetické“ podmínky úhrady, nemá ani diabetolog možnost předepsat tuto léčbu na úhradu zdravotní pojišťovnou. Bez ohledu na dosud neexistující úhradu v indikaci srdečního selhání lze konstatovat, že důkazy pro přínos dapagliflozinu a empagliflozinu u pacientů s HFrEF jsou natolik silné, že bychom měli nemocným tuto léčbu nabídnout i s tím, že si ji zatím budou hradit sami. Nezbývá než doufat, že indikace obou gliflozinů uvedená v SPC bude brzy následována i definicí podmínek, za kterých je tato léčba pojišťovnou hrazena.
Jak již bylo podrobněji zmíněno výše, v budoucnu se můžeme těšit na výsledky studií s podáváním dapagliflozinu a empagliflozinu u pacientů s HFpEF. Jak naznačují předběžné informace, i zde můžeme očekávat pozitivní efekty. Je tak stále zjevnější, že se dapagliflozin i empagliflozin brzy stanou základní součástí léčby srdečního selhání, a to bez ohledu na přítomnost diabetu či dalších komorbidit.
Podporováno RVO VFN 64165
Seznam použité literatury
- [1] Disease GBD, Injury I, Prevalence C. Global, regional, and national incidence, prevalence, and years lived with disability for 328 diseases and injuries for 195 countries, 1990‑2016: a systematic analysis for the Global Burden of Disease Study 2016. Lancet 2017; 390: 1211−1259.
- [2] Brooks AM, Thacker SM. Dapagliflozin for the treatment of type 2 diabetes. Ann Pharmacother 2009; 43: 1286−1293.
- [3] Dailey GE. Empagliflozin: a new treatment option for patients with type 2 diabetes mellitus. Drugs Today (Barc) 2015; 51: 519−535.
- [4] Cefalu WT, Stenlof K, Leiter LA, et al. Effects of canagliflozin on body weight and relationship to HbA1c and blood pressure changes in patients with type 2 diabetes. Diabetologia 2015; 58: 1183−1187.
- [5] Clar C, Gill JA, Court R, Waugh N. Systematic review of SGLT2 receptor inhibitors in dual or triple therapy in type 2 diabetes. BMJ Open 2012; 2: e001007.
- [6] Cherney DZI, Zinman B, Inzucchi SE, et al. Effects of empagliflozin on the urinary albumin‑to‑creatinine ratio in patients with type 2 diabetes and established cardiovascular disease: an exploratory analysis from the EMPA‑REG OUTCOME randomised, placebo‑controlled trial. Lancet Diabetes Endocrinol 2017; 5: 610−621.
- [7] Mosenzon O, Wiviott SD, Cahn A, et al. Effects of dapagliflozin on development and progression of kidney disease in patients with type 2 diabetes: an analysis from the DECLARE‑TIMI 58 randomised trial. Lancet Diabetes Endocrinol 2019; 7: 606−617.
- [8] Zinman B, Wanner C, Lachin JM, et al. Empagliflozin, Cardiovascular Outcomes, and Mortality in Type 2 Diabetes. N Engl J Med 2015; 373: 2117−2128.
- [9] Wanner C, Lachin JM, Inzucchi SE, et al. Empagliflozin and Clinical Outcomes in Patients With Type 2 Diabetes Mellitus, Established Cardiovascular Disease, and Chronic Kidney Disease. Circulation 2018; 137: 119−129.
- [10] Wiviott SD, Raz I, Bonaca MP, et al. Dapagliflozin and Cardiovascular Outcomes in Type 2 Diabetes. N Engl J Med 2019; 380: 347−357.
- [11] Neal B, Perkovic V, Mahaffey KW, et al. Canagliflozin and Cardiovascular and Renal Events in Type 2 Diabetes. N Engl J Med 2017; 377: 644−657.
- [12] Cannon CP, Pratley R, Dagogo‑Jack S, et al. Cardiovascular Outcomes with Ertugliflozin in Type 2 Diabetes. N Engl J Med 2020; 383: 1425−1435.
- [13] McMurray JJV, Solomon SD, Inzucchi SE, et al. Dapagliflozin in Patients with Heart Failure and Reduced Ejection Fraction. N Engl J Med 2019; 381: 1995−2008.
- [14] Packer M, Anker SD, Butler J, et al. Cardiovascular and Renal Outcomes with Empagliflozin in Heart Failure. N Engl J Med 2020; 383: 1413−1424.
- [15] Zannad F, Ferreira JP, Pocock SJ, et al. SGLT2 inhibitors in patients with heart failure with reduced ejection fraction: a meta‑analysis of the EMPEROR‑Reduced and DAPA‑HF trials. Lancet 2020; 396: 819−829.
- [16] Buse JB, Wexler DJ, Tsapas A, et al. 2019 Update to: Management of Hyperglycemia in Type 2 Diabetes, 2018. A Consensus Report by the American Diabetes Association (ADA) and the European Association for the Study of Diabetes (EASD). Diabetes Care 2020; 43: 487−493.
- [17] Cosentino F, Grant PJ, Aboyans V, et al. 2019 ESC Guidelines on diabetes, pre‑diabetes, and cardiovascular diseases developed in collaboration with the EASD. Eur Heart J 2020; 41: 255−323.
- [18] Seferovic PM, Fragasso G, Petrie M, et al. Heart Failure Association of the European Society of Cardiology update on sodium‑glucose co‑transporter 2 inhibitors in heart failure. Eur J Heart Fail 2020; 22: 1984−1986.