Léčba alergické rýmy v kazuistikách
Souhrn:
Většina pacientů s alergickou rýmou nedosahuje dostatečné úlevy od potíží, přestože se s ní léčí. Přitom nabídka možností, jak alergickou rýmu zvládnout, se zdá být široká. Osobní zkušenost se skutečným pacientem v jeho přirozeném prostředí s možností posoudit konečné výsledky léčby je však nenahraditelná pro budoucí správnou volbu ve správné chvíli. Kazuistika dokáže takové informace zprostředkovat, aniž bychom se museli obávat o osud pacienta. Následná diskuse navíc přinese řadu důležitých faktů, které se díky spojení s příběhem lépe zapamatují. Základem farmakoterapie alergické rýmy jsou antihistaminika, topické nosní kortikosteroidy a alergenová imunoterapie. Pro úspěch naší léčby je zcela zásadní adekvátní znalost jejich farmakokinetiky a farmakodynamiky. Dokonalý přehled o aktuálně dostupných přípravcích nám pak umožní včas reagovat na dynamickou situaci na trhu s léčivy.
Summary:
Most patients with allergic rhinitis do not report satisfactory relief from bothersome symptoms in spite of using therapy. Nevertheless, there are many effective options how to cope with this condition. Personal experiences with real patients in their natural settings with an opportunity to assess the outcome are the best way how to identify the right decision at the right time in future. A case report may hand such information over without having to worry about the patient’s health. Subsequent discussion brings lots of extra facts that are important and easier to remember when linked to a story. Antihistamines, intranasal corticosteroids and allergen immunotherapy are the mainstay of pharmacotherapy for allergic rhinitis. However, adequate knowledge of their pharmacokinetics and pharmacodynamics is quite essential to achieve success with our treatment plan. Besides that, keeping track of pharmaceuticals available at the moment enables us to respond soon enough to a quickly changing situation on the medicine market.
Key words: allergen immunotherapy, allergic rhinitis, antihistamines, corticosteroids.
Úvod
Většina pacientů s alergickou rýmou (AR) nedosahuje dostatečné úlevy od svých potíží [1]. Část z nich se neléčí vůbec, další podlehnou kouzlu samoléčby [2]. Nicméně i nemalý podíl alergiků, kteří vyhledají lékařskou konzultaci, není spokojen s výsledky doporučené terapie. Přitom nabídka možností, jak AR zvládnout, se zdá být široká [3]. Osobní zkušenost se skutečným pacientem v jeho přirozeném prostředí s možností posoudit konečné výsledky léčby je však nenahraditelná pro budoucí správnou volbu ve správné chvíli.
Kazuistika 1
Ucpaný nos je hlavním důvodem listopadové návštěvy 25leté ženy v naší ambulanci. Stejné potíže ji provázely celou zimu v předchozí sezoně 2015/2016, a tenkrát si vyžádaly téměř pravidelnou večerní aplikaci lokálních dekongestiv (tramazolin). Bez nich měla pacientka problémy usnout, partner si často stěžoval na vydatné chrápání a výsledná únava vážně komplikovala ženě denní program. Při detailnějším rozboru pacientka rovněž přiznává celoroční kýchání a průhledný nosní výtok. Realizace domácího úklidu vede obvykle k notné spotřebě papírových kapesníků. Těmto projevům ale žena nevěnuje výraznou pozornost, protože je na ně „zvyklá“ a „dá se s nimi žít“. Jak dlouho to vše může trvat, není schopna přesněji určit.
Pacientka neguje pravidelnou medikaci a uvádí jen nárazové užívání volně dostupných tabletových antihistaminik (cetirizin, levocetirizin) před plánovaným kontaktem s kočkou a někdy v průběhu pozdních jarních měsíců. „Pomůže mi to na svědění nosu a očí,“ zdůvodňuje. Na nesnáze s ucpaným nosem však tablety nefungovaly, a to ani přes snahu užívat antihistaminika pravidelně. Její otec i matka si od ní tablety „občas půjčují“, protože „mají něco podobného“. Pacientka pracuje jako recepční v hotelu. Poté, co se přestěhovala od svých rodičů, žije poslední dva roky v přízemním bytě s „nezvladatelnou“ vlhkostí. Na ženě je patrná výrazná rinolálie. Spojivkové sliznice jsou lehce nastříklé. Poslechový nález na hrudníku je symetrický, bez podezřelých zvukových fenoménů. Kožní prick testy s inhalačními alergeny potvrzují významnou časnou přecitlivělost zejména u roztočů, slabší reakce jsou zřejmé v oblasti pylu trav a alergenů kočky. Funkční vyšetření plic detekuje normální nález.
Z nabídnutých léčebných alternativ pacientka preferuje režimová opatření s cílem omezit nálož roztočů v domácnosti a zároveň souhlasí s užíváním topického nosního kortikosteroidu (mometazon furoát) ve dvou denních dávkách. Na plánované kontrole v odstupu 14 dnů pacientka popisuje nástup účinku nosního spreje slovy: „Tak to zabralo, už první týden.“ A dodává, že už jí „snad“ bude stačit jen večerní dávka. To ostatně potvrdila v květnu 2017, kdy přichází pro mírné projevy sezonní alergické rinokonjunktivitidy a požaduje recept na antihistaminika. Na cílený dotaz vysvětluje, že nosní kortikosteroidní sprej „došel akorát v únoru“ a od té doby ho „už nepotřebuje“. Se sprejem byla spokojena. Žena dále zůstává v našem sledování s velmi příznivou odpovědí na výše zmíněnou symptomatickou léčbu, bez další progrese klinického stavu. Jenom na započatá režimová opatření „už nemá čas“.
Diskuse
Roztoči domácího prachu patří mezi nejčastější původce AR [4]. Protože jsme v našich domácnostech těmto drobným živočichům vystaveni trvale, typicky přinášejí celoroční potíže. Další zhoršení stavu lze očekávat v zimních měsících, kdy trávíme více času ve vnitřních prostorách, které jsou vytápěny a méně větrány. Roztočové alergeny ulpívají na prachových částicích a každý výraznější pohyb je momentem jejich rozvíření v okolním vzduchu. AR způsobená roztoči má obvykle těžší průběh. Je charakteristická noční symptomatikou a nezřídka ji doprovází průduškové astma [5]. Pacienti tak často sklouzávají k užívání dekongestiv, která mají velmi rychlý a mohutný nástup účinku, ale v dlouhodobé perspektivě léčbu komplikují rozvojem medikamentózní rinitidy.
Antihistaminika jsou často považována
za první krok v léčbě AR dospělých [6]. Přes
srovnatelnou účinnost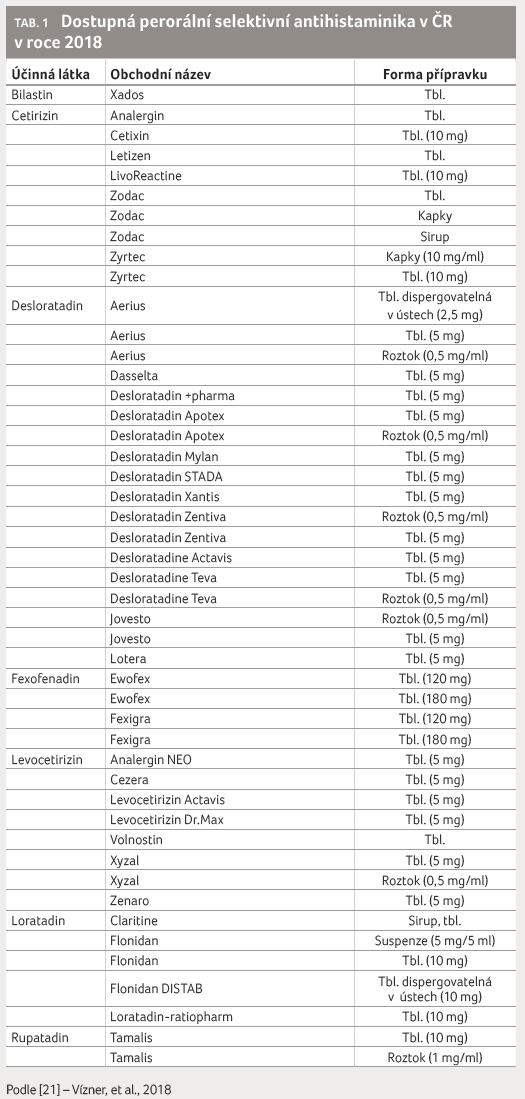 perorálních a intranazálních
přípravků je stále většina pacientů vybavena těmi perorálními
[7]. K tomu přispívají nejen starší doporučení, ale
i fakt, že alergické potíže nejsou často omezeny jen
na nosní dutinu. Mluvíme li o antihistaminikách
v léčbě AR, máme na mysli selektivní reverzní
agonisty na histaminových H1 receptorech (tab. 1). Tyto stabilizují neaktivní formy H1
receptoru a přesunují tak rovnováhu v neprospěch
aktivních forem receptoru, které se vyznačují spontánní
aktivací. Výsledkem podání antihistaminik je omezení převodu
signálu přes H1 receptory na membráně buněk
cílových orgánů. V případě AR je tímto způsobem zásadně
omezen dosah lavinovité degranulace žírných buněk s uvolněním
histaminu, který naopak na H1 receptoru vystupuje
jako agonista přesunující rovnováhu ve prospěch aktivních
forem receptoru [8]. Antihistaminika mají na molekulární
úrovni navíc potenci snížit tvorbu řady prozánětlivých
cytokinů, a dokonce i zmenšit příliv eozinofilů
do nosní sliznice. Nicméně další popisovaná vlastnost
antihistaminik přímo omezit uvolnění histaminu z žírných
buněk nemá pravděpodobně vzhledem k nízkým lokálním
koncentracím léku dosaženým po perorálním podání žádný
klinický význam [9].
perorálních a intranazálních
přípravků je stále většina pacientů vybavena těmi perorálními
[7]. K tomu přispívají nejen starší doporučení, ale
i fakt, že alergické potíže nejsou často omezeny jen
na nosní dutinu. Mluvíme li o antihistaminikách
v léčbě AR, máme na mysli selektivní reverzní
agonisty na histaminových H1 receptorech (tab. 1). Tyto stabilizují neaktivní formy H1
receptoru a přesunují tak rovnováhu v neprospěch
aktivních forem receptoru, které se vyznačují spontánní
aktivací. Výsledkem podání antihistaminik je omezení převodu
signálu přes H1 receptory na membráně buněk
cílových orgánů. V případě AR je tímto způsobem zásadně
omezen dosah lavinovité degranulace žírných buněk s uvolněním
histaminu, který naopak na H1 receptoru vystupuje
jako agonista přesunující rovnováhu ve prospěch aktivních
forem receptoru [8]. Antihistaminika mají na molekulární
úrovni navíc potenci snížit tvorbu řady prozánětlivých
cytokinů, a dokonce i zmenšit příliv eozinofilů
do nosní sliznice. Nicméně další popisovaná vlastnost
antihistaminik přímo omezit uvolnění histaminu z žírných
buněk nemá pravděpodobně vzhledem k nízkým lokálním
koncentracím léku dosaženým po perorálním podání žádný
klinický význam [9].
Honba za optimálním přípravkem z této léčebné skupiny spočívá v nalezení léku s minimem nežádoucích účinků a lékových interakcí. Současně požadujeme účinnou úlevu od symptomů s rychlým nástupem a dlouhou výdrží. Příznivé farmakokinetické vlastnosti se také mohou hodit v případě medikace pacientů s onemocněním jater nebo ledvin, u těhotných či kojících žen. Alergici často požadují nízké náklady na pořízení léku [10].
Výběr je pak dále komplikován praktickými a subjektivními aspekty a zejména individuální tolerancí i účinkem. Řada pacientů s AR užívá pouze volně dostupné přípravky, protože se k antihistaminiku dostávají bez asistence konzultujícího lékaře. Osobní zkušenost lékaře i pacienta s konkrétním přípravkem rovněž může velmi významně zasáhnout preferovanou volbu. Rozdíly ve farmakokinetice a farmakodynamice jednotlivých molekul se zabývá řada analýz. Klinický dosah, vymezený národním souhrnem údajů o léčivém přípravku dostupných antihistaminik, však překvapivě vypovídá o velké míře srovnatelnosti efektu i pozorovaných nežádoucích účinků. Přesto je nezbytné plně respektovat konkrétní kontraindikace užití a možné vlivy současně podávané medikace či potravin [11]. Ačkoliv antihistaminika efektivně potlačí kýchání, nosní výtok a svědění nosu, nemusí být jejich podání dostačující k plné kontrole AR způsobené různými inhalačními alergeny.
Kazuistika ilustruje ověřený fakt,
že nejúčinnější volbou pro léčbu závažnější formy AR
doprovázené slizniční kongescí je nosní sprej s obsahem
kortikosteroidu [12]. Po topickém podání se molekula
intranazálního steroidu váže na cytosolový glukokortikoidní
receptor buněk nosní sliznice. Takto vzniklý komplex se následně
přemístí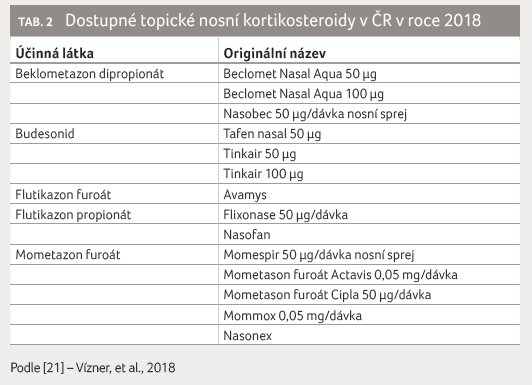 do buněčného jádra, kde ovlivňuje genovou
expresi v neprospěch tvorby prozánětlivých molekul. Vzhledem
k početné nabídce topických nosních kortikosteroidů
na českém trhu má smysl se zmínit o jejich žádoucích
farmakologických vlastnostech (tab. 2).
Mohutnost lokálního účinku a jeho dlouhodobý efekt je
podporován vazebnou afinitou kortikosteroidní molekuly
ke glukokortikoidnímu receptoru a zároveň schopností
kortikosteroidu rozpustit se v tucích. Čím rozpustnější
účinná látka je, tím lépe proniká ke svému receptoru
a delší dobu zůstane v jeho přítomnosti. Další
vhodnou charakteristikou je minimální uplatnění lokálně podané
látky v ostatních částech těla. Tomu výrazně přispívá
jednak vysoký podíl vazby farmaka na plazmatické bílkoviny,
jednak intenzivní metabolismus kortikosteroidní molekuly při
prvním průchodu játry (tab. 3). Pokud se budeme při výběru řídit tímto
pravidlem, zajistíme svým pacientům maximální bezpečnost
terapie [13]. Při lokální léčbě nelze opomenout ani senzorické
vlastnosti léku. Pacienti upřednostňují nearomatizované
přípravky bez přetrvávajících pachutí. Současně oceňují,
pokud není podání nosního spreje následováno zatékáním
do krku či vytékáním z nosu [14].
do buněčného jádra, kde ovlivňuje genovou
expresi v neprospěch tvorby prozánětlivých molekul. Vzhledem
k početné nabídce topických nosních kortikosteroidů
na českém trhu má smysl se zmínit o jejich žádoucích
farmakologických vlastnostech (tab. 2).
Mohutnost lokálního účinku a jeho dlouhodobý efekt je
podporován vazebnou afinitou kortikosteroidní molekuly
ke glukokortikoidnímu receptoru a zároveň schopností
kortikosteroidu rozpustit se v tucích. Čím rozpustnější
účinná látka je, tím lépe proniká ke svému receptoru
a delší dobu zůstane v jeho přítomnosti. Další
vhodnou charakteristikou je minimální uplatnění lokálně podané
látky v ostatních částech těla. Tomu výrazně přispívá
jednak vysoký podíl vazby farmaka na plazmatické bílkoviny,
jednak intenzivní metabolismus kortikosteroidní molekuly při
prvním průchodu játry (tab. 3). Pokud se budeme při výběru řídit tímto
pravidlem, zajistíme svým pacientům maximální bezpečnost
terapie [13]. Při lokální léčbě nelze opomenout ani senzorické
vlastnosti léku. Pacienti upřednostňují nearomatizované
přípravky bez přetrvávajících pachutí. Současně oceňují,
pokud není podání nosního spreje následováno zatékáním
do krku či vytékáním z nosu [14].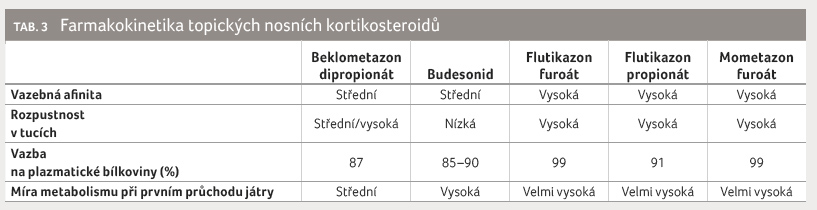
Perorální antihistaminika i topické nosní kortikosteroidy jsou úlevovými medikamenty. Trvání a intenzita léčby by proto měly kopírovat období alergických projevů. Zakomponování režimových opatření do léčebného plánu AR je další možností. K dosažení příznivého výsledku je však nezbytné v případě roztočové alergie zapojit řadu kroků. Lékař by měl současně počítat i s poměrně nízkou adherencí pacientů, a to nejen k farmakoterapii [15].
Kazuistika 2
V prosinci 2016 přichází do ambulance 27letý úředník se žádostí o převzetí do péče. Alergologem byl sledován od útlého dětství pro neprospívání a lehké projevy atopické dermatitidy. V té době mu byla doporučena bezlepková dieta k podpoře růstu, kterou bez vážnějších následků ukončil kolem 8. roku věku. Na základní škole se objevují první polinotické potíže. Sezonní kýchání, výtok z nosu, někdy až s progresí do nosní obstrukce, svědění a otoky očí jistě zakotvily v životě muže v průběhu studia na vysoké škole. Podobně se zhoršují i ekzémové projevy, které se z oblasti záhybů přesouvají zejména na kůži rukou. Z anamnézy rovněž vyplývá podezření na podíl kontaktní dermatitidy. Pacient užívá trvale desloratadin 5 mg denně pro příznivý efekt na stav kožního krytu, výjimečně salbutamol 100‒200 μg jednorázově jako úlevovou medikaci při dušnosti, pro další závažná onemocnění se neléčí.
Při fyzikálním vyšetření jsou dominantním nálezem suchá, šupící se ekzémová ložiska na kůži rukou, ale i celých paží. Sliznice očí, nosu a ústní dutiny jsou klidné, poslechový nález na plicích čistý. Plicní funkce zhodnocené metodou průtok‒objem jsou normální. Vzhledem ke kožnímu nálezu a pravidelné medikaci antihistaminiky využíváme laboratorní cestu zhodnocení senzibilizačního profilu pacienta. Dominantní přecitlivělost zprostředkovaná imunoglobulinem E (IgE) je potvrzena u pylů trav (Phl p1, Phl p5) a stromů (Bet v1). Zároveň je zachycen lehký protilátkový imunodeficit. Pacientovi doporučujeme intenzivní péči o kůži, omezení histaminoliberačních potravin a domlouváme termíny na epikutánní testy k detekci oddálené přecitlivělosti na kontaktní alergeny. Při kontrole v dubnu 2017 je patrná sezonní progrese alergických potíží. Muž si stěžuje zejména na ucpaný nos, a to i při trvalém užívání celkových antihistaminik. Nekašle, nepotřebuje úlevový inhalátor. Léčba je posílena topickým nosním kortikosteroidem ve spreji (mometazon furoát). Ani tato úprava však nevede k plnému zklidnění projevů AR a pacient je v průběhu května a června 2017 medikován svým praktickým lékařem několika krátkými kurzy perorálních dekongestiv (pseudoefedrin v kombinaci s loratadinem za přechodného přerušení užívání desloratadinu). Na základě neuspokojivé situace v jarních a letních měsících přijímá pacient v září 2017 naši nabídku zahájit alergenovou imunoterapii (AIT). Muž po důkladné diskusi dostupných přípravků volí injekční formu imunoterapie zacílenou jak na pyly stromů, tak na pyly trav a podávanou kontinuálně v průběhu celého roku. V roce 2018, již po několika měsících podávání AIT, jsou jarní a letní sezonní projevy AR zvládnuty topickou aplikací nosního kortikosteroidu bez nutnosti použití dekongestiv. Muž je spokojen a pokračuje v započaté, dobře tolerované léčbě s vyhlídkou dalšího zlepšení klinického stavu.
Diskuse
Až dvěma třetinám pacientů se sezonní AR nepřináší symptomatická léčba dostatečnou úlevu. Někteří alergici jsou při této léčbě obtěžováni nežádoucími účinky. Velký podíl pacientů
s AR odmítá z vlastního rozhodnutí užívat jen symptomatickou léčbu, která dlouhodobě neovlivní jejich prognózu [16].
V takovém případě je možné
v terapii AR využít AIT [17] – tabulka 4. AIT byla nabídnuta i výše zmíněnému pacientovi, přestože splňoval podmínku relativní kontraindikace
pro její zahájení (tab. 5).
V tomto případě je možné léčbu zahájit, pokud očekávaný
přínos převáží její rizika. Klinické projevy imunodeficitu
muže byly v době progrese alergického onemocnění minimální.
Navíc dle dostupné literatury nelze očekávat omezení přínosu
AIT v případě lehké formy protilátkové imunodeficience
[18]. AIT je účinnou a bezpečnou volbou léčby AR
sestávající ze seriálového podávání terapeutického
alergenu. AIT indukuje proliferaci regulačních T lymfocytů.
Část z nich se následně stává bohatým zdrojem cytokinů
(IL 10, TGFβ) tlumících Th2
buněčnou odpověď, která typicky doprovází alergická
onemocnění. Během AIT dochází současně k vzestupu
sérových koncentrací alergen specifických protilátek třídy
IgG/IgG4 a IgA, které mají potenci tlumit IgE
zprostředkovanou aktivitu. Podobné změny se odehrávají
i na úrovni nosní sliznice. Výsledkem je potlačení
alergického zánětu a navození specifické tolerance na daný
alergen [19].
pacientovi, přestože splňoval podmínku relativní kontraindikace
pro její zahájení (tab. 5).
V tomto případě je možné léčbu zahájit, pokud očekávaný
přínos převáží její rizika. Klinické projevy imunodeficitu
muže byly v době progrese alergického onemocnění minimální.
Navíc dle dostupné literatury nelze očekávat omezení přínosu
AIT v případě lehké formy protilátkové imunodeficience
[18]. AIT je účinnou a bezpečnou volbou léčby AR
sestávající ze seriálového podávání terapeutického
alergenu. AIT indukuje proliferaci regulačních T lymfocytů.
Část z nich se následně stává bohatým zdrojem cytokinů
(IL 10, TGFβ) tlumících Th2
buněčnou odpověď, která typicky doprovází alergická
onemocnění. Během AIT dochází současně k vzestupu
sérových koncentrací alergen specifických protilátek třídy
IgG/IgG4 a IgA, které mají potenci tlumit IgE
zprostředkovanou aktivitu. Podobné změny se odehrávají
i na úrovni nosní sliznice. Výsledkem je potlačení
alergického zánětu a navození specifické tolerance na daný
alergen [19].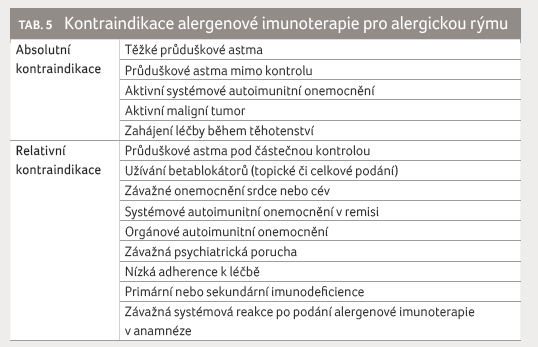
S ohledem na konkrétní
přípravek můžeme od AIT očekávat prospěch nejen v průběhu
vlastní léčby (krátkodobý účinek), ale i několik let
po jejím ukončení (dlouhodobý účinek). Je nutno zdůraznit,
že AIT je v současné době jedinou terapeutickou variantou,
která kauzálně zasahuje do podstaty alergického onemocnění.
Recentně dostupné jsou dvě cesty podání AIT ‒ subkutánní
(injekce) a sublinguální (tableta nebo roztok). Přitom oba
typy přípravků mohou být užívány jen po část roku
(předsezonně) nebo celoročně (kontinuálně) ‒ tabulka 6. U AR způsobené pylem trav byl krátkodobý
i dlouhodobý účinek léčby ověřen při celoročním
podávání jak subkutánních, tak sublinguálních přípravků.
Pro dosažení dlouhodobého účinku je však nezbytné léčbu
podávat nejméně po dobu tří let [20]. Příznivý výstup
léčby AIT je ověřen i v případě AR zapříčiněné
roztoči, pylem stromů, ambrozie a pelyňku. V posledních
několika letech jsme svědky odlivu od subkutánní formy
k sublinguální, a to zejména pro menší invazivitu,
jednoduchost užívání v domácím prostředí a nižší
riziko systémové alergické reakce spojené s podáním
přípravku AIT. Nicméně část pacientů stále volí injekční
přípravky, často z obavy z vlastní neadekvátní
adherence k pravidelnému domácímu užívání terapie. Navíc
při dodržování všech nezbytných náležitostí je rozvoj
systémové reakce po podání subkutánní AIT raritou, kterou
dokáže zkušený alergolog bezpečně zvládnout. Četnost drobných
lokálních nežádoucích reakcí spojených s podáním AIT je
u subkutánní a sublinguální formy srovnatelná
a pacienty obvykle neobtěžuje.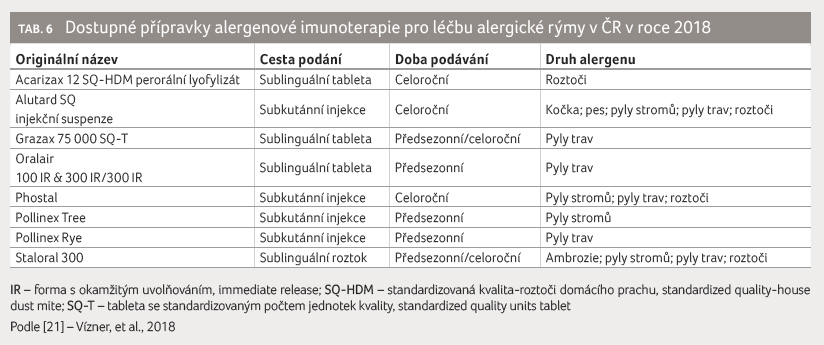
Muž z kazuistiky léčbu velmi dobře toleroval a již v průběhu prvního roku aplikace AIT byla patrná sezonní úleva od obtěžujících projevů AR s nižší spotřebou symptomatické medikace. Pokračování AIT je nutno přehodnotit, pokud není detekovatelný klinický efekt po roce podávání léčby. Neúspěch AIT je obvykle zaviněn nedostatečným ověřením klinické významnosti daného alergenu v etiopatogenezi AR a nízkou adherencí pacientů. Pokud je AR u konkrétního jedince komplikována polyvalentní alergií, dosažení optimálního účinku AIT lze zajistit souběžným podáváním separátních přípravků zacílených na klinicky nejvýznamnější alergeny.
Závěr
Antihistaminika, topické nosní kortikosteroidy a AIT jsou základem farmakoterapeutického arzenálu pro léčbu AR. Bezpečnou a účinnou zbraní se však stávají až v rukou lékaře či lékárníka s adekvátní znalostí farmakologických detailů a s klinickou zkušeností s jejich užíváním. Dynamická situace na trhu s léčivy v ČR navíc vyžaduje dokonalý přehled o současné dostupnosti jednotlivých přípravků. Jedině tímto způsobem můžeme ve spolupráci s pacienty s AR docílit lepších terapeutických výsledků.
Seznam použité literatury
- [1] Gani F, Lombardi C, Barrocu L, et al. The control of allergic rhinitis in real life: a multicenter cross‑sectional Italian study. Clin Mol Allergy 2018; 16: 4.
- [2] Cvetkovski B, Tan R, Kritikos V, et al. A patient‑centric analysis to identify key influences in allergic rhinitis management. NPJ Prim Care Respir Med 2018; 28: 34.
- [3] Hospodka M. Léčba alergické rýmy v ordinaci praktického lékaře. Medicína po promoci 2018; 19: 175‒182.
- [4] Bousquet PJ, Chinn S, Janson C, et al. Geographical variation in the prevalence of positive skin tests to environmental aeroallergens in the European Community Respiratory Health Survey I. Allergy 2007; 62: 301‒309.
- [5] Leger D, Bonnefoy B, Pigearias B, et al. Poor sleep is highly associated with house dust mite allergic rhinitis in adults and children. Allergy Asthma Clin Immunol 2017; 13: 36.
- [6] Bousquet J, Schünemann HJ, Hellings PW, et al. MACVIA clinical decision algorithm in adolescents and adults with allergic rhinitis. J Allergy Clin Immunol 2016; 138: 367‒374.
- [7] Brozek JL, Bousquet J, Agache I, et al. Allergic rhinitis and its impact on asthma (ARIA) guidelines – 2016 revision. J Allergy Clin Immunol 2017; 140: 950‒958.
- [8] Leurs R, Church MK, Taglialatela M. H1‑antihistamines: Inverse agonism, anti‑inflammatory actions and cardiac effects. Clin Exp Allergy 2002; 32: 489‒498.
- [9] Church MK, Maurer M. Antihistamines. Chem Immunol Allergy 2014; 100: 302‒310.
- [10] Recto MT, Gabriel MT, Kulthanan K, et al. Selecting optimal second‑generation antihistamines for allergic rhinitis and urticaria in Asia. Clin Mol Allergy 2017; 15: 19.
- [11] http://www.sukl.cz
- [12] Juel‑Berg N, Darling P, Bolvig J, et al. Intranasal corticosteroids compared with oral antihistamines in allergic rhinitis: A systematic review and meta‑analysis. Am J Rhinol Allergy 2017; 31: 19‒28.
- [13] Derendorf H, Meltzer EO. Molecular and clinical pharmacology of intranasal corticosteroids: clinical and therapeutic implications. Allergy 2008; 63: 1292‒1300.
- [14] Sher ER, Ross JA. Intranasal corticosteroids: the role of patient preference and satisfaction. Allergy Asthma Proc 2014; 35: 24‒33.
- [15] Calderón MA, Kleine‑Tebbe J, Linneberg A, et al. House dust mite respiratory allergy: An overview of current therapeutic strategies. J Allergy Clin Immunol Pract 2015; 3: 843‒855.
- [16] Meadows A, Kaambwa B, Novielli N, et al. A systematic review and economic evaluation of subcutaneous and sublingual allergen immunotherapy in adults and children with seasonal allergic rhinitis. Health Technol Assess 2013; 17: vi, xi‑xiv, 1‒322.
- [17] Roberts G, Pfaar O, Akdis CA, et al. EAACI Guidelines on Allergen Immunotherapy: Allergic Rhinoconjunctivitis. Allergy 2018; 73: 765‒798.
- [18] Pitsios C, Demoly P, Bilò MB, et al. Clinical contraindications to allergen immunotherapy: an EAACI position paper. Allergy 2015; 70: 897‒909.
- [19] Shamji MH, Durham SR. Mechanisms of allergen immunotherapy for inhaled allergens and predictive biomarkers. J Allergy Clin Immunol 2017; 140: 1458‒1498.
- [20] Penagos M, Eifan AO, Durham SR, Scadding GW. Duration of allergen immunotherapy for long‑term efficacy in allergic rhinoconjunctivitis. Curr Treat Options Allergy 2018; 5: 275‒290.
- [21] Vízner K, Víznerová T. Pomocník alergologa a pneumologa. Semily: Geum, 2018, 239 s.