Srovnání senzorických preferencí pacientů s alergickou rýmou léčenou mometason furoátem a flutikason furoátem
Souhrn:
Alergická onemocnění jsou nazývána epidemií moderní doby. Mezi jejich nejčastější formy patří alergická rýma − ať už sezonní, či perzistující. Přesná prevalence alergické rinitidy není známa, odhaduje se však, že se pohybuje mezi 10−30 %. Ač mnohdy bagatelizované, ovlivňuje toto onemocnění výrazným způsobem kvalitu života nemocného. Je prokázáno, že jde o závažný rizikový faktor rozvoje bronchiálního astmatu. V ambulantních praxích klinických alergologů a imunologů se velmi často objevují tyto choroby souběžně. Přitom možnosti symptomatické i kauzální léčby jsou dobře známy. Mezi léky první linie se dle doporučených postupů Americké asociace otorinolaryngologie a chirurgie hlavy a krku řadí antihistaminika druhé generace a aplikace lokálních kortikosteroidů ve formě nosních sprejů. Právě na lokální kortikosteroidy se v následujících řádcích zaměříme blíže. V současnosti nejužívanějšími účinnými látkami jsou mometason furoát a flutikason furoát. Jejich účinnost byla potvrzena mnoha publikacemi týmů odborníků, stejně tak jejich bezpečnost. Jak však jejich užívání hodnotí sami pacienti? Právě na tuto otázku hledal odpovědi Yonezaki se spolupracovníky ve studii publikované roku 2016. S výsledky jejich práce chceme čtenáře v následujících řádcích podrobněji seznámit. Závěrem si dovolíme připojit postřehy z vlastní klinické praxe.
Key words: allergic rhinitis − seasonal − persistent − topical orticosteroids − sensory comparison − patient preferences.
Summary:
Allergic diseases are often called epidemic of the modern age. Allergic rhinitis, seasonal or perennial, is the most common form of allergic disease. An accurate prevalence is unknown. It is roughly estimated to be between 10–30%. This trivialised condition strongly influences life quality of patient. It is well known that allergic rhinitis is a serious risk factor for bronchial asthma development. We often see in clinical practice of allergists these two conditions at the same time. Despite the fact, that possibilities of symptomatic or causal therapy are wide. The first line therapy due to American Association of Otorhinolaryngology, head and neck surgery are per orally used second generation of antihistamines and local application of corticosteroid. Now we will focus on nasal corticosteroids. Mometasone furoate and fluticasone furoate are the most common particles used nowadays in clinical practice. The efficiency as well as the safety of using these drugs has been confirmed by many scientific publications. But what about patient’s preferences? Which drug is more comfortable and tolerated in everyday use? Answers for these questions were crucial for Japanese team lead by Yonezaki. Their work which was publicized in 2016 tries to find answers for questions mentioned above. Now we would like to introduce the results of this paper to our readers. At the end of the article we mention some personal observation from Czech department of allergy.
Úvod
Onemocnění vznikající na podkladě patologické imunitní odpovědi organismu jsou v současnosti pod drobnohledem odborné veřejnosti. Do této skupiny chorob můžeme směle zařadit i alergickou rinitidu. Jde o jedno z nejčastějších chronických onemocnění dýchacích cest. Ať již bereme v potaz formu sezonní, či perzistující, vždy se jedná o onemocnění, které zásadním způsobem ovlivňuje kvalitu života postiženého. Přesná prevalence alergické rinitidy není známa. Dostupné údaje hovoří o 10−30 % populace [1]. Různými projevy alergické rýmy tak trpí až 200 milionů pacientů. Patofyziologickým podkladem onemocnění je imunoglobulinem E (IgE) mediovaná reakce imunitního systému vystaveného účinku jednoho či více alergenů zevního prostředí. Vede k rozvoji lokálního alergického zánětu exponované sliznice s projevy nosní obstrukce, výrazné serózní sekrece a svědivosti sliznic.
Zcela neoprávněně je přehlíženým problémem, který však postupem tzv. atopického pochodu může vyústit v asthma bronchiale či může již rozvinuté onemocnění zhoršovat. Proto není radno příznaky tohoto onemocnění bagatelizovat. Každý pacient s podezřením na alergickou rýmu by měl být řádně vyšetřen klinickým alergologem a imunologem. Teprve po určení spouštěče obtíží je možno řádně rozevřít vějíř terapeutických možností. Alergická rýma představuje výrazný rizikový faktor bronchiálního astmatu; toto riziko je celkem pětkrát vyšší než u běžné populace. Velmi často se potom setkáváme se souběhem těchto diagnóz. Palčivost problematiky vnímá i odborná veřejnost. Z důvodu osvěty jak lékařů, tak laické veřejnosti vznikla iniciativa ARIA (Allergic Rhinitis and its Impact on Asthma) [2].
Podle doporučených postupů pro léčbu alergické rýmy Americké asociace otorinolaryngologie a chirurgie hlavy a krku [3] je lékem první linie perorální antihistaminikum druhé generace spolu s lokální aplikací glukokortikoidu na nazální sliznici. Duální blokádou zánětlivé reakce tak dochází k potlačení jak séroproduktivní rýmy, tak nosní obstrukce. Právě pro potlačení nosní obstrukce mají zásadní význam lokálně aplikované kortikosteroidy.
O jejich účinnosti není pochyb; byla prokázána mnoha odbornými studiemi, stejně tak i klinickou praxí. V současnosti nejužívanějšími účinnými látkami pro lokální aplikaci na nazální sliznici jsou mometason furoát a flutikason furoát. Přípravky s jejich obsahem jsou vodné roztoky bez zápachu určené k aplikaci jedenkrát denně. Byť jde o léčbu efektivní s jednoduchým aplikačním schématem, není adherence pacientů k dlouhodobému užívání ideální. Jedním z aspektů nízké adherence mohou být senzorické vjemy jako změna čichu, chuti či podráždění sliznice po aplikaci nosního spreje. Těmito nežádoucími faktory adherence k terapii se zabýval Yonezaki a kol. v nedávné japonské studii publikované v roce 2016 v Auris Nasus Larynx [4]. S jejími výsledky bychom chtěli čtenáře v následujících odstavcích seznámit.
Klinické hodnocení
Tým japonských autorů zpracoval multicentrickou randomizovanou, zkříženou, prospektivní studii zabývající se hodnocením senzorických vlastností nazálních sprejů s obsahem mometason furoátu a flutikason furoátu. Studie probíhala od února 2013 do března 2015. Zařazeni do ní byli pacienti se sezonní alergickou rýmou, která byla definována jako přítomnost nazálních alergických symptomů (obstrukce dýchacích cest, serózní rýma, kýchání a podráždění sliznic) po dobu nejméně dvou let. Vyšetřeny byly specifické protilátky IgE proti antigenům domácích prašných roztočů, pylu japonského cedru, pylu travin a pelyňku. Vyřazeni byli pacienti s perzistující rýmou, dále pacienti léčení již v předchozích dvou měsících podáním kortikosteroidů − jak lokálních, tak systémových. Kritériem k vyloučení ze studie bylo také těhotenství, laboratorně verifikovaná imunodeficience, těžké, nekontrolované astma a diabetes mellitus. Podle těchto kritérií bylo vybráno celkem 48 studijních subjektů.
Pacienti byli náhodně rozděleni do
dvou skupin. První skupina začala užívat flutikason furoát
po dobu 14 dnů. 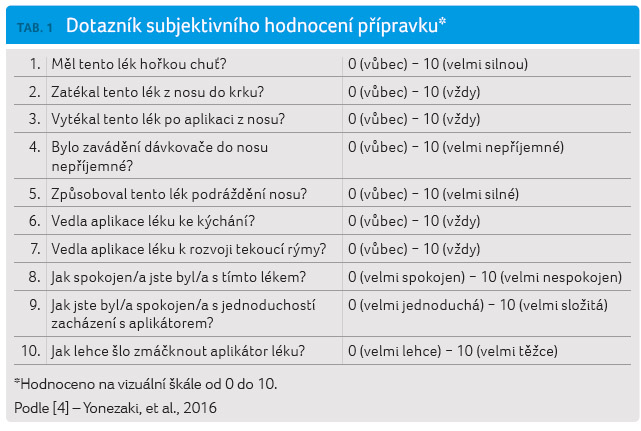 Následně potom pacienti přešli k aplikaci
mometason furoátu po dobu dalších 14 dnů. Druhá
skupina subjektů používala přípravky v opačném pořadí.
Poté byl terapeutický efekt hodnocen dle Japonského dotazníku
kvality života při alergické rýmě (Japanese Allergic Rhinitis
Standard QOL Questionnaire, JRQLQ) na škále od 0 do 4
(0 − žádné, 1 − mírné, 2 − střední,
3 − závažné, 4 − velmi závažné). Pro
posouzení senzorických atributů aplikace pak byl vytvořen
dotazník čítající 10 otázek, na které účastníci
odpovídali pomocí desetistupňové vizuální stupnice (tab. 1). Tento dotazník byl vyplněn vždy poslední den
aplikace studijní medikace při kontrolní návštěvě kliniky.
Zároveň byl proveden osobní pohovor s pacientem. V průběhu
studie někteří pacienti užívali dle potřeby perorální
antihistaminika jakožto záchrannou a úlevovou medikaci.
Následně potom pacienti přešli k aplikaci
mometason furoátu po dobu dalších 14 dnů. Druhá
skupina subjektů používala přípravky v opačném pořadí.
Poté byl terapeutický efekt hodnocen dle Japonského dotazníku
kvality života při alergické rýmě (Japanese Allergic Rhinitis
Standard QOL Questionnaire, JRQLQ) na škále od 0 do 4
(0 − žádné, 1 − mírné, 2 − střední,
3 − závažné, 4 − velmi závažné). Pro
posouzení senzorických atributů aplikace pak byl vytvořen
dotazník čítající 10 otázek, na které účastníci
odpovídali pomocí desetistupňové vizuální stupnice (tab. 1). Tento dotazník byl vyplněn vždy poslední den
aplikace studijní medikace při kontrolní návštěvě kliniky.
Zároveň byl proveden osobní pohovor s pacientem. V průběhu
studie někteří pacienti užívali dle potřeby perorální
antihistaminika jakožto záchrannou a úlevovou medikaci.
Pro statistické zpracování údajů byl zvolen Studentův t test (věk, JRQLQ) a x2 test (tíže rinitidy, typ rinitidy, senzorické atributy). Signifikantní byly výsledky dosahující hladiny významnosti p < 0,05.
Celkem 48 subjektů bylo randomizováno a dostávalo studijní medikaci. Osm pacientů pak bylo vyřazeno pro nedodržení schématu klinických kontrol. Z konečného počtu 40 subjektů pak celkem 85 % užívalo lokální kortikosteroidy v období sezonního maxima pylů japonského cedru a dále 15 % v době koncentrační špičky pylů travin. Střední věk skupiny činil 51,7 roku (rozpětí 28−77 let) a poměr mezi muži a ženami byl 23 : 17.
Na počátku studie nebyly na základě vyhodnocení skóre JRQLQ výraznější rozdíly v tíži onemocnění. Došlo k signifikantní redukci symptomatiky mezi oběma skupinami průměrně o 40 %, respektive o 55 %. S ohledem na chybění signifikantní odchylky mezi skupinou 1 a 2 pak byla prokázána ekvivalentní účinnost mometason furoátu a flutikason furoátu.
Dále z výsledků dotazníku
senzorických vlastností medikace plyne, že více preferovaným byl
flutikason furoát ve srovnání s mometason furoátem;
podrobněji přibližuje výsledky graf 1. Dále autoři hodnotili rozdíly v senzorickém
vnímání přípravků mezi ženami a muži. Byť výsledky
nesplňují požadavek hladiny významnosti p < 0,05,
je patrné, že ženy pociťovaly vyšší míru diskomfortu při
aplikaci mometasonu než muži. V případě flutikasonu je
vn![GRAF 1Celková spokojenost pacientů s aplikovaným léčivem dle dotazníku; podle [4] – Yonezaki, et al., 2016.](https://www.remedia.cz/photo-a-31205---.jpg) ímání mezi oběma pohlavími srovnatelné. Závěrem studie pak
byli účastníci tázáni, který z podaných nazálních
kortikosteroidů si přejí užívat nadále. Celkem 21 subjektů
se vyslovilo pro flutikason furoát (52,5 %), devět pro mometason
furoát (22,5 %) a celkem 10 účastníků nemělo jasné
preference (25 %).
ímání mezi oběma pohlavími srovnatelné. Závěrem studie pak
byli účastníci tázáni, který z podaných nazálních
kortikosteroidů si přejí užívat nadále. Celkem 21 subjektů
se vyslovilo pro flutikason furoát (52,5 %), devět pro mometason
furoát (22,5 %) a celkem 10 účastníků nemělo jasné
preference (25 %).
Po celou dobu sledování byl také kladen důraz na bezpečnost podávané medikace. Nežádoucí účinky léčby se objevily ve třech případech při užívání flutikasonu a u dvou subjektů při aplikaci mometasonu. Šlo převážně o lehkou epistaxi, pocit suchosti sliznic a necitlivosti faryngu.
Jak již bylo zmíněno v úvodu článku, není sporu o účinnosti lokálně podávaných kortikosteroidů v terapii alergické rinitidy − jak pro úlevu od projevů nosních, tak očních [5]. Již dřívější práce přinesly důkazy o tom, že samotné pravidelné podávání nazálních kortikosteroidů má lepší efekt než perorální antihistaminika, antileukotrieny nebo jejich kombinace. Ani zde citovaná studie není výjimkou. Efekt srovnávaných účinných látek se nikterak neliší. Odlišnosti zaznamenáváme až při senzorickém srovnání přípravků.
Proč byl však flutikason furoát preferován? Autoři uvádějí několik možných důvodů. Jedním z nich je skutečnost, že každý z přípravků využívá jiný aplikační systém − pro mometason furoát zvyklý aplikátor nosního spreje, u flutikason furoátu se systém spouští na boční straně balení a vytváří jemnou mlžinu. Dále pak svou roli jistě hraje podané množství léčiva. V případě mometasonu představuje jedna dávka 200 mg, kdežto u flutikasonu 100 mg. Tím se zmenšuje i objem přípravku, který může vytékat z nosu. Významným faktorem je pak i pH roztoku. Přípravek s obsahem flutikasonu dosahuje hodnot pH 5,0–7,0, kdežto u mometasonu 4,3−4,9. Rozdílné senzorické hodnocení mezi ženami a muži pak bylo zaznamenáno jen v případě mometason furoátu. Genderová diverzita senzorického vnímání byla popsána již v dřívějších studiích [6,7]. Jedním z mechanismů vysvětlujících tuto problematiku se zdá být vliv samotného estrogenu [7]. Nepotvrdil se však vstupní předpoklad, že velmi důležitou roli pro subjektivní hodnocení přípravku bude hrát aplikátor. Tuto domněnku výsledky nepotvrdily.
Komentář z české alergologické praxe
Alergická rinitida – sezonní i perzistující – je jednou z nejčastějších diagnóz, s nimiž se v klinické praxi alergologa setkáváme. Jde o často bagatelizované a poddiagnostikované onemocnění, které však už ze samotné patofyziologické podstaty děje patří do rukou specialisty. V procesu zvaném atopický pochod totiž dochází k postupnému vývoji stavu od lehké rinokonjunktivitidy přes sezonní asthma bronchiale až k astmatu těžkému, obtížně léčitelnému s nutností systémové aplikace kortikosteroidů. Proto není radno alergickou rýmu podceňovat a péči o takto nemocného pacienta by měl převzít od praktického lékaře specialista.
V současnosti se alergická rinitida podceňuje více než v minulosti. Nemalý podíl na této skutečnosti má otevření trhu s volně prodejnými a účinnými léky. Ať již jde a perorální antihistaminika 1. a 2. generace, nebo o topická nazální dekongescencia. Vzhledem k snadné dostupnosti a dočasné účinnosti volně dostupné léčby dochází k situaci, kdy řada pacientů navštíví ambulanci alergologa až v momentě rozvoje asthma bronchiale. V důsledku toho čím dál častěji diagnostikujeme tato onemocnění souběžně s delším či kratším odstupem od prvotní manifestace rinitických obtíží.
Do našich ambulancí se tak dostávají pacienti, které je možno rozdělit do dvou skupin. Jednou z nich jsou pacienti přicházející takříkajíc z ulice. Tito udávají většinou výrazné zhoršení rinitických potíží, na které již volně dostupná terapie nestačí. Nebo se objeví příznak, s nímž se pacient dosud nesetkal – a to dušnost. Druhá skupina pacientů pak přichází s doporučením od praktického lékaře. Zde jsou již i pacienti zaléčení dle současných světových doporučených postupů. Užívají tedy nesedativní antihistaminika druhé generace a některý z dostupných nazálních topických kortikosteroidů. U obou skupin pacientů je vždy nutné stanovit spouštěč obtíží (kožní PRICK test, sérové koncentrace celkových IgE, specifických IgE a jejich rekombinantních podjednotek), stupeň přecitlivělosti, míru senzibilizace, kvantitu a kvalitu příznaků. Teprve poté můžeme přistoupit ke kauzální a personalizované terapii.
Z vlastních zkušeností musíme do popředí problematiky postavit spolupráci samotného pacienta s lékařem. Pouze v momentě, kdy známe pacientovy preference, můžeme jeho terapii upravit na míru. Z tohoto pohledu je velmi důležitou součástí spolupráce při léčbě alergické rinitidy pravidelná osobní návštěva v ambulanci specialisty. Jen tehdy je možno dosáhnout ideální compliance. Nosným pilířem problematiky je přesná edukace pacienta o předepsané terapii a režimových opatřeních. V případě perorálních antihistaminik je nutností pravidelné užívání. Pro nedočkavého pacienta s akutními obtížemi je nezbytné upozornění na déletrvající nástup účinku topického kortikosteroidu činící zhruba 3−4 dny. Svou roli hraje i pohodlí při samotném užívání léku. Pokud tedy vidíme nedostatečný účinek terapie, musíme svou pozornost zaměřit na správnost samotné aplikace, a pokud zde nalezneme chyby, je namístě změna přípravku.
V souladu s výsledky výše prezentované práce japonských autorů se ani v naší praxi nesetkáváme při srovnání mometason furoátu a flutikason furoátu s výraznými rozdíly v účinnosti obou topických kortikosteroidů. Také jejich bezpečnostní profil je srovnatelný. Ke každému pacientovi je nutno přistupovat individuálně a terapii nastavit dle jeho osobních preferencí.
Závěr
Alergická rinitida je celosvětově rozšířeným onemocněním, jehož komplexní zásah do imunitního systému ovlivňuje lidský organismus jako celek. Počet osob trpících tímto onemocněním strmě roste. Terapie pacientů s uvedenou diagnózou se řídí mezinárodními doporučenými postupy. Ty udávají jakožto terapii první volby podání antihistaminika druhé a vyšší generace spolu s topickou aplikací nazálního kortikosteroidu. V souladu s výše uvedeným doporučením se z hlediska naší praxe nevyplatí otálet s nasazením doporučené kombinace. Rozvoj dalších patofyziologických dějů v rámci atopického pochodu vede k trvalému postižení pacienta. V počátečních stadiích lze však tento postup zastavit, či alespoň zpomalit. Otálení proto není namístě.
V současnosti dostupná léčiva z řad perorálních antihistaminik i topických nazálních kortikosteroidů mají prokázanou účinnost a výborný bezpečnostní profil. Volba konkrétních přípravků je však vždy otázkou vzájemného dialogu mezi nemocným a jeho lékařem alergologem.
Seznam použité literatury
- [1] Bousquet J, Van Cauwenberge P, Khaltaev N, et al. Aria Workshop Group, World Health Organization. Allergic rhinitis and its impact on asthma. J Allergy Clin Immunol 2001; 108: S147−334.
- [2] Anto JM, Bousquet J, Akdis M, et al. Mechanisms of the Development of Allergy (MeDALL): Introducing novel concepts in allergy phenotypes. J Allergy Clin Immunol 2017; 139: 388−399.
- [3] Seidman MD, Gurgel RK, Lin SY, et al. Clinical practice guideline: allergic rhinitis executive summary. Otolaryngol Head Neck Surg 2015; 152: 197−206.
- [4] Yonezaki M, Akijama K, Karaki M, et al. Preference evaluation and perceived sensory comparison of fluticasone furoate and mometasone furoate intranasal sprays in allergic rhinitis. Auris Nasus Larynx 2016; 43: 292−297.
- [5] Kaiser HB, Naclerio RM, Given J, et al. Fluticasone furoate nasal spray: a single treatment option for the symptoms of seasonal allergic rhinitis. J Allergy Clin Immunol 2007; 119: 1430–1437.
- [6] Conetto Muniz JE, Noriega G. Gender differences in the perception of pungency. Physiol Behav 1985; 34: 385−389.
- [7] Shusterman D, Murphy MA, Balmes J. Differences in nasal irritant sensitivity by age, gender, and allergic status. Int Arch Occupa Environ Health 2003; 76: 577−583.