Inhalační léčba chronické obstrukční plicní nemoci
Souhrn:
Chronická obstrukční plicní nemoc (CHOPN) je onemocněním, které je v posledních letech ve středu terapeutického zájmu. Jedním z důvodů je celosvětově vysoká prevalence, která dosahuje 8 % a je spojena s vysokou mortalitou. Typickým znakem CHOPN je pozvolná progrese bronchiální obstrukce a hyperinflace plic vedoucí postupem let až k terminálnímu stadiu. Nejzávažnějším symptomem je nejprve námahová dušnost, která se později dostavuje již při minimální zátěži. Obvykle onemocnění doprovází chronický kašel, dráždivý nebo s expektorací sputa. Cílem léčby je zmírnit symptomy pacientů, zpomalit progresi bronchiální obstrukce a redukovat riziko závažných exacerbací CHOPN. V tomto roce byla vydána nová verze Globální strategie pro diagnózu, management a prevenci CHOPN – GOLD 2017. Na základě získaných výstupů z řady klinických studií přináší doporučení pro přesnější klasifikační přístup u CHOPN. Dále pak udává optimální vyhodnocení symptomů onemocnění, jejich tíže a dopadu na prognózu choroby. Zároveň GOLD 2017 poskytuje i nová doporučení pro terapeutické přístupy v jednotlivých stadiích CHOPN. Nezbytným předpokladem úspěšné léčby je výběr optimálního inhalačního systému a zvládnutí správné inhalační techniky.
Key words: chronic obstructive pulmonary disease – inhalation therapy – dual bronchodilatation – ß2‑agonists – anticholinergics.
Summary:
Chronic obstructive pulmonary disease (COPD) has been attracting much therapeutic attention lately. One of the reasons for this is the high worldwide prevalence of COPD (up to 8%), associated with high mortality. Gradual progression of bronchial obstruction and hyperinflation of the lungs are typical features of COPD, leading to end‑stage lung involvement within years. Exertional dyspnea, eventually developing after minimal physical activity, represents the most severe symptom. Chronic cough is usually also present, either dry or with sputum expectoration. The aim of the treatment is to improve the patient’s symptoms, slow down the progression of bronchial obstruction, and to reduce the risk of severe COPD exacerbations. New version of Global Strategy for the Diagnosis, Management, and Prevention of Chronic Obstructive Pulmonary Disease – GOLD 2017 – was issued this year. Based on the results of many clinical studies, it presents guidelines for more precise classification of COPD. It also provides advice concerning the optimal evaluation of COPD symptoms, their severity and significance with respect to the prognosis. At the same time, GOLD 2017 contains new recommendations for therapy of individual COPD stages. Selection of optimal inhalation system and mastering of appropriate inhalation technique are the necessary prerequisites of successful treatment.
Úvod
Jednou ze zásadních charakteristik chronické obstrukční plicní nemoci (CHOPN) je obstrukční ventilační porucha, která po podání rychle působícího bronchodilatancia není úplně reverzibilní. V průběhu onemocnění dochází k progresi bronchiální obstrukce spolu s hyperinflací plic. Aktuální terapeutické možnosti směřují ke zlepšení plicních funkcí, snížení aplikace úlevové léčby a zlepšení kvality života pacientů. Závažným momentem pro průběh onemocnění jsou exacerbace. Při nich se zhoršují typické příznaky – progreduje námahová a později i klidová dušnost, zhoršuje se kašel, expektorace sputa, výrazně klesá kvalita života. Exacerbace je vždy spojena s rychlým poklesem plicních funkcí, hospitalizací, zhoršením života pacienta a se zvýšenou mortalitou [1]. V léčbě CHOPN se v poslední době nabízejí nové terapeutické přístupy. Mezinárodní doporučení preferují kombinační léčbu před pouhým navyšováním dávky jednoho přípravku, které je spojeno s vyšším rizikem vzniku nežádoucích účinků. Zároveň je trendem posunout farmakologickou intervenci do časnějších stadií CHOPN. Tento krok zpomalí progresi tohoto chronicky probíhajícího onemocnění [2]. Jedním z cílů je též snížení počtu exacerbací CHOPN, které znamenají nepříznivý moment v prognóze nemoci.
Diagnostika a klasifikace CHOPN
K potvrzení diagnózy CHOPN je
nezbytná spirometrie, která představuje objektivní potvrzení
bronchiální obstrukce. Zjištění postbronchiální hodnoty poměru
usilovně vydechnutého objemu za jednu sekundu (FEV1)
k usilovné vitální kapacitě (FVC), tzv. Tiffeneauův index ‒
FEV1/FVC < 0,70, odpovídá diagnóze CHOPN [3].
Rozdělení do jednotlivých stupňů onemocnění je pak určeno
dle hodnot FEV1. Stupně bronchiální obstrukce uvádí
tabulka 1.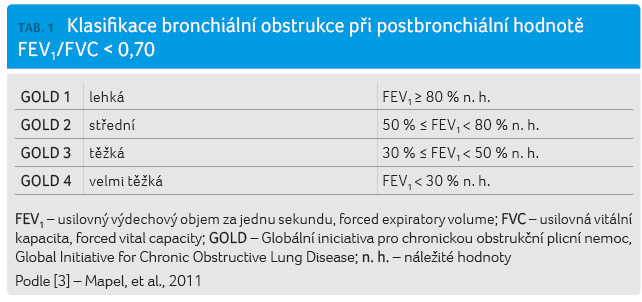
Ke správné volbě léčebného režimu a bronchodilatační terapie je třeba posoudit tíži symptomů pacienta dle dvou testů. Podle jejich vyhodnocení jsou nemocní zařazeni do kategorie A a C, což znamená, že subjektivní potíže jsou minimální. Výraznější potíže přesouvají nemocné do kategorie B a D. Dalším závažným momentem pro průběh onemocnění jsou exacerbace CHOPN. Jsou charakterizovány akutním zhoršením obvyklých potíží pacienta trvajícím déle než tři dny. V léčbě je třeba nasadit antibiotika a/nebo systémové kortikosteroidy, popřípadě je z důvodu závažnosti exacerbace nutná i hospitalizace. Pacienti, kteří prodělali během roku maximálně jen jednu exacerbaci nevyžadující přijetí do nemocnice, patří do kategorie A a B. Ti, kteří měli dvě a více exacerbací nebo museli být alespoň jednou hospitalizováni během 12 měsíců, se řadí do kategorie C a D [4].
Léčba CHOPN
Optimální vyhodnocení stupně a kategorie CHOPN je zásadní pro nastavení správné terapie. Mezi léky s bronchodilatačním účinkem, které mají klíčovou úlohu v terapii CHOPN, patří dlouhodobě působící ß2 agonisté (long acting β2 agonists, LABA), anticholinergika (long acting muscarinic antagonists, LAMA) a teofyliny. Farmakoterapie se opírá o podání bronchodilatačních léků, které zvyšují hodnotu FEV1 a dalších ventilačních parametrů. Pro krátkodobě i dlouhodobě působící LABA a LAMA je typická inhalační aplikace.
U pacientů s mírnými nebo jen intermitentně se vyskytujícími příznaky ve stupni I/kategorie A jsou dostačující krátkodobě působící bronchodilatancia ze skupiny ß2 agonistů (short acting β2 agonists, SABA) a anticholinergika (short acting muscarinic antagonists, SAMA) či jejich kombinace, které nemocní používají jen při potížích. U stupně II, III, IV v kategoriích B, C, D se již léčba opírá o dlouhodobě působící bronchodilatancia. V indikovaných fenotypech CHOPN jsou pak indikovány i inhalační kortikosteroidy (IKS).
Beta2 agonisté vyvolají relaxaci hladkého svalstva dýchacích cest stimulací ß2 adrenergních receptorů, a tím ovlivnění bronchospasmu. Obecně zmírňují dušnost pacientů, jejich symptomy, redukují výskyt exacerbací, zlepšují plicní funkce [5].
Antimuskarinové přípravky blokují bronchokonstrikční efekt acetylcholinu na M3 muskarinových receptorech hladkého svalstva bronchů, v hlenových žlázkách, v endotelu plicních cév. Jejich vliv na redukci exacerbací CHOPN je větší než účinek samotného LABA. Anticholinergika s dlouhodobým účinkem se vyznačují zajištěním bronchodilatace do 15 minut po užití a přetrváváním tohoto účinku po dobu 12‒24 hodin [6].
Mezi další bronchodilatancia jsou řazeny metylxantiny. Nejčastěji užívaným je teofylin. Byl prokázán mírný bronchodilatační účinek a zlepšení FEV1 při přidání k léčbě LABA [7].
Kombinovaná bronchodilatační léčba LABA/LAMA
Kombinovaná bronchodilatační léčba na základě rozdílných mechanismů zvyšuje stupeň dilatace bronchiálního stromu oproti samotné monokomponentní terapii, aniž by došlo ke zvýšení rizika vzniku nežádoucích účinků. I léčba krátkodobě působícími bronchodilatancii je v kombinačním podání nadřazena samotným SABA a SAMA s dopadem na zmírnění symptomů a zlepšení hodnoty FEV1. Zástupci LABA a LAMA mají aditivní bronchodilatační účinek. Antimuskarinové přípravky působí na muskarinové receptory lokalizované především v centrálních cestách. Beta2 agonisté s účinkem na ß2 adrenergní receptory v periferních dýchacích cestách poskytují optimální bronchodilataci v celém bronchiálním stromu. Nyní se doporučuje posunout farmakologickou intervenci do časnějších stadií CHOPN. Tím se zpomalí progrese tohoto chronicky probíhajícího onemocnění [8]. Aplikace duální bronchodilatace v jednom inhalačním systému je navíc pro pacienta pohodlnější a snadnější.
Fixní kombinace LABA/LAMA
V posledních letech bylo v České republice na trh uvedeno několik přípravků ze skupiny duální fixní kombinace LABA/LAMA. Jejich přehled přináší tabulka 2.
Indakaterol s glykopyrroniem pod názvem Ultibro představují první duální fixní bronchodilatační terapii LABA/LAMA registrovanou v České republice. Současné podání indakaterolu/glykopyrronia jednou denně podle studie BEACON zlepšuje plicní funkce a zmírňuje symptomy onemocnění, redukuje užití záchranné medikace v porovnání s monokomponentní léčbou. Bezpečnostní profil je obdobný jako při samostatném podání. Aplikuje se jednou denně v dávce 85 µg/43 µg. Prášková forma se podává pomocí inhalačního systému Breezhaler. Tento systém umožňuje pacientovi kontrolu správné inhalační techniky prostřednictvím sluchu, chuti a zraku. Jednoduchý inhalační systém je předpokladem i pro dostatečnou adherenci pacientů k léčbě [9].
Duální fixní kombinace tiotropium a olodaterol pod názvem Spiolto Respimat v dávce 2,5 µg/2,5 µg je aplikována jednou denně cestou Respimat inhaler v podobě jemné mlžiny. Kombinační bronchodilatační léčba na základě rozdílných mechanismů zvyšuje stupeň dilatace bronchiálního stromu. Tiotropium s efektem na muskarinové receptory lokalizované především v centrálních cestách a olodaterol s účinkem na ß2 adrenergní receptory v periferních dýchacích cestách poskytují optimální bronchodilataci v celém bronchiálním stromu [10].
Kombinace aclidinium/formoterol 340 µg/12 µg je uvedena dvěma farmaceutickými společnostmi pod názvem Duaklir a Brimica. Podle výsledků klinických studií kombinační léčba signifikantně zlepšuje index dušnosti v porovnání s monokomponentní terapií a s placebem. Obdobně pozitivně redukuje potíže pacientů, zlepšuje intenzitu ranní aktivity. Užití úlevové terapie je v případě kombinační léčby podstatně nižší. Bezpečností profil je obdobný jako při samostatném podání léčiv. Aclidinium/formoterol je s ohledem na shodnou dobu působení svého dilatačního účinku indikován k aplikaci dvakrát denně ve 12hodinovém intervalu v inhalačním systému Genuair. Dávkování dvakrát denně pozitivně ovlivňuje symptomy pacientů zvláště časně po ránu, zlepšuje jejich fyzickou aktivitu s příznivým dopadem na kvalitu života. Duaklir či Brimica jsou optimální pro nemocné, kteří vyžadují i večerní podání léčby [11].
Další kombinaci představuje umeclidinium/vilanterol v dávce 55 µg/22 µg a nazývá se Anoro. Přípravek je podáván v práškové formě inhalačním systémem Ellipta jednou denně. Řada klinických studií prokázala, že fixní kombinace výrazně zlepšuje hodnoty FEV1 a FVC, snižuje potřebu záchranné medikace a zlepšuje kvalitu života v porovnání s monokomponentní léčbou. Umeclidinium/vilanterol se obdobně jako předchozí fixní kombinace LABA/LAMA doporučuje jako udržovací bronchodilatační terapie u symptomatických pacientů s CHOPN [12].
Inhalační kortikosteroidy
Kombinace IKS spolu s LABA je fenotypově cílená léčba CHOPN zaměřená na snížení četnosti exacerbací CHOPN, zajištění větší stability onemocnění, potlačení alergické složky nemoci a na redukci počtu hospitalizací. Užití IKS/LABA je rezervováno pro symptomatické pacienty s fenotypem častých exacerbací a pro pacienty se současným výskytem CHOPN a asthma bronchiale – tzv. fenotyp překryvu (overlapu). U těchto nemocných mají IKS klíčové místo, protože se účastní kontroly astmatického podílu fenotypu. Aplikace IKS/LABA je indikována od III. stupně CHOPN u pacientů s hodnotou sekundové vitální kapacity FEV1 < 50 % náležitých hodnot [4].
Výběr optimální léčby
Pro nastavení nejvhodnější terapie je nezbytné přesné určení stupně bronchiální obstrukce, závažnosti potíží nemocného, stanovení kategorie a fenotypu CHOPN. U nejméně závažné formy CHOPN v I. stupni a kategorii A jsou aplikována krátkodobě působící bronchodilatancia ze skupiny SABA, SAMA nebo jejich kombinace. Nemocní je užívají jen při potížích. V dalších stupních II, III, IV a kategoriích B, C, D jsou již v léčbě doporučena dlouhodobě působící bronchodilatancia. Obvykle se začíná monokomponentní terapií. U symptomatických nemocných lze již od II. stupně a kategorie B nasadit fixní bronchodilatační léčbu LABA/LAMA. U všech výše uvedených přípravků je jejich léčebný účinek dle řady provedených klinických studií obdobný. Je zaměřen na zmírnění bronchiální obstrukce, snížení tíže typických symptomů, redukci frekvence exacerbací, zlepšení kvality života. V rozhodnutí, jakou kombinaci předepsat, hraje velmi podstatnou roli i inhalační systém a zvládnutí inhalačního manévru samotným nemocným. Přípravky ze skupin ß2 agonistů a anticholinergik jsou k dispozici v aerosolové nebo práškové formě. Každý z těchto systémů má své výhody a úskalí. V případě aerosolového dávkovače je důležitá souhra „ruka–hlava“. To znamená, že při spuštění dávky je nutný současný hluboký nádech s následným krátkodobým zadržením dechu. Aerosolový dávkovač je reprezentován Respimatem. Obdobně i tzv. úlevová léčba ze skupiny SABA a SAMA je podávána formou aerosolového dávkovače. U práškových systémů je inspirační manévr méně náročný, může být i několikrát opakován. Dávkovač Genuair potvrzuje správnou inhalaci barevnou změnou kontrolky. V případě Breezhaleru je kontrola správné a úplné inhalace zajištěna sluchem při rotaci kapsle, sladkou chutí v ústech a po vyjmutí je patrna prázdná kapsle. Prášková forma je zastoupena v inhalačním systému Breezhaler, Genuair, Ellipta. Dříve než je pacientovi předepsána bronchodilatační léčba, je nutné vyzkoušet inhalační systém. Tento výběr je velmi individuální a obvykle nerozhodují ani věk a tíže onemocnění pacienta. Zásadní je zručnost nemocného a jeho preference, s níž ovládá inhalační aplikaci. Vyhovující inhalační technika s minimální chybovostí je důležitá pro optimální adherenci a zajištění úrovně kontroly onemocnění. Pacientovi musí inhalační systém plně vyhovovat a lékař musí mít jistotu, že aplikační technika je dobře zvládnuta [13,14].
Závěr
Přístup k optimální léčbě CHOPN vychází jednak z doporučení GOLD 2017 (Global Initiative for Chronic Obstructive Lung Disease, Globální iniciativa pro chronickou obstrukční plicní nemoc) a z nastavení odpovídající terapie a jednak závisí na zvládnutí správné inhalační techniky. Uvedené fixní kombinace LABA/LAMA jsou podle provedených klinických studií a podle doporučení indikovány pro symptomatické pacienty od II. stupně CHOPN a kategorie B. V současnosti je větší příklon ke včasnému zahájení duální bronchodilatace s cílem zpomalit pokles hodnoty FEV1. Ten je právě nejvýraznější ve II. stupni se středně těžkou obstrukcí [8]. Studie prokázaly, že i bezpečnostní profil duální kombinace je srovnatelný s monokomponentní léčbou. Zde je podstatné vybrat plně vyhovující inhalační systém a zvládnout inhalační techniku. Kvalitní spolupráce pacienta je nezbytná. Tímto způsobem lze zajistit kontrolu nad průběhem CHOPN. Závěrem je vhodné zdůraznit, že duální bronchodilatační léčba dnes představuje základní terapeutický přístup. Další modifikace terapie je pak vedena dle fenotypu a stupně CHOPN [4].
Seznam použité literatury
- [1] Rodrigo G, Plaza V. Efficacy and safety of a fixed dose combination of indacaterol and glycopyrronium for the tratment of COPD. Chest 2014; 146: 309–317.
- [2] Global Strategy for Diagnosis, Management and Prevention of Chronic Obstructive Pulmonary Disease. GOLD report, Revised 2013. Dostupné z: www.goldcopd.org
- [3] Mapel DW, Dalal AA, Blanchette ChM, et al. Severity of COPD at initial spirometry confirmed diagnosis: data from medical charts and administrative claims. Int J Chron Obstruct Pulmon Dis 2011; 6: 573–581.
- [4] Global Strategy for the Diagnosis, Management and Prevention of COPD, Global Initiative for Chronic Obstructive Lung Disease (GOLD) 2017. Dostupné z: http://goldcopd.org
- [5] Kew KM, Mavergames C, Walters JA. Long acting beta2 agonists for chronic obstructive pulmonary disease. Cochrane Databse Syst Rev 2013; 10: CD010177.
- [6] Vogelmeier C, Hederer B, Glaab T, et al. Tiotropium versus salmeterol fot the prevention of exacerbation of COPD. N Engl J Med 2011; 364: 1093–1103.
- [7] Zacarias EC, Castro AA, Cendon S. Effect of theophylline associated with short acting or long acting inhaled beta2 agonists in patients with stable chronic obstructive pulmonary disease: a systematic review. J Bras Pneumol 2007; 33: 152–160.
- [8] Decramer M, Cooper ChB. Treatment of COPD: the sooner the better? Thorax 2010; 65: 837–841.
- [9] Dahl R, Jadayel D, Alagappan VKT, et al. Efficacy and safety of QVA149 compared to the concurrent administration of its monocomponents indacaterol and glycopyrronium: the BEACON study. Int J Chron Obstruct Pulmon Dis 2013; 8: 501–508.
- [10] Beeh KM, Westerman J, Kirsten AM, et al. The 24 h lung function profile of once daily tiotropium and olodaterol fixed dose combination in chronic obstructive pulmonary disease. Pulm Pharmacol Ther 2015; 32: 53–59.
- [11] Bateman ED, Chapman KR, Singh A, et al. Aclidinium bromide and formoterol fumarate as a fixed dose combination in COPD: pooled analysis of symptoms and exacerbations from two six month, multicentre, randomised studies (ACLIFORM and AUGMENT). Respir Res 2015; 19: 1–13.
- [12] Maltais F, Singh S, Donald AC, et al. Effects of a combination of umeclidinium/vilanterol on exercise endurance in patients with chronic obstructive pulmonary disease: two randomized, double blind clinical trials. The Adv Respir Dis 2014; 8: 169–181.
- [13] Price D, Ostrem A, Thomas M, Welte T. Dual bronchodilatation in COPD: lung function and patient reported outcomes – a review. Int J Chron Obstruct Pulmon Dis 2017; 12: 141–168.
- [14] Bosnic Anticevich S, Chrystyn H, Costello RW, et al. The use of multiple respiratory inhalers requiring different inhalation techniques has an adverse effect on COPD outcomes. Int J Chron Obstruct Pulmon Dis 2017; 12: 59–71.
- [15] Pauk N. Duální bronchodilatační léčba u pacientů s chronickou obstrukční plicní nemoci. Farmakoterapie 2017; 13: 17–23.