Současné postavení kyseliny thioktové v léčbě diabetické neuropatie: klinický pohled
Souhrn:
Nováková M, Břízová L, Kvapil M. Současné postavení kyseliny thioktové v léčbě diabetické neuropatie: klinický pohled. Remedia 2021; 31: 582–587.
Diabetická neuropatie je jednou z nejčastějších komplikací diabetu. Přesná prevalence není známa, udává se rozmezí 25–90 %. Etiologie je multifaktoriální, dominantní vliv má hyperglykemie, resp. délka expozice hyperglykemii. Základním příznakem diabetické periferní senzitivní neuropatie jsou parestezie. Klinické příznaky kardiální autonomní neuropatie jsou chudé (ortostatická hypotenze, snížená tolerance námahy). Typickým projevem je klidová tachykardie, závažnou komplikací jsou maligní arytmie. Diagnosticky pomáhá vyšetření variability R‑R intervalu. Obtěžující jsou symptomy porušené sudomotoriky (návaly pocení v důsledku selhávající termoregulace). Základem terapie a zároveň prevence rozvoje diabetické neuropatie je intenzifikace léčby diabetu s co nejlepší kompenzací. Většina současné medikamentózní terapie je pouze symptomatická se zaměřením na zmírnění subjektivních obtíží. S ohledem na vysoký výskyt nežádoucích účinků je nutno při této léčbě postupovat racionálně. Jedinou současně dostupnou léčivou látkou s prokazatelným vlivem na patofyziologické procesy, které vedou k diabetické neuropatii, je kyselina thioktová.
Summary:
Novakova M, Brizova L, Kvapil M. Current status of thioctic acid in the treatment of diabetic neuropathy: clinical perspective. Remedia 2021; 31: 582–587.
Diabetic neuropathy is one of the most frequent complications of diabetes. Precise prevalence is not known; the range of 25–90% is reported. Etiology is multifactorial with the dominant influence of hyperglycemia, or rather the length of exposure to hyperglycemia. The primary symptom of diabetic peripheral sensory neuropathy is paresthesia. Clinical signs of cardiac autonomic neuropathy are sparse (orthostatic hypotension, lowered tolerance to strain). Typical manifestation is tachycardia at rest, and malignant arrhythmia is a severe complication. Examination of R‑R interval variability helps in the process of diagnostics. Symptoms of sudomotor dysfunction (bouts of hyperhidrosis due to failing thermoregulation) are the most bothersome symptoms. The basis of therapy and prevention of the development of diabetic neuropathy is an intensification of diabetic treatment with the best compensation possible. Most of the current drug therapy is only symptomatic, focusing on reducing subjective problems. With regards to a high occurrence of adverse effects, it is necessary to proceed rationally during treatment. Thioctic acid is the only currently available substance with proven influence on pathophysiological processes that lead to diabetic neuropathy.
Key words: diabetes mellitus, diabetic neuropathy, diabetic cardiac autonomic neuropathy, thioctic acid
Úvod
Diabetická neuropatie je současně typickou a atypickou pozdní komplikací diabetu. Typickou ji činí skutečnost, že dominantním rizikovým faktorem je dlouhodobá přítomnost hyperglykemie. Její atypičnost tkví pak v komplexním patofyziologickém mechanismu, který zapříčiňuje její vznik. Další klinicky významnou odlišností je skutečnost, že symptomatologie je bohatá a nespecifická. Tato skutečnost současně s faktem nedostupnosti jednoduchého a současně vysoce specifického i senzitivního vyšetření, které by postihovalo všechny formy diabetické neuropatie, vede k dosti rozporuplným informacím o její prevalenci. Jak uvedeno v doporučených postupech České diabetologické společnosti, její prevalence je udávána mezi 25–90 % [1].
Závažnost diabetické neuropatie zdůrazňuje několik kritických přímých důsledků, a to zejména amputace a náhlá smrt. Z hlediska kvantity je diabetická neuropatie také velmi častou přímou příčinou celé řady subjektivních potíží, které zhoršují kvalitu života (zejména forma symetrické senzitivní či senzomotorické neuropatie dolních končetin). Tak trochu kombinaci závažnosti a snížení kvality života způsobuje autonomní (vegetativní) diabetická neuropatie, jejímž klinickým projevem je, s mírnou nadsázkou řečeno, jakýkoliv představitelný projev poruchy autonomního řízení všech funkcí organismu [2]. Současně platí, že závažnější formy diabetické neuropatie mají řadu důsledků, které přímo nevnímáme, jež však ohrožují pacienty. Příkladem budiž prodloužení reflexního času, jehož přímým důsledkem je zvýšené riziko pádu nebo dopravní nehody.
Bohužel, medicína nemá univerzální velmi účinnou a současně bezpečnou léčivou látku, která by se dala použít jako všelék – panaceum. Nejdůležitější pozitivní přínos tak má prevence (těsná kompenzace diabetu, intervence rizikových faktorů, jako je například kouření) a včasná diagnostika, jež umožní využití preventivních opatření minimalizujících závažné důsledky diabetické neuropatie. Při pochopení skutečnosti, že pacient očekává v prvé řadě úlevu od symptomů, které ho trápí, a lékař pak více touží po patofyziologické intervenci, která by nemocného „vyléčila“, případně zabránila rozvoji komplikací (a kterou pro diabetickou neuropatii, krom kyseliny thioktové, nemáme reálně k dispozici), nezbývá lékaři než hledat symptomatickou terapii.
Pro symptomatickou terapii pak mnohem naléhavěji platí imperativ non nocere. Jen těžko lze přijmout myšlenku, že symptomatická terapie je zatížena řadou závažných či nepříjemných nežádoucích účinků [3]. Z tohoto pohledu, prozkoumáme li všechny doporučované a reálně používané léčivé látky pro intervenci příznaků symptomatické senzitivní či senzomotorické diabetické distální neuropatie, zjistíme, že kyselina thioktová zaujímá v terapii této komplikace diabetu výjimečné místo [3]. Je účinná a bezpečná [4].
O diabetické neuropatii velmi
stručně
Diabetická neuropatie patří mezi
nejčastější komplikace diabetes mellitus [2]. Jedná se o typ
neuropatie s nejvyšším výskytem v západním světě.
Rozdíl v udávané prevalenci je důsledkem užití odlišných
diagnostických metod jakožto provyšetřovanosti populace pacientů
s diabetem. Manifestuje se u nemocných po různé
době trvání diabetu, doba je podmíněna dlouhodobou úrovní
kompenzace diabetu a samozřejmě genetickými předpoklady.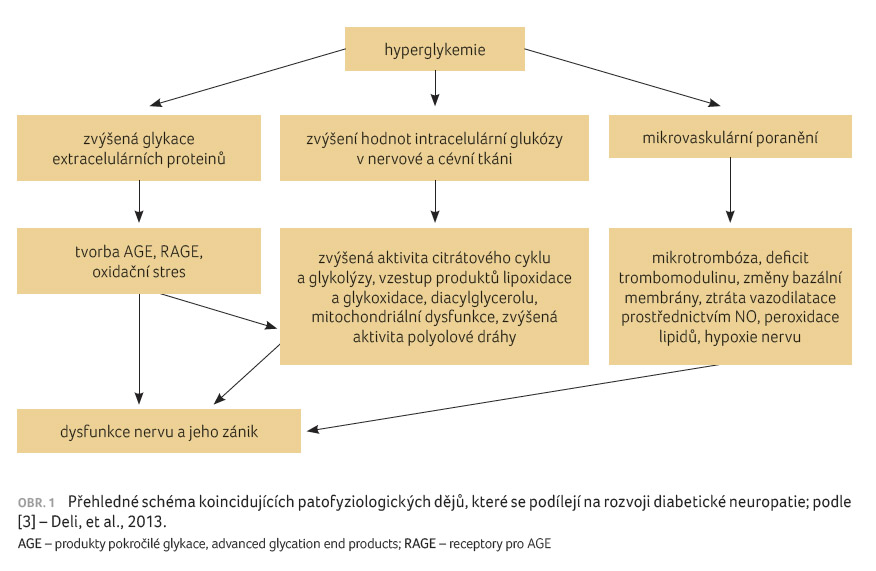
Dle obecné definice se jedná o nezánětlivé poškození struktury a funkce nervů. Z hlediska morfologie jde o axonopatii s primárním postižením distálních senzorických a autonomních vláken. Motorické axony a senzorická ganglia jsou postiženy až sekundárně. Souhrnně je etiopatogeneze znázorněna na obrázku 1.
Podskupiny této nozologické jednotky jsou definovány hlavně anatomickým substrátem, který, jsa postižen, je podkladem klinických symptomů. Běžně jsou uváděny tyto hlavní jednotky s nejvyšší prevalencí: senzorickomotorická (distální symetrická) a autonomní neuropatie [1].
Typickými rysy diabetické senzomotorické neuropatie jsou: rozložení na povrchu kůže nekopíruje dermatomy, „ponožková“ lokalizace [3], později postižení motorických vláken, svalové slabosti a omezení hybnosti končetin. Subjektivně pak parestezie, dysestezie, hypestezie až anestezie, celkem výjimečně algická forma charakteristická velmi intenzivní pálivou až krutou bolestí. Typickým důsledkem je syndrom diabetické nohy začasto ústící v amputaci [1].
Autonomní neuropatie znamená postižení autonomního (vegetativního) nervového systému. Může postihovat inervaci jednoho orgánu i celých systémů, od čehož se odvíjejí klinické příznaky. Například postižení gastrointestinálního traktu se projevuje poruchami motility jícnu, žaludku a střev, průjmy nebo naopak zácpami. U kardiálního systému jsou to např. ortostatická hypotenze, klidová tachykardie. Urogenitální postižení může vést k inkontinenci, močovým retencím či k sexuálním dysfunkcím [1].
S ohledem na převážně nespecifické symptomy je exaktní stanovení diagnózy poměrně obtížné. Při podezření vyplývajícím z anamnestických údajů, případně z průběhu diabetu jsou využívány standardizované dotazníky (relativně nižší senzitivita a hlavně specifita), základní klinické vyšetření zhodnocující poruchu senzitivity. Zlatým standardem je elektromyografie, pro diagnostiku autonomní neuropatie pak při prvním podezření zhodnocení variability R R intervalu (pomáhá i QTc), sudomotorická dysfunkce, vliv změny polohy na krevní tlak. Pro podrobnější diagnostiku je používána řada speciálních vyšetření (reakce variability R R intervalu na jednotlivé manévry/hluboké dýchání, ortostáza, Valsalvův manévr/a reakce tlaku na ortostázu – vyšetření na nakloněné rovině, vyšetření rychlosti vyprazdňování žaludku – scintigrafické, manometrické testy gastrointestinálního a urologického traktu) [1,2,5].
Diabetická neuropatie má mnoho forem často klinicky připomínajících jiná onemocnění. Jejich diagnostika je komplikovaná. Standardním postupem je diagnóza per exclusionem. Diagnózu tedy lze stanovit až po vyloučení jiných organických příčin poruchy funkce příslušného orgánu. Přitom je třeba zvážit, že určité formy nediabetických neuropatií se u pacientů s diabetes mellitus vyskytují dokonce častěji než v běžné populaci (např. neuropatie z nedostatku vitaminu B12 [metformin], chronická zánětlivá demyelinizační polyneuropatie). Při atypických příznacích (např. asymetrický nález na končetinách, rychlá progrese neuropatie, převaha motorických obtíží nebo dominující postižení proximální části končetin) je nutné doplnit podrobné neurologické vyšetření [2].
Tíživé otázky v terapii
diabetické neuropatie z pohledu klinika
Nemůžeme dokázat, ale soudíme, že největší potíže v diagnostice a terapii diabetické neuropatie jsou podmíněny její často nevýraznou a nespecifickou symptomatologií na straně jedné a nedostatečným výběrem kauzální terapie na straně druhé.
Již při kontrole znalostí z klinické propedeutiky vyžadujeme, aby medici, budoucí lékaři, na jednoduchou otázku „Jaké jsou klinické příznaky diabetické neuropatie?“ odpověděli jednoduše (k dobru jim přičteme také rychlost…): parestezie, dysestezie, hypestezie a anestezie (netýká se samozřejmě autonomní diabetické neuropatie). Je to vcelku výjimečná situace, protože na ostatní kontrolní otázky, jimiž vlastně hodnotíme, jestli z medika vyroste dobrý klinický lékař, anebo jestli z něho bude třeba manažer, spíše očekáváme promyšlenou odpověď postavenou na komplexním pochopení vztahů mezi fyziologií, patofyziologií (patologií, anatomií, biochemií), klinickými symptomy se závěrem směřujícím k (diferenciální) diagnostice, terapii a prognóze. Z našeho pohledu je to jednoznačně správný a základní požadavek na dosažení alespoň středního stupně odborné dokonalosti (kompetentní profesionál). Již vůbec nelze předpokládat, že bez tohoto způsobu myšlení dosáhne lékař nejvyššího stupně profesionální odborné kariéry – expertní úrovně [6].
Zkusme si představit klinický obraz obsažený v uvedených pojmech – tedy přeložme do řeči běžného pacienta (nezdravotníka či internetového neslídila). Hypestezie – kdo si všimne, krom hypochondrů, že cítí něco méně? Kdo z osob limitně se blížících průměru sleduje intenzitu, s níž cítí třeba kamínek v botě? Opět, nemůžeme prokázat, ale jsme přesvědčeni, že tento postřeh změny intenzity vnímání pro život zdánlivě nepodstatných podnětů je spíše vzácností než běžným jevem. Anestezie – superpozice předchozího. Do té doby, než pacient objeví nějakou lézi na dolní končetině opticky, či do té doby, než je na ni upozorněn, není, a ani nemůže si být vědom skutečnosti, že necítí. Z edukačního pohledu je skutečně problematické, jak lze edukovat pacienta o tom, že nic necítí, když nic necítí, jestliže přijmeme platnost moudrosti generací, že zkušenost není přenositelná. K této symptomatologii se váže řada bohužel pravdivých historek – pacient si chtěl ohřát nohy u ohně, přitom si těžce popálil plosky, pacient si chtěl zahřát nohy „petkou“, do níž nalil vodu z bojleru, a vyvinul tak spáleniny druhého stupně s terminální amputací, pacient si nevšiml, že má v botě cizí předmět (smotanou ponožku, hřebík, matku…), což vyústilo v syndrom diabetické nohy v řadě případů opět končící amputací. Dysestezie – snad jenom tento příznak může pacienta upozornit na skutečnost, která mu signalizuje, že jeho organismus se nechová (nevnímá) standardně. Konečně parestezie – opět si můžeme připomenout řadu na první pohled úsměvných (ve svém důsledku a obsahu však tragických) situací z diabetologických ambulancí. Snad nejčastější anamnestickou stížností je informace o „studených“ nohou. V noci v posteli. Je spíše vzácností, když pacient sám sdělí tento příznak (obvykle v situaci, kdy plně důvěřuje svému lékaři, protože neinformovaný diabetik nemůže tušit, že tento jinak běžný příznak dysregulace mikrocirkulace, případně poruchy termoregulace/nebo také pouze chladného prostředí, je typickým příznakem diabetické neuropatie).
Z výše uvedeného vyplývá, že jedinou cestou včasné diagnostiky diabetické periferní senzitivní neuropatie je aktivní anamnestické pátrání po příznacích a základní klinické objektivní vyšetření (kalibrovaná ladička, monofilamentum, termické čití…), které se již stalo v diabetologických ambulancích standardem (je dokonce honorováno zdravotními pojišťovnami). Přitom je třeba překonat obvyklý postup u symptomatického pacienta, který přichází za lékařem s prosbou o pomoc při jakýchkoliv zdravotních potížích. Lékař teprve pak, na základě stesků, na jedné straně hledá pro nemocného úlevu od symptomů, které ho trápí, na straně druhé diagnostikuje a léčí kauzálně. Časné odhalování diabetické neuropatie je však spíše preventivním než terapeutickým postupem.
Ten druhý bod, který je velmi tíživou otázkou, představuje terapie. Ponechme stranou standardní postupy − zlepšení kompenzace, zákaz kouření (reálně moc nefungující), celková snaha o zlepšení metabolických patologií (bohužel s minimálním efektem, ale pacient očekává, že mu bude mnoho věcí doporučeno, aby si z doporučení mohl vybrat pouze to, co zvládne realizovat – výsledným efektem je spokojenost na obou dvou stranách). Krom kyseliny thioktové jsou všechny léčivé látky (obsažené v doporučených postupech a současně mající indikaci v SPC) víceméně symptomatickou léčbou [3]. Z tohoto faktu vyplývají dvě zásadní skutečnosti. V prvé řadě je nesmyslné podávat symptomatickou léčbu u pacientů například s anestezií nebo s hypestezií. Správná otázka zní: Od čeho
symptomatická léčba uleví? Správná odpověď v případě nebolestivé hypestezie nebo anestezie: Od ničeho. V řadě druhé je velmi otazné, k čemu může sloužit terapie symptomatická v situaci, kdy pacienta potíže zásadně neovlivňují v kvalitě života. Nepříjemné brnění, mravenčení, pokud pacienta skutečně netrápí, vyžadují pečlivé zvážení reálného přínosu terapie farmakologické. Při respektování dávné zásady non nocere je nutné stále připomínat, že jakákoliv intervence bez prokazatelného přínosu pro pacienta je kontraindikována. Samozřejmě, v úplně jiné situaci se nachází pacient s tzv. algickou formou diabetické neuropatie. Snaha o úlevu je naprosto základním imperativem pro lékaře, i když bohužel bolesti často odolávají jakékoliv intervenci farmakologické. Naštěstí je tato forma relativně vzácná.
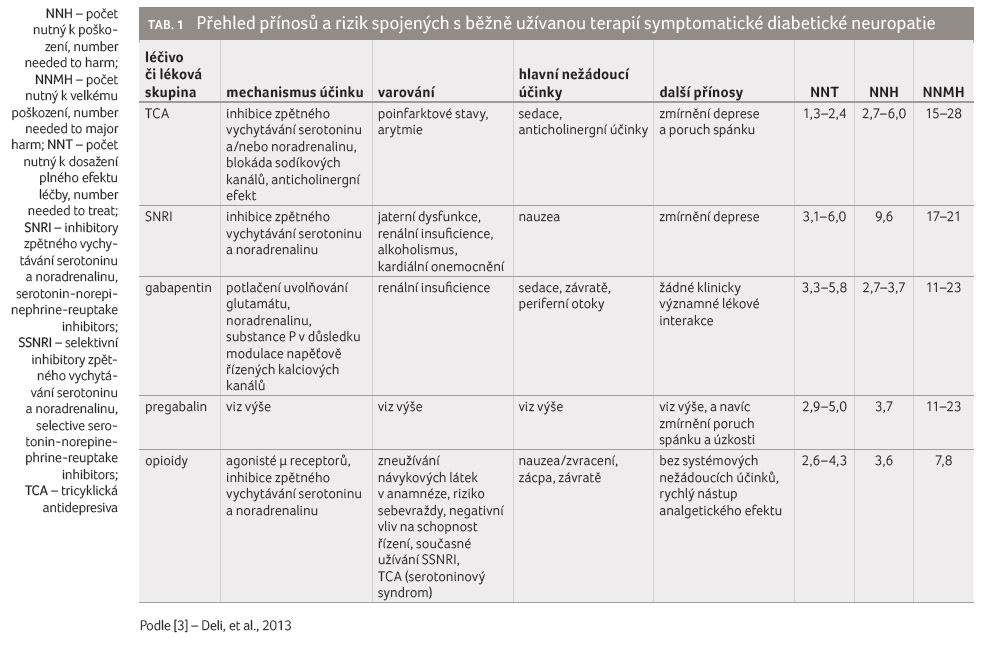
Konečně, jak uvedeno v tabulce 1 týkající se vybraných doporučených farmakologických intervencí diabetické senzitivní periferní neuropatie, pouze u spíše menší části pacientů můžeme očekávat významný efekt [3]. Naopak významný počet pacientů si stěžuje na nežádoucí účinky různé závažnosti. Údaje uvedené v tabulce 1 [3] odpovídají naší klinické zkušenosti. Přibližně u jedné třetiny pacientů terapie (vyjma kyseliny thioktové) nepřináší žádný zřetelný efekt, u jedné třetiny pacientů se objeví nežádoucí účinky (poměrně bohatého spektra symptomů), které velmi brzo vedou ke spontánnímu či indikovanému ukončení terapie. Pouze u 20–30 % pacientů je zřetelná klinická úleva různého stupně. Tomuto názoru, který je opřen nejen o klinické pozorování a třicetileté zkušenosti, ale je také postaven na souborných výsledcích randomizovaných dvojitě zaslepených prospektivních a kontrolovaných studií, se vymyká svým klinickým účinkem, minimálním rizikem nežádoucích účinků a prokázaným metabolickým efektem kyselina thioktová.
Přínos kyseliny thioktové pro
patofyziologicky založenou léčbu diabetické neuropatie
Patogeneze diabetické neuropatie je multifaktoriální [1−3]. Podílí se na ní jak narušení metabolických procesů, tak mikro i makrovaskulární poškození. Trvání a závažnost hyperglykemií (stav kompenzace diabetu) je základním prvkem ovlivňujícím vývoj diabetické neuropatie. Další rizikové faktory jsou stejné jako pro vaskulární poškození − dyslipidemie, obezita, hypertenze, kouření.
Jedním ze závažných nežádoucích účinků hyperglykemie je vystupňované uvolňování reaktivních forem kyslíku (reactive oxygen species, ROS) s následným zvýšením oxidačního stresu. Produkce ROS probíhá různými metabolickými cestami.
Vlivem hyperglykemie dochází k neenzymové glykaci proteinů s tvorbou pokročilých produktů glykace (advanced glycation end products, AGE), které dalším působením snižují expresi endotelové NO syntázy a tvorbu prostacyklinů, zvyšují expresi endotelinu a cytoadhezivních molekul. Dochází k vazokonstrikci, spuštění zánětlivé reakce, zvýšení permeability cév a prokoagulační aktivity. Hyperglykemie je příčinou hromadění produktů alternativních metabolických cest – dochází tak k nadprodukci meziproduktů glykolýzy polyolovou, hexosaminovou a diacyglycerolovou cestou. Přímým důsledkem většího zatížení polyolové cesty je zvýšení produkce sorbitolu, jenž je osmoticky aktivní a jeho hromadění vede k porušení redoxní rovnováhy buněk a k jejich poškození. Hexosaminová cesta vede k nadprodukci difosfát N acetyl glukosaminu, k ovlivnění normální funkce buňky, k jejímu poškození a k nárůstu oxidačního stresu. Diacylglycerol ve zvýšené koncentraci aktivuje proteinkinázu C, která indukuje expresi řady růstových faktorů a ovlivňuje jejich účinky. Dále působí vazokonstrikci s následnou hypoxií nervových buněk a tvorbu ROS. Superoxid zpětně aktivuje proteinkinázu C. Při nadprodukci ROS selhávají přirozené antioxidační mechanismy a dochází k poškození endotelu a nervových vláken, což přispívá k rozvoji chronických komplikací diabetu.
Do velké části popsaných dějů v jisté míře zasahuje kyselina thioktová, a tak přímo či nepřímo pozitivně ovlivňuje patofyziologické děje vedoucí k rozvoji diabetické senzitivní neuropatie.
Kyselina thioktová v léčbě
diabetické neuropatie z pohledu klinické medicíny
V metaanalýze klinických studií zahrnujících 1 258 pacientů (ALADIN I, ALADIN III, SYDNEY, NATHAN II) byl jednoznačně prokázán efekt kyseliny thioktové (podávané po dobu 3 týdnů v dávce 600 mg/den i.v.) na redukci neuropatické bolesti a necitlivosti. Největší pozitivní efekt byl právě u pacientů s pálivými bolestmi při senzorickomotorické neuropatii. Došlo nejen ke zmírnění symptomatologie, ale i ke zlepšení fyzikálního nálezu při diagnostických vyšetřeních [7].
Studie NATHAN sledovala perorální terapii kyselinou thioktovou podávanou po dobu čtyř let v dávce 600 mg/den p.o. u 460 pacientů. Během této doby bylo prokázáno zlepšení hodnoty NIS (neuropathic impairments score), především funkce svalů a tenkých nervových vláken [8].
V práci s akronymem DEKAN byl prokázán také pozitivní vliv na diabetickou autonomní neuropatii [4,9]. Skupiny byly randomizovány k léčbě 800 mg kyseliny thioktové oproti placebu. U dvou kontrolovaných parametrů srdeční variability došlo ke statisticky významnému zlepšení proti placebu, u dvou dalších byly nalezeny pozitivní trendy. Nežádoucí účinky nebyly zachyceny. Tato práce je jedinečná proto, že v současnosti není známa plauzibilní farmakologická intervence zmírňující autonomní diabetickou neuropatii.
Nežádoucí účinky terapie kyselinou thioktovou jsou velmi vzácné. Patří mezi ně alergická reakce, porucha chuti či dyspeptické obtíže. Ve zmíněných studiích nebyl jejich výskyt častější než při léčbě placebem. Tato skutečnost výrazně zlepšuje klinickou upotřebitelnost kyseliny thioktové.
Výzkum v terapii diabetické neuropatie samozřejmě pokračuje. V současnosti se zaměřuje na ovlivnění patogeneze. Potenciální léčba zahrnuje zatím inhibitory aldózoreduktázy, růstové faktory i inhibitory proteinkinázy C. Terapie inhibitory aldózoreduktázy byla s ohledem na nežádoucí účinky zatím přerušena. Zdá se proto, že i přes nižší robustnost dat by kyselina thioktová u symptomatických pacientů mohla být léčbou volby [10].
Závěr
Základem terapie a zároveň prevence rozvoje diabetické neuropatie je intenzifikace léčby diabetu s co nejlepší kompenzací. Většina současné medikamentózní terapie je pouze symptomatická se zaměřením na zmírnění subjektivních obtíží. S ohledem na vysoký výskyt nežádoucích účinků je nutno při této léčbě postupovat racionálně. Jedinou v současnosti dostupnou léčivou látkou s prokazatelným vlivem na patofyziologické procesy, které vedou k diabetické neuropatii, je kyselina thioktová, jež v klinických studiích zároveň potvrzuje příznivé ovlivnění symptomů, a dokonce i prospěšné působení na symptomy diabetické autonomní neuropatie. To vše současně s minimální incidencí nežádoucích účinků.
S vědomím nezbytnosti analytického pohledu, který při posuzování efektivity terapie vychází z výsledků randomizovaných studií kontrolovaných placebem a je základem medicíny založené na důkazech a rovněž základem indikace k výběru terapie, máme léčbu kyselinou thioktovou na našem pracovišti v oblibě i pro její přínos dokumentovaný jednotlivými kazuistickými případy [11]. Snad nejemotivnějším je příběh pacienta s těžkou formou diabetické neuropatie, která vyústila v praktickou anestezii dolních končetin. Po několikatýdenní terapii kyselinou thioktovou odpověděl nemocný na otázku, zdali se nějak změnila jeho citlivost, takto: „Už zase cítím, když mi můj pes líže nohy.“ Nyní je pacient v dobré kondici a doma jeho život činí šťastnějším další psí kamarád.
Seznam použité literatury
- [1] Doporučený postup diagnostiky a léčby diabetické neuropatie 2016. Dostupné na: https://www.diab.cz/dokumenty/standardy_neuropatie.pdf
- [2] Krollová P, Malá Š, Pelechová B, Kvapil M. Diabetická neuropatie. Remedia 2018; 28: 229–234.
- [3] Deli G, Bosnyak E, Pusch G, et al. Diabetic neuropathies: diagnosis and management. Neuroendocrinology 2013; 98: 267−280.
- [4] Ziegler D, Gries FA. Alpha‑lipoic acid in the treatment of diabetic peripheral and cardiac autonomic neuropathy. Diabetes 1997; 46(Suppl 2): S62−S66.
- [5] Šťovíček J. Diabetes mellitus a gastrointestinální trakt – nové perspektivy. In Kvapil M. ed.: Diabetologie 2016. Praha: Triton, 2016; s. 234–238.
- [6] Kvapil M. Edukace. In: Perušičová J, Rosolová H, Kvapil M, et al. Trendy soudobé diabetologie. Svazek 3. Praha: Galén, 1999; s. 37−58.
- [7] Ziegler D, Nowak H, Kempler P, et al. Treatment of symptomatic diabetic polyneuropathy with antioxidant α‑lipoic acid: A meta‑analysis. Diabet Med 2014; 21: 114−121.
- [8] Ziegler D, Low PA, Litchy WJ, et al. Efficacy and safety of antioxidant treatment with α‑lipoic acid over 4 years in diabetic polyneuropathy: the NATHAN 1 trial. Diabetes Care 2011; 34: 2054−2060.
- [9] Ziegler D, Schatz H, Conrad F, et al. Effects of treatment with the antioxidant alpha‑lipoic acid on cardiac autonomic neuropathy in NIDDM patients. A 4‑month randomized controlled multicenter trial (DEKAN Study). Deutsche Kardiale Autonome Neuropathie. Diabetes Care 1997; 20: 369−373.
- [10] Han T, Bai J, Liu W, Hu Y. A systematic review and meta‑analysis of α‑lipoic acid in the treatment of diabetic peripheral neuropathy. Eur J Endocrinol 2012; 167: 465−471.
- [11] https://en.wikipedia.org/wiki/N_of_1_trial