Perorální antidiabetika a kardiovaskulární onemocnění
Souhrn:
pinar J, Špinarová L, Vítovec J. Perorální antidiabetika a kardiovaskulární onemocnění. Remedia 2019; 29: 120–124.
Diabetes mellitus, především druhého typu, je epidemií 21. století. Naděje dožití se u pacientů s diabetem v České republice v posledních 15 letech výrazně prodloužila, přesto v roce 2017 zemřelo v České republice 35 715 diabetiků, hlavní příčinou úmrtí byla kardiovaskulární a onkologická onemocnění. Již v roce 2008 americký Úřad pro kontrolu potravin a léčiv (Food and Drug Administration) vyhlásil, že kardiovaskulární bezpečnost perorálních antidiabetik je významnějším cílem než snížení glykemie. To byl počáteční impulz pro vytvoření rozsáhlého programu klinických studií s perorálními antidiabetiky a kardiovaskulárními cíli. V roce 2016 pak doporučení pro kardiovaskulární prevenci a pro srdeční selhání zdůrazňují především pozitivní kardiovaskulární účinky inhibitorů společného transportéru pro sodík a glukózu (SGLT2), jež mají indikaci IIa. V roce 2018 byly prezentovány dva významné dokumenty Evropské kardiologické společnosti, tzv. position statement o nových antidiabetikách a kardiovaskulárních onemocněních obecně a speciálně o ovlivnění srdečního selhání. V popředí jsou především tři lékové skupiny – agonisté receptoru pro GLP‑1, inhibitory DPP‑4, a především inhibitory SGLT2, které mají první pozitivní data u nemocných trpících diabetes mellitus 2. typu a srdečním selháním. Nezastupitelným stále zůstává metformin.
Summary:
Spinar J, Spinarova L, Vitovec J. Oral antidiabetic drugs and cardiovascular diseases. Remedia 2019; 29: 120–124.
Diabetes mellitus type 2 is an epidemic of the 21st century. The survival of patients with diabetes mellitus has rapidly increased in the last 15 years, nevertheless 35,715 diabetic patients died in 2017 in the Czech Republic and the main cause of death was cardiovascular or oncological. The Food and Drug Administration (FDA) announced that cardiovascular safety for oral antidiabetics is a more important goal than the lowering of glucose level. This marked the beginning of a large program with antidiabetics and cardiovascular goals. The guidelines for heart failure accent the positive effect of SGLT2 inhibitors with the indication IIa in 2016. Two important European documents on antidiabetics and cardiovascular outcomes called position statement were published by the European Society of Cardiology in 2018, especially dedicated to the effect on heart failure. Three groups of drugs are in the first line – GLP‑1 agonists, DPP‑4 inhibitors and mainly SGLT2 antagonists – which have positive data from patients with diabetes mellitus type 2 and heart failure. But metformin remains the drug of first choice even in 2018.
Key words: diabetes mellitus, antidiabetics, mortality.
Diabetes mellitus a kardiovaskulární onemocnění
Diabetes mellitus je vážné metabolické, často dědičné onemocnění. Postihuje všechny věkové kategorie bez rozdílu pohlaví. Jde vlastně o soubor chorob s odlišnou příčinou, příznaky, průběhem i léčbou. Největším problémem jsou závažné zdravotní komplikace, jejichž společným jmenovatelem je ateroskleróza. Změny organismu a zdraví jsou nezvratné. Diabetes mellitus je závažným zdravotnickým a ekonomickým problémem současnosti. Nemoc není vyléčitelná. Stávající terapií lze celkem snadno dosáhnout bezpříznakového stavu, proto je terapie vnímána primárně jako prevence pozdních komplikací diabetu. Většina farmakoekonomických analýz uvádí, že náklady spojené s terapií diabetes mellitus jsou z větší části spotřebovány na léčbu komplikací [1]. Naděje dožití se u pacientů s diabetem v České republice v posledních 15 letech výrazně prodloužila [2]. V roce 2019 publikoval velmi zajímavá data z pilotní analýzy Národního diabetologického registru profesor Milan Kvapil, uvádíme stručný výběr [3].
V roce 2017 zemřelo v České
republice 35 715 diabetiků. U 3 739 z nich byla jako
hlavní příčina úmrtí uvedena diagnóza diabetes mellitus (3,4 %
všech úmrtí v České republice). U mužů ve věku
do 75 let bylo onemocnění oběhové soustavy uvedeno jako
hlavní příčina smrti v 36 % a novotvar v 33 %.
U žen ve věku do 75 let bylo onemocnění oběhové
soustavy uvedeno jako hlavní příčina smrti v 32 %
a novotvar v 35 %. V celém souboru byla hlavní
příčinou smrti ischemická choroba srdeční, která byla uvedena
ve 23,4 %, solidní zhoubný nádor pak ve 20,7 %. Je
tedy zřejmé, že kardiovaskulární problematika a novotvary
jsou hlavním problémem diabetiků.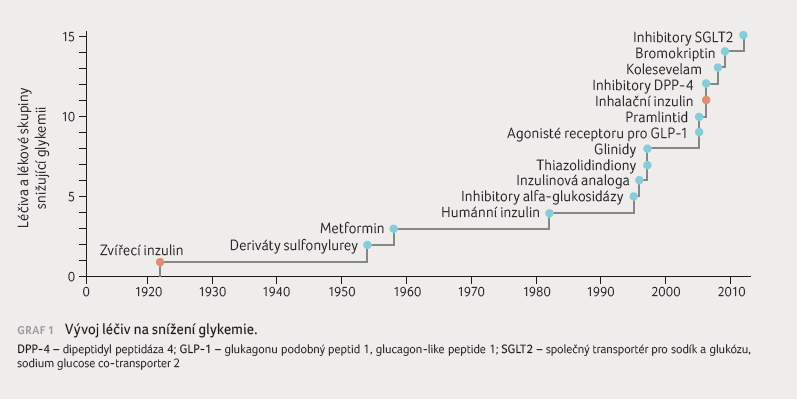
V posledních letech se objevilo několik zajímavých lékových skupin, které řadíme mezi perorální antidiabetika (graf 1). Především jsou to tzv. inkretiny a dále léky, které působí vylučováním glukózy močí.
Inkretiny
Inkretiny jsou látky, které se v našem těle vyskytují přirozeně. Jejich účinky na metabolismus cukrů a inzulinu jsou komplexní – zvyšují sekreci inzulinu a jeho uvolňování ze slinivky po příjmu potravy, snižují chuť k jídlu, zrychlují vyprazdňování žaludku aj. Léky řadící se do této skupiny jsou vlastně synteticky vyráběnými a mírně vylepšenými analogy těchto přirozených látek. Patří k nim exenatid, lixisenatid, albiglutid a další účinné látky, které se aplikují podkožně v injekční formě. V tomto ohledu mají pak výhodu léky z podskupiny tzv. inhibitorů dipeptidyl peptidázy 4 (DPP 4), které se užívají ve formě tablet. Inhibitory DPP 4 nejsou inkretiny samy o sobě, ale svým účinkem zabraňují rozkladu inkretinů v našem těle a umocňují tak jejich účinek. Do této skupiny patří např. sitagliptin, vildagliptin, saxagliptin, linagliptin či alogliptin.
Glifloziny
Další moderní lékovou skupinu
představují léčiva zvyšující vylučování glukózy do moči
známá jako glifloziny. Léky této skupiny působí v ledvinách
inhibicí společného transportéru pro glukózu a sodík
(sodium glucose co transporter 2, SGLT2) a zvyšují ztráty
glukózy do moči, což vede ke snížení glykemie (obr. 1). Obávané komplikace ve smyslu zvýšení
četnosti infekcí
močových cest a snadnější dehydratace
pacienta se prozatím nepotvrdily. Užívanými přípravky jsou
například dapagliflozin, kanagliflozin nebo empagliflozin.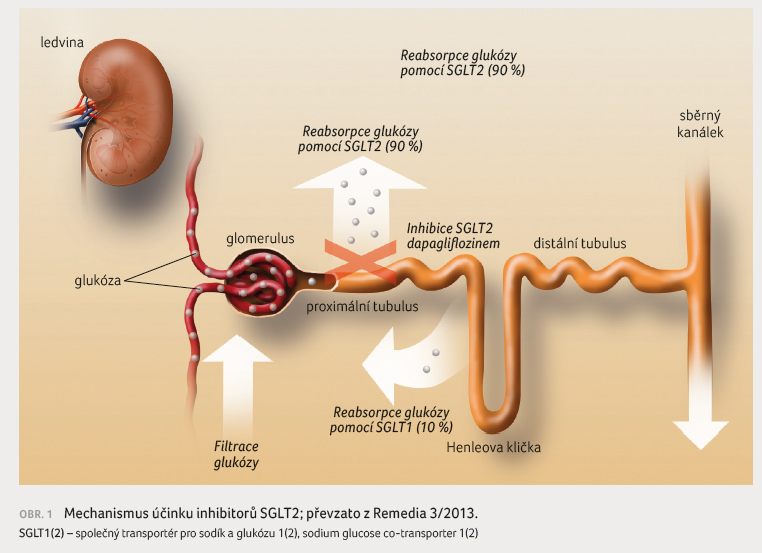
V roce 2018 byly publikovány dva významné dokumenty Evropské kardiologické společnosti týkající se léčby diabetes mellitus 2. typu (DM2T) u kardiaků, resp. u nemocných se srdečním selháním a diabetem [4,5]. O obou dokumentech jsme informovali již na podzim 2018 [6]. V téže době byla na kongresu Americké kardiologické asociace (American Heart Association, AHA) v Chicagu prezentována studie DECLARE [7,8] a následně na jaře 2019 je představena významná shrnující práce prof. Zelnikera a kol. o inhibitorech SGLT2 [9].
Pacienti s DM2T a postischemickým srdečním onemocněním (ischemická choroba srdeční, ICHS) mají vysokou pravděpodobnost recidiv kardiovaskulárních příhod. Ve srovnání s pacienty trpícími ICHS, ale bez diabetu je riziko 1,7krát vyšší. Udává se, že DM2T je dokonce významnějším rizikovým faktorem než vlastní nález na koronarografii. Proto je základem léčby DM2T právě snížení rizika vzniku kardiovaskulárních příhod. Evropská kardiologická společnost doporučuje snížení koncentrace glykovaného hemoglobinu (HbA1c) na hodnoty < 7 % (70 mmol/mol) u všech nemocných s prokázanou ICHS. Doporučení České diabetologické společnosti vycházejí ze závěrů několika rozsáhlých klinických studií a jsou poměrně přísná. Podle nich by hodnota HbA1c neměla přesahovat 45 mmol/mol u pacientů bez vážnějších přidružených komplikací. Ze studií totiž vyplývá, že jen při takto dobře léčeném diabetu je riziko rozvoje mikrovaskulárních a makrovaskulárních komplikací nízké. Vzhledem k riziku hypoglykemií, které u starších polymorbidních osob mohou být nebezpečné, je ale v praxi vhodné z takto přísných požadavků do určité míry slevit. Zejména u osob vyššího věku a u pacientů s významným kardiovaskulárním onemocněním proto vyhovují hodnoty HbA1c do 60 mmol/mol. Vztah mezi dobrou kontrolou HbA1c a mikro i makrovaskulárními komplikacemi je zřejmý, vztah mezi HbA1c a krátkodobou až střednědobou prognózou kardiovaskulárních příhod není přesně definován. Dříve jsme se domnívali, že jakkoliv dosažená dobrá kontrola glykemie vede ke snížení výskytu kardiovaskulárních příhod, dnes se ale zdá, že to neplatí obecně, ale jen pro některé lékové skupiny. Mnohé studie s antidiabetiky byly naplánovány pouze jako studie non inferiority, a nikoliv superiority. Dále je třeba rozlišovat studie provedené u nemocných se stabilní ICHS a u nemocných s akutním koronárním syndromem, jako např. studie ELIXA a EXAMINE.
Na druhé straně v roce 2018 publikoval profesor Packer zajímavý článek o nemocných s diabetes mellitus a srdečním selháním [10], v němž píše, že současná doporučení uvádějí hodnoty HbA1c < 7,0 % (procentuální hodnoty podle amerických norem, tedy asi 65 mmol/mol). Autoři však analyzovali 14 studií u nemocných trpících srdečním selháním a diabetes mellitus a u nemocných, kteří byli léčeni inzulinem, deriváty sulfonylurey či thiazolidindiony, a popsali U křivku, kdy nemocní s hodnotou HbA1c < 7 % měli zvýšenou mortalitu. V závěru však shrnují, že není jasné, co je příčina a co následek, a že příčinou mohla být použitá medikace, protože u pacientů léčených metforminem nebo inhibitory SGLT2 byla mortalita nižší při hodnotě HbA1c < 7 %. Proto tuto hodnotu můžeme u nemocných se srdečním selháním doporučit za předpokladu, že jsou léčeni doporučenými antidiabetiky, což je dnes metformin a inhibitor SGLT2.
Pro možnost srovnání americké a evropské literatury si připomeňme přepočty mezi mmol/mol a procenty. Dříve se udávaly hodnoty HbA1c v procentech, ale v České republice to byla procenta dle standardizace IFCC (International Federation of Clinical Chemistry) a v USA to byla (a dosud jsou) procenta dle NGSP/DCCT (National Glycohemoglobin Standardization Program/Diabetes Control and Complications Trial); výsledky se tedy neshodují, obojí mají jiné referenční meze.
Autoři evropských doporučení
rozdělují dle klinických studií zabývajících se perorálními
antidiabetiky u srdečního selhání lékové skupiny na ty
s negativním, neutrálním a pozitivním účinkem (tab. 1). Současný výskyt DM2T a srdečního selhání se
sníženou, ale i se zachovalou ejekční frakcí je velmi častý
a udává se, že 30–40 % nemocných se srdečním selháním
má DM2T a toto je spojeno se zvýšenou morbiditou
(hospitalizacemi) i mortalitou [5]. Hlavní příčinou
srdečního selhání u pacientů s DM2T je ICHS,
hypertenze, ale i přímý účinek DM2T na srdeční sval
(dříve se používal pojem diabetická kardiomyopatie). Léčba
srdečního selhání není nijak limitována přítomností DM2T
a metaanalýzy neprokázaly žádný negativní efekt léčby
srdečního selhání na diabetes mellitus, ale některá
perorální antidiabetika naopak nejsou vhodná u nemocných se
srdečním selháním. Většina doporučení pro léčbu DM2T
u nemocných se srdečním selháním zdůrazňuje
na prvním místě metformin, zatímco deriváty sulfonylurey
jsou na ústupu. Inhibitory DPP 4 a agonisté
receptoru pro GLP 1 mají neutrální, někdy dokonce mírně
negativní účinek na srdeční selhání, proto se názory
na tyto lékové skupiny různí. Thiazolidindiony nejsou
u nemocných se srdečním selháním doporučeny, naopak
inhibitory SGLT2 získávají stále nová data o prospěšnosti
u nemocných se srdečním selháním, o snížení počtu
hospitalizací (tab. 2) i o poklesu mortality,
o renoprotektivním účinku atd. Konečné výsledky studie
DECLARE byly prezentovány na kongresu AHA v Chicagu
v listopadu 2018 a současně publikovány v časopise
New England Journal of Medicine a souhrn uvádíme i v tomto
čísle časopisu [6,7].
a srdečního selhání se
sníženou, ale i se zachovalou ejekční frakcí je velmi častý
a udává se, že 30–40 % nemocných se srdečním selháním
má DM2T a toto je spojeno se zvýšenou morbiditou
(hospitalizacemi) i mortalitou [5]. Hlavní příčinou
srdečního selhání u pacientů s DM2T je ICHS,
hypertenze, ale i přímý účinek DM2T na srdeční sval
(dříve se používal pojem diabetická kardiomyopatie). Léčba
srdečního selhání není nijak limitována přítomností DM2T
a metaanalýzy neprokázaly žádný negativní efekt léčby
srdečního selhání na diabetes mellitus, ale některá
perorální antidiabetika naopak nejsou vhodná u nemocných se
srdečním selháním. Většina doporučení pro léčbu DM2T
u nemocných se srdečním selháním zdůrazňuje
na prvním místě metformin, zatímco deriváty sulfonylurey
jsou na ústupu. Inhibitory DPP 4 a agonisté
receptoru pro GLP 1 mají neutrální, někdy dokonce mírně
negativní účinek na srdeční selhání, proto se názory
na tyto lékové skupiny různí. Thiazolidindiony nejsou
u nemocných se srdečním selháním doporučeny, naopak
inhibitory SGLT2 získávají stále nová data o prospěšnosti
u nemocných se srdečním selháním, o snížení počtu
hospitalizací (tab. 2) i o poklesu mortality,
o renoprotektivním účinku atd. Konečné výsledky studie
DECLARE byly prezentovány na kongresu AHA v Chicagu
v listopadu 2018 a současně publikovány v časopise
New England Journal of Medicine a souhrn uvádíme i v tomto
čísle časopisu [6,7].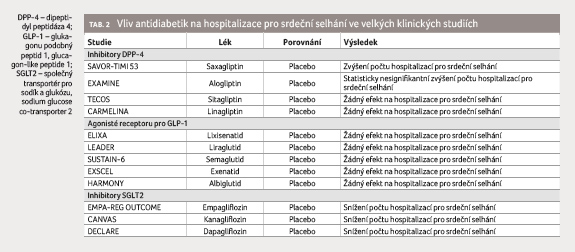
Na základě dosavadních
klinických studií doporučují současné guidelines pro léčbu
nemocných s diabetes mellitus s prokázaným
kardiovaskulárním onemocněním inhibitory SGLT2 [11–16]. Tato
nová data posouvají inhibitory SGLT2 i do oblasti léčby
nemocných bez kardiovaskulárního onemocnění, ale s vícečetnými
rizikovými faktory. Tomuto se věnují dva komentáře publikované
v časopise Lancet současně se studií DECLARE [5,9];
upozorňují, že u nemocných s prokázaným
kardiovaskulárním onemocněním je doloženo snížení výskytu
kardiovaskulárních příhod, zatímco u nemocných
s vícečetnými rizikovými faktory nefroprotekce a snížení
počtu hospitalizací pro srdeční selhání. Ve svých
závěrech pak nastiňují i budoucnost klinického výzkumu
v této oblasti a to, že byla potvrzena prospěšnost
inhibitorů SGLT2 u nemocných trpících srdečním selháním
a diabetes mellitus a do budoucna je třeba zjistit,
zda budou účinné i u nemocných se srdečním selháním
bez diabetes mellitus (tab. 3)
a zda zůstane zachován jejich glykosurický efekt.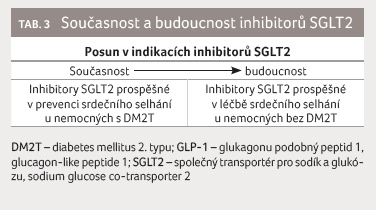
Kardiovaskulární příhody u nemocných s DM2T a prokázaným kardiovaskulárním onemocněním
U nemocných s DM2T a prokázaným kardiovaskulárním onemocněním by výběr farmakoterapie diabetu měl být založen na výsledcích klinických studií fáze III, případně na postmarketingových registrech. Jednoduché schéma klade na první místo metformin, ke kterému přidáváme inhibitor SGLT2 (pravděpodobně skupinový efekt), případně agonistu receptoru pro GLP 1 (tab. 4).
Evropská léková agentura uvádí, že
snížení výskytu kardiovaskulárních příhod je hlavním cílem
léčby DM2T, a proto upřednostňuje inhibitory SGLT2
empagliflozin, kanagliflozin a dapagliflozin a agonisty
receptoru pro GLP 1 liraglutid a semaglutid, exenatid
a albiglutid, protože mají tento efekt prokázán.
U kanagliflozinu je ovšem limitující možný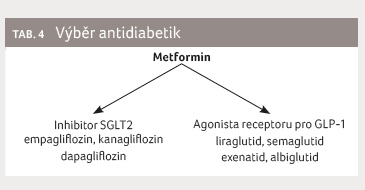 výskyt amputací
dolních končetin a postavení semaglutidu není dosud zcela
jasné. Již v roce 2016 Evropská doporučení pro
kardiovaskulární prevenci i Evropská doporučení pro srdeční
selhání upřednostňují inhibitory SGLT2 ke snížení
kardiovaskulární mortality – indikace IIa, B [17,18].
U nemocných starších 75 let se doporučuje nižší dávka
empagliflozinu, aby se zabránilo volumové depleci. Metformin sice
nemá tak silná data z klinických studií, ale ekonomické
důvody a mnohaleté klinické zkušenosti jej stále umisťují
na první místo, a to jak pro monoterapii, tak
do kombinační léčby.
výskyt amputací
dolních končetin a postavení semaglutidu není dosud zcela
jasné. Již v roce 2016 Evropská doporučení pro
kardiovaskulární prevenci i Evropská doporučení pro srdeční
selhání upřednostňují inhibitory SGLT2 ke snížení
kardiovaskulární mortality – indikace IIa, B [17,18].
U nemocných starších 75 let se doporučuje nižší dávka
empagliflozinu, aby se zabránilo volumové depleci. Metformin sice
nemá tak silná data z klinických studií, ale ekonomické
důvody a mnohaleté klinické zkušenosti jej stále umisťují
na první místo, a to jak pro monoterapii, tak
do kombinační léčby.
Pokud výše uvedená léčba není dostačující, může být použit pioglitazon, exenatid, ale i inhibitory DPP 4. Pioglitazon ve studii PROACTIVE nesnížil výskyt primárního cílového ukazatele (úmrtí z jakékoliv příčiny, nefatální infarkt myokardu, cévní mozková příhoda, amputace dolní končetiny, revaskularizace), ale snížil výskyt sekundárních cílových ukazatelů; exenatid statisticky nevýznamně snížil výskyt primárního cílového ukazatele o 9 % a inhibitory DPP 4 se zdají být bezpečné u nemocných se stabilní ICHS, ale v recentně publikované studii CARMELINA neměl linagliptin žádný pozitivní efekt ani na mortalitu, ani na morbiditu [19]. Kombinace agonistů receptoru pro GLP 1 a inhibitorů DPP 4 není doporučena. V současné době je nejvíce probíhajících klinických studií věnováno inhibitorům SGLT2, protože se zdají být nejperspektivnější. I zde je ještě mnoho nezodpovězených otázek. Stručně můžeme shrnout, že jsou to perorální antidiabetika, ale současně i antihypertenziva a léky na srdeční selhání. Studie DECLARE navíc naznačuje možný renoprotektivní efekt a snížení počtu hospitalizací pro srdeční selhání i u nemocných bez prokázaného kardiovaskulárního onemocnění.
Seznam použité literatury
- [1] Bartášková D, Kožnarová R, Kvapil M. Analýza farmakoekonomických aspektů léčby diabetes mellitus v České republice. Remedia 2004; 14: 377–384.
- [2] Brož J, Honěk P, Dušek L, et al. The mortality of patients with diabetes mellitus using oral antidiabetic drugs in the Czech Republic decreased over the decade of 2003‑2013 and came closer to the population average. Vnitr Lek 2015; 61(Suppl 3): 3S14–20.
- [3] Kvapil M, Benešová K, Jarkovský J, Dušek L. Nejčastější příčiny hospitalizace a úmrtí u pacientů s diabetem – výsledky českého diabetologického registru. Kardiol Rev Int Med 2019; (1): v tisku.
- [4] Niessner A, Tamargo J, Koller L, et al. Non‑inzulin antidabetic pharmacotherapy in patients with established cardiovascular disease: a position paper of the European Society of Cardiology Working Group on Cardiovascular Pharmacotherapy. Eur Heart J 2018; 39: 2274–2281.
- [5] Seferovic PE, Petrie MC, Filipatos GS, et al. Type 2 diabetes mellitus and Heart failure: a position paper of the European Society of Cardiology Working Group on Cardiovascular Pharmacotherapy. Eur Heart J 2018; 39: doi 10.1002/ejhf.1170.
- [6] Špinar J, Špinarová L, Vítovec J. Nová antidiabetika z pohledu kardiologa. Acta medicinae 2018; 8: 12–14.
- [7] Wiviott SD, Raz M, Bonaca O, et al. Dapagliflozin and cardiovascular outcomes in type 2 diabetes. N Engl J Med 2019; 380: 347–357.
- [8] Špinar J, Špinarová L, Vítovec J. Studie DECLARE potvrdila příznivý efekt dapagliflozinu. Kardiol Rev Int Med 2019; 21: v tisku.
- [9] Zelniker TA, Wiviott SD, Raz I, et al. SGLT2 inhibitors for primary and secondary prevention of cardiovascular and renal outcomes in type 2 diabetes: a systematic review and meta‑analysis of cardiovascular outcome trial. Lancet 2019; 393: 31–39.
- [10] Packer M. Higher mortality rate in patients with heart failure who are taking commonly prescribed antidiabetic medications and achieve recommended levels of glycaemic control. Diabetes Obes Metab 2018; 20: 1766–1769.
- [11] Vítovec J, Špinar J, Špinarová L. Diabetes mellitus a kardiovaskulární onemocnění. Kardiol Rev Int Med 2018; 20: 118–125.
- [12] Vítovec J, Špinar J, Špinarová L. Glifloziny – naděje pro diabetiky s kardiovaskulárním onemocněním. Acta medicinae 2018; 6: 2–3: 71–77.
- [13] Mudaliar S, Alloju S, Henry RR. Can a shift in fuel energetics explain the beneficial cardiorenal outcomes in the EMPA‑REG OUTCOME study? A unifying hypothesis. Diabetes Care 2016; 39: 1115–1122.
- [14] Neal B, Perkovic P, Mahaffey KW, et al. Canagliflozin and cardiovascular and renal events in type 2 diabetes. N Engl J Med 2017; 377: 644–657.
- [15] Wanner C, Lachin JM, Inzucchi SE, et al. Empagliflozin and clinical outcomes in patients with type 2 diabetes mellitus, established cardiovascular disease, and chronic kidney disease. Circulation 2018; 137: 119–129.
- [16] Verma S, Juni P, Mazer CD. Pump, pipes and filter: do SGLT2 inhibitors cover it all. Lancet 2019; 393: 3–5.
- [17] 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. Eur Heart J 2016; 37: 2129–2200.
- [18] Špinar J, Hradec J, Špinarová L, Vítovec J. Summary of the 2016 ESC Guidelines on the diagnosis and treatment of acute and chronic heart failure. Prepared by the Czech Society of Cardiology 2016; 58: 530–568.
- [19] Mc Guire DK, Alexander JH, Johansen OE, et al. Linagliptin Effects on Heart Failure and Related Outcomes in Individuals With Type 2 Diabetes Mellitus at High Cardiovascular and Renal Risk in CARMELINA. Circulation 2019; 139: 351–361.